小劑量利妥昔單抗治療難治性血小板減少性紫癜的臨床效果
董沙沙,趙永琴
濟寧市第一人民醫院,山東濟寧 272029
難治性血小板減少性紫癜即為在婦女和兒童中比較多發的一種自身免疫性出血性疾病,是因機體免疫系統功能失衡導致增加血小板的破壞,促使減少血小板數目的情況,一般是因自身抗體介導對血小板破壞導致的,激素治療的大部分方法可以有效處理特發性血小板減少性紫癜,但是在治療難治性血小板減少性紫癜患者中這種措施不能獲得顯著效果,和其他傳統大劑量長春新堿、丙種球蛋白、免疫抑制劑等方式進行比較,獲得并不是十分顯著的作用[1-2],所以,近年來不斷研發新型的免疫治療措施,該次評估且報道小劑量利妥昔單抗治療用于2017年6月—2018年6月期間收治的64例難治性血小板減少性紫癜患者中的治療效果,現報道如下。
1 資料與方法
1.1 一般資料
該次分析對象即為該醫院參與診治的64例難治性血小板減少性紫癜患者,以雙盲法區分對照組和實驗組。
對照組收入32例患者,男性12例,女性20例,年齡最大52歲,年齡最小10歲,中位年齡(35.54±4.55)歲,最長病程6年,最短病程1年,中位病程即為(3.54±0.87)年;
實驗組收入32例患者,男性11例,女性21例,年齡最大53歲,年齡最小11歲,中位年齡(35.54±5.01)歲,最長病程7年,最短病程1年,中位病程即為(3.21±0.54)年。
對比實驗組與對照組難治性血小板減少性紫癜患者的一般資料,差異無統計學意義(P>0.05)。
納入標準:①入組樣本均與WHO給出難治性血小板減少性紫癜疾病判斷指標相符合;②血小板數值低于20×109/L;③既往存在激素使用治療無效;④患者與患者家屬表示同意知情同意書的內容,上報醫學相關倫理委員會獲得批復。
排除標準:①存在精神病病史患者;②存在嚴重心血管疾病患者;③存在嚴重不良并發癥患者;④存在藥物禁忌患者。
1.2 方法
對照組實施該院常規治療,每日以40 mg地塞米松(國藥準字H51020647,2010-05-18)開展沖擊治療,進行4 d持續治療;實驗組實施該院小劑量利妥昔單抗治療,在對照組基礎上實施之后,每次靜脈滴注100 mg利妥昔單抗(國藥準字 J20080053,2008-06-03,1 次/周,每次進行2 h,進行4周持續治療,于治療前30 min予以口服25 mg鹽酸異丙嗪片(批準文號:國藥準字H51022031,2010-04-26),地塞米松 5 mg抗過敏。
兩組患者均開展30 d持續治療。
1.3 觀察指標
計算且關注實驗組與對照組難治性血小板減少性紫癜患者臨床治療有效率合計值、不良反應計算值(心悸、發熱、皮疹、頭痛)、白細胞計數、血紅蛋白計數、血小板計數。患者經治療血小板數超過100×109/L,臨床各項指標之間發生顯著改善即為顯效;患者經治療血小板數處于30~100×109/L之間,臨床各項指標之間基本改善即為有效:患者經治療血小板數低于30×109/L,臨床各項指標之間無改變即為無效。臨床治療有效率合計值=(顯效例數+有效例數)/總例數×100.00%。
1.4 統計方法
在SPSS 19.0統計學分析軟件中輸入64例難治性血小板減少性紫癜患者涉及的數據實施處理,臨床治療有效率合計值、不良反應計算值用率(%)的形式闡明,行χ2檢驗,白細胞計數、血紅蛋白計數、血小板計數用(±s)形式闡明,行t檢驗,P<0.05 為差異有統計學意義。
2 結果
2.1 實驗組與對照組難治性血小板減少性紫癜患者臨床治療有效率對比
數據指標計算顯示,實驗組難治性血小板減少性紫癜患者臨床治療有效率合計值93.75%對比對照組的75.00%獲得顯著升高,差異有統計學意義(P<0.05)。見表1。
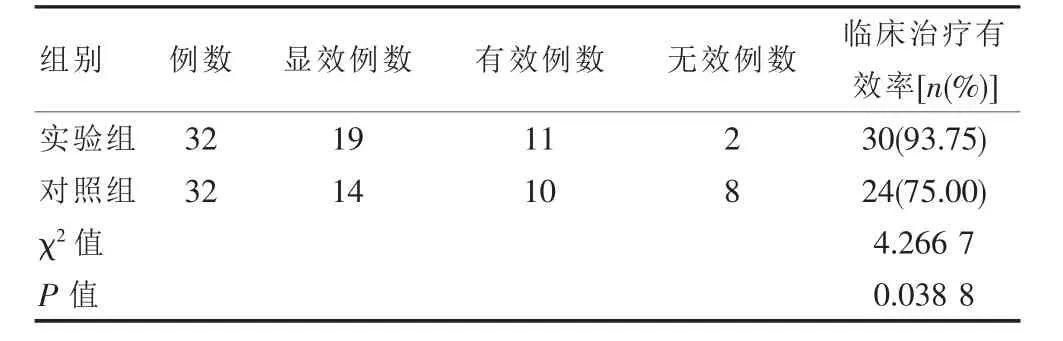
表1 實驗組與對照組難治性血小板減少性紫癜患者臨床治療有效率對比
2.2 實驗組與對照組難治性血小板減少性紫癜患者不良反應對比
數據指標計算顯示,對比實驗組數據(12.50%),對照組難治性血小板減少性紫癜患者不良反應計算值25.00%獲得顯著增加,差異無統計學意義(P>0.05),見表2。
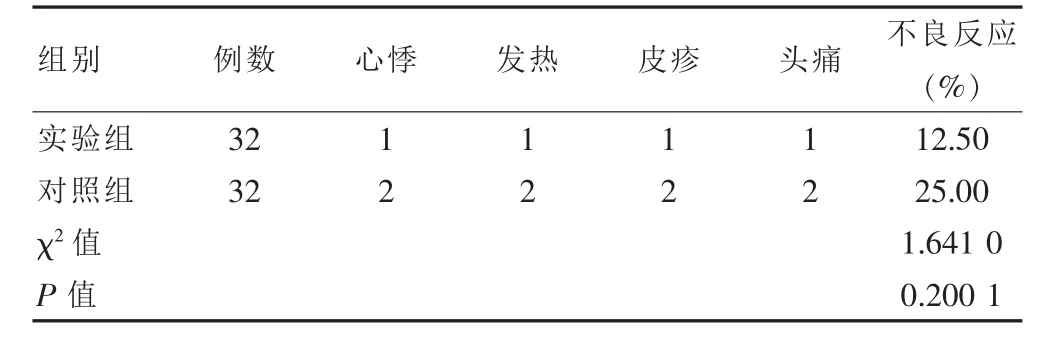
表2 實驗組與對照組難治性血小板減少性紫癜患者不良反應對比
2.3 實驗組與對照組難治性血小板減少性紫癜患者白細胞計數、血紅蛋白計數、血小板計數對比
數據指標計算顯示,實驗組難治性血小板減少性紫癜患者干預后白細胞計數、血紅蛋白計數、血小板,差異有統計學意義(P<0.05);實驗組與對照組難治性血小板減少性紫癜患者干預后白細胞計數、血紅蛋白計數、血小板計數和干預前比較,差異有統計學意義(P<0.05)。 見表 3。
表3 實驗組與對照組難治性血小板減少性紫癜患者白細胞計數、血紅蛋白計數、血小板計數對比(±s)
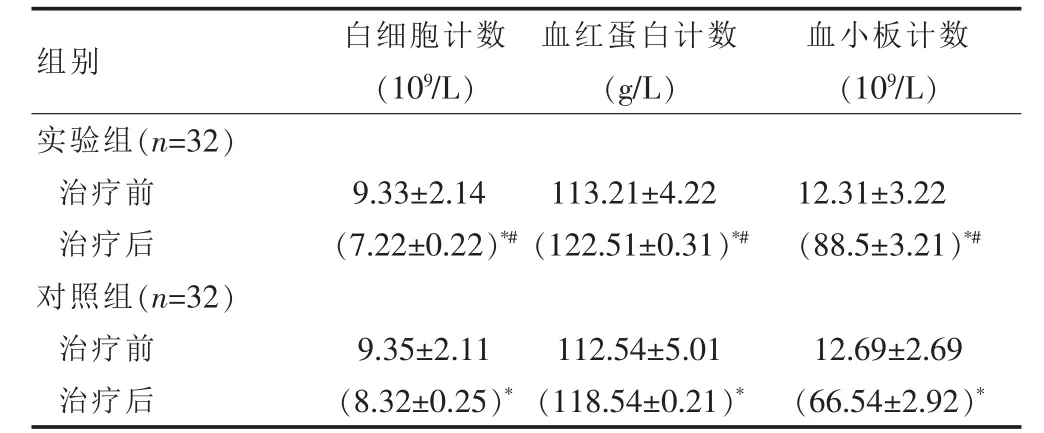
表3 實驗組與對照組難治性血小板減少性紫癜患者白細胞計數、血紅蛋白計數、血小板計數對比(±s)
注:和治療前對比,*P<0.05;和對照組對比,#P<0.05。
組別 白細胞計數(109/L)血紅蛋白計數(g/L)血小板計數(109/L)實驗組(n=32)治療前治療后對照組(n=32)治療前治療后9.33±2.14(7.22±0.22)*#113.21±4.22(122.51±0.31)*#12.31±3.22(88.5±3.21)*#9.35±2.11(8.32±0.25)*112.54±5.01(118.54±0.21)*12.69±2.69(66.54±2.92)*
3 討論
難治性血小板減少性紫癜是因機體體液功能失衡、細胞免疫功能失衡導致的增加血小板概率[3],減少血小板數目的自身免疫性出血性疾病,臨床初始分析中將該疾病當做分泌抗體的一種自身反應性B淋巴細胞導致的免疫缺陷疾病,經過多年分析顯示,在血小板破壞和抑制巨核細胞生成方面T細胞免疫異常存在的作用比較顯著[4-5]。難治性血小板減少性紫癜患者外周血中Treg細胞數量對比健康者更低,細胞抑制功能障礙顯著。血小板減少癥之后患者呈現出外周血血小板降低現象,可能導致出現凝血功能障礙,如延長活化部分血酶時間和凝血酶原時間,如果不能予以及時止血處理,容易發生休克或者死亡現象[6]。利妥昔單抗是一種人鼠嵌合型的抗CD20單克隆抗體,可對大部分B細胞表面CD20抗原進行特異性結合,依據補體依賴細胞毒和抗體依賴細胞毒作用誘導細胞,導致其發生凋亡,所以,清除B細胞,減少破壞性自身抗體發生率,可改善免疫內環境紊亂情況,達到治療免疫性疾病的作用。特別是對自身免疫性溶血性貧血疾病存在較好治療效果。難治性血小板減少性紫癜疾病存在很多種致病因素[7],且多種因素進行共同作用促使發生原發性或者原發性B淋巴細胞功能障礙,產生抗自身紅細胞抗體,和紅細胞結合后,改變抗體Fc端構型,并且和單核-巨噬細胞上Fc受體結合,促使吞噬紅細胞,加快破壞紅細胞的速度,存在較大的臨床治療難度。利妥昔單抗能夠較好地清除B淋巴結細胞,有效溶解CD20細胞,降低體內抗血小板含量,現今使用利妥昔單抗對難治性血小板減少性紫癜治療的作用相對明顯,也可能發生心悸、頭痛、發熱、皮疹等臨床不良現象。基于以上情況護理人員在日常生活中予以合理膳食,讓其使用提升機體抵抗力以及免疫力的一類食物,主要原則即為健脾、益氣、攝血。依據患者恢復情況護理人員對膳食結構進行合理調整,予以患者高蛋白的食物(瘦肉、牛奶、蛋類)。但需要提醒患者適量食用瘦肉以及魚類,控制處于正常范圍的總熱量以及脂肪量[8-9]。并且告知患者食用新鮮蔬菜以及水果的重要性,讓其食用對止血有利的蔬菜(黑木耳、蓮藕)。護理人員指導患者適當進行體育鍛煉與戶外活動,進而將患者抵抗力與免疫力增強,同時嚴禁患者喝酒和吸煙,避免疾病復發。依據中心靜脈置管護理措施維持正常范圍的血小板計數,提升護理人員護理手段規范性以及判斷預后準確性[10-11]。
該次結果研究顯示,干預后實驗組難治性血小板減少性紫癜患者臨床治療有效率合計值 (93.75%)對比對照組(75.00%)(P<0.05);干預后實驗組難治性血小板減少性紫癜患者白細胞計數(7.22±0.22)×109/L、血紅蛋白計數(122.51±0.31)×109/L、血小板計數(88.5±3.21)×109/L 對比對照組[(8.32±0.25)×109/L、(118.54±0.21)g/L、(66.54±2.92)×109/L](P<0.05);兩組難治性血小板減少性紫癜患者之間的不良反應發生率比較(12.50%vs 25.00%)差異無統計學意義(P>0.05)。 涂小瓊等[12]研究顯示,對照組開展靜脈滴注1 mg/kg,地塞米松,試驗組開展靜脈滴注100 mg利妥昔單抗,試驗組難治性特發性血小板減少性紫癜患者總有效率93.94%對比對照組的75.76%,差異有統計學意義(P<0.05);試驗組難治性特發性血小板減少性紫癜患者 IL-18(242.39±63.24)pg/mL、TNF-α(69.87±18.32)μg/L、sC5b-9(572.33±124.32)ng/L 與對照組(200.02±71.65)pg/mL、(60.25±12.33)μg/L、(496.28±99.75)ng/mL(P<0.05)。與此次研究結果一致。
綜上所述,將小劑量利妥昔單抗治療用于治療難治性血小板減少性紫癜中與常規治療形成更顯著價值。

