咸陽市秦都區2型糖尿病患者糖尿病性視網膜病變的相關篩查
王芳 王敏 宋秋利

[摘要]目的 對咸陽市秦都區確診的2型糖尿病(T2DM)患者進行糖尿病性視網膜病變(DR)的相關篩查。方法 選取2017年1~6月咸陽市秦都區來我院確診的T2DM患者共101例,全部免費行眼底篩查及問卷調查,研究DR的患病率及影響因素。結果 ①糖尿病患者眼底可窺清者101例,其中DR27例(26.7%)。②病程≤5年、>5~10、>10~15、>15~20、>20年DR的患病率為13.5%、34.8%、43.5%、9.1%、42.9%,差異有統計學意義(P<0.05)。糖尿病患者有無家族史中患病率分別為50%、16.9%,差異有統計學意義(P<0.05)。③患者的年齡、糖尿病病程、高血壓與DR有密切相關性。結論 DR的危險因素有年齡、病程、高血壓,提高對DR的認知度,對控制DR的發生發展有重要作用。
[關鍵詞]糖尿病;糖尿病性視網膜病變;患病率
[中圖分類號] R774.1? ? ? ? ? [文獻標識碼] A? ? ? ? ? [文章編號] 1674-4721(2019)6(a)-0213-04
[Abstract] Objective To screen for diabetic retinopathy (DR) in patients with type 2 diabetes mellitus (T2DM) diagnosed in Qindu District, Xianyang City. Methods From January to June 2017, 101 patients with T2DM diagnosed in our hospital in Qindu District, Xianyang City were enrolled in the study. All patients were provided with fundus screening and questionnaire survey to study the prevalence of DR and its influencing factors. Results There were 101 diabetic patients with clear detection of fundus, including 27 cases of DR(26.7%). The prevalence of DR with disease duration ≤5, >5-10, >10-15, >15-20, and >20 years was 13.5%, 34.8%, 43.5%, 9.1%, and 42.9% with statistical significance(P<0.05). The prevalence of diabetic patients with or without family history was 50% and 16.9%, respectively, which was statistically significant (P<0.05). The age of patients, the course of DM, and hypertension were closely related with DR. Conclusion The risk factors of DR in this survey are age, disease duration, and hypertension, which increase the awareness of DR and play an important role in controlling the occurrence and development of DR.
[Key words] Diabetes mellitus; Diabetic retinopathy; Prevalence
糖尿病性視網膜病變(DR)近年來已成為糖尿病患者重要的致盲性眼病,國外研究[1]DR引起的盲是可防治的,糖尿病病程>20年的患者、幾乎所有的1型糖尿病和80%的2型糖尿病(T2DM)都會發生DR[2-3],目前我國糖尿病患者已達9240萬[4],中國20歲以上成人糖尿病患病率為9.3%,所以糖尿病患者的篩查防治尤為重要。目前國外針對糖尿病患者的篩查模式和長期監管不斷更新,已取得了相應的效果。然而,我國基層地區對糖尿病患者的篩查模式尚不成熟,執行力度也不夠,大多數糖尿病患者對本病的認識不足,加上部分內科醫師沒有建議患者行眼底篩查,導致許多患者早期沒有發現病情,延誤了最佳治療時機。本研究通過門診篩查糖尿病患者中DR的患病率及影響因素,了解糖尿病患者復查眼底及知曉率等情況,為后期糖尿病患者的治療和預防提供幫助,現報道如下。
1資料與方法
1.1一般資料
選取2017年1~6月咸陽市秦都區來我院門診確診的T2DM患者免費行眼底篩查及問卷調查,總人數101例,其中男58例,女43例。
1.2研究內容和方法
101例T2DM患者均行面對面式問卷調查,調查者均口頭同意本研究,所有患者行裂隙燈、眼壓、散瞳查眼底等檢查,對眼底有出血及滲出等改變者,采取個人自愿行眼底血管造影檢查,以進一步明確診斷DR分期及決定下一步治療方案。
1.3診斷標準
DR的診斷標準[5]采用國際分期,分為非增殖期和增殖期。排除標準:屈光介質不清者、伴有眼科其他疾病的及表達不清楚者。
1.4質量控制
眼底檢查由經過專科培訓的主治醫師以上人員執行,確保診斷的正確性、客觀性。問卷調查表由固定的登記人員面對面的進行口頭問答式填寫,保證問卷的完整性。
1.5統計學方法
采用SPSS 22.0統計學軟件進行統計分析,組間率的比較用χ2檢驗,單因素Logistic回歸分析篩選DR的危險因素,以P<0.05為差異有統計學意義。
2結果
2.1 T2DM患者一般資料與DR的患病率
T2DM患者眼底可窺清者共101例,DR27例(26.7%),平均年齡(61.9±9.74)歲;平均病程(10.0±7.48)年;男42例(41.6%),女59例(58.4%);男女間DR患病率比較,差異無統計學意義(χ2=0.314,P=0.575),年齡分組中45~55、>55~65、>65~75、>75歲的患病率分別為47.0%、18.6%、9.2%、28.6%,不同年齡組間患病率比較,差異無統計學意義(χ2=6.228,P=0.183)。
2.2 T2DM患者的病程及治療情況與DR的患病率
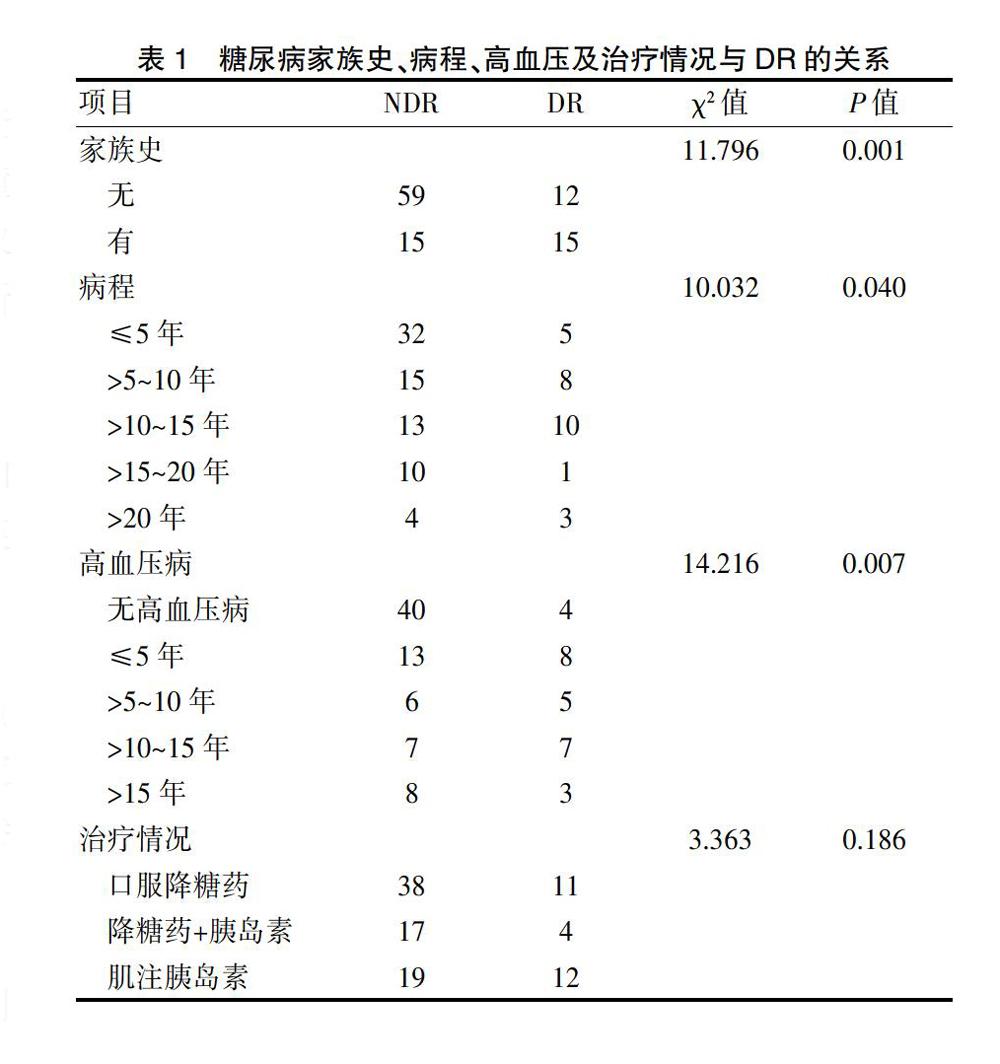
T2DM患者中無家族史DR12例(16.9%),有家族史DR15例(50.0%),是否有家族史差異有統計學意義(P<0.05)。T2DM病程≤5年者,DR患病率13.5%,>5~10年者為34.8%,>10~15年者為43.5%,>15~20年者DR患病率為9.1%,>20年者為42.9%,差異有統計學意義(P<0.05)。否認伴有高血壓者DR患病率為9.0%,高血壓病程≤5年DR患病率為38.1%,>5~10年者為45.5%,>10~15年者為50%,>15年為27.3%,差異有統計學意義(P<0.05)。治療情況中,單純口服降血糖藥者DR患病率為22.4%,口服降血糖藥聯合胰島素注射治療者患病率為19.0%,單純胰島素治療者為38.7%,差異無統計學意義(P>0.05)(表1)。
2.3 T2DM患者問卷調查結果
101例T2DM患者中知道糖尿病能引起眼底病變者94例(93.1%),每年定期到醫院復查眼底者25例,DR患病率為20.0%,每年查眼底不足1次的T2DM患者76例,占總人數的75.2%,DR患病率為28.9%,兩者比較,差異無統計學意義(χ2=0.769,P=0.381)。關于是否了解DR癥狀一項,82例(81.2%)患者不知道早期視力不受影響,以為只有到視力下降時才該去醫院就診。
2.4 DR危險因素
以性別、年齡、糖尿病病程、家族史、高血脂、高血壓、查眼底、是否知道糖尿病能引起眼底病變,分別引入非條件回歸,單因素分析顯示糖尿病病程、年齡、高血壓與DR有相關性(表2)
3討論
3.1 DR的患病率調查結果
國外研究T2DM患者中DR的患病率為15%~28%[6-8],國內以社區為基礎研究DR的患病率為17.62%~31.7%[9-14],DR的患病率與種族的不同、地區、文化程度、年齡、病程等多個因素有關。本研究篩查咸陽市秦都區病T2DM患者中DR患病率為26.7%,符合國內外數據。
3.2 DR的相關因素分析
①性別與年齡。關于年齡與DR患病率的關系,國外研究[15-17]男性DR患病率高于女性,也有研究[12]報道女性DR患病率高于男性,原因可能為糖尿病患者大多數為老年患者,女性絕經后雌激素水平的下降,弱化了對血管內皮的保護作用,導致DR的發生。本研究男女患病率無差異,國內外研究[19-20]調查,不同糖尿病患者年齡的DR患病率比較,差異無統計學意義(P>0.05),本研究符合國內外數據。②病程、糖尿病家族史及全身病史。眾所周知,病程、血糖濃度是DR發生發展的危險因素,大量的研究顯示[11-15],糖尿病病程越長DR患病率越高,差異有統計學意義(P<0.05)。研究糖尿病家族史與DR的關系文獻較少,部分研究[12]報道是否有糖尿病家族史,DR的患病率比較,差異無統計學意義(P>0.05)。本研究顯示有糖尿病家族史與否認糖尿病家族史,差異有統計學意義(P<0.05)。國內外研究[9-10,12,16]表明收縮壓的升高與DR的發生有明顯的相關性,且是DR發生的獨立危險因素,有學者認為高血壓誘發視網膜小動脈痙攣,加重了視網膜局部缺血缺氧,從而加速了DR的發生發展[21]。本研究結果也提示高血壓是DR發生的危險因素,與國內外研究一致。因此糖尿病患者除嚴格控制好血糖外,還應該重視控制好血壓,以減緩DR的發生的和發展。
3.3其他
我國上海對社區糖尿病患者DR的認知度調查顯示[10],社區糖尿病患者對DR防治的認知度平均得分為3.5分,僅43%的患者知道糖尿病能引起DR,在普查前僅有27%的患者去醫院查過眼底,其中定期復查眼底者只占8.1%,多數糖尿病患者不了解DR的治療辦法,只有23%的患者知道早期DR不影響視力。姚毅等[22]調查顯示糖尿病患者對DR的了解基本上都是在增殖期視力下降后才知曉,在非增殖期視力不受影響的早期幾乎沒有進行過眼科檢查。2015年我國學者對2000名糖尿病患者進行DR的認知度調查[24],糖尿病患者對DR的認知度較低,平均得分(35.10±19.31)分,影響患者對DR相關知識認知度的因素有:醫保、農合類型,糖尿病病程、糖尿病視網膜病變分期、以及之前是否參加過糖尿病眼病相關知識的培訓和講座,本研究是否查眼底及眼底復查周期,結果顯示,差異無統計學意義(P>0.05),糖尿病患者是否了解DR癥狀與DR發生,差異無統計學意義(P>0.05),分析原因可能為目前通過各種多媒體傳播,比方海報、廣告、廣播、電視等渠道提高了患者對眼底并發癥的認知,但大多數患者選擇在社區不散瞳的情況下進行查眼底,遺漏了周邊的視網膜病變,且以為只有等視力下降很明顯才需要就診,加上有些患者錯誤的認為視網膜激光光凝術會損傷視力,拒絕早期行激光治療,最終導致病情發展到增殖期,形成不可逆的視力喪失甚至盲。
綜上所述,盡管糖尿病患者已廣泛接受應該定期復查眼底,但仍有部分患者沒有做到遵守推薦的指導,定期檢查和治療,許迅等[25]在2008年提出社區篩查和防治是DR整體防治的第一步,本研究以秦都區為單位進行糖尿病的眼底免費篩查,通過調查深刻的認識到我們以后要加大DR的篩查力度和相關知識的宣教,早期發現、早期診治、定期隨訪,預防DR盲目的發生仍是我們未來面臨的巨大挑戰。本研究的缺點為樣本量小,代表性不強,不能反映地區人群患病情況,故結果可能存在偏差,后期會逐步開展大范圍的篩查。
[參考文獻]
[1]Early treatment diabetic retinopathy study research group.Photocoagulation for diabetic macular edema.early treatment diabetic retinopathy study report[J].Arch Ophthalmol,1985, 103(12):1796-1806.
[2]張丹,歐陽金芝.2型糖尿病視網膜病變的危險因素分析[J].臨床內科雜志,2008,25(7):463-465.
[3]Klein R,Klein BE,Moss SE,et al.The Wisconsin epidemiologic study of diabetic retinopathyⅡ prevalence and risk of diabetic retinopathy when age at diagnosis is less than 30 years[J].Arch Ophthalmol,1984,102(4):520-526.
[4]中華醫學會糖尿病學分會慢性并發癥調查組.全國住院糖尿病患者慢性并發癥及其相關危險因素10年回顧性調查分析[J].中國糖尿病雜志,2003,11(4):232-237.
[5]Klein R,Klein BE,Moss SE,et al.The Wisconsin epidemiologic study of diabetic retinopathy Ⅲ prevalence and risk of diabetic retinopathy when age at diagnosis is 30 or more years[J].Arch Ophthalmol,1995,102(1):7-16.
[6]Tajunisah I,Wonq P,Tan L,et al.Prevalence of retinopathy in diabetic patients referred from clinic in University of Malaya Medical Centre[J].Int J Ophthalmol,2011,4(5):519-524.
[7]Waked N,Nacouzi R,Haddad N,et al.Epidemiology of diabetic retinopathy in Lebanon[J].J Fran Dophtalmol,2006,29(3):289-295.
[8]Omolase CO,Adekanle O,Owoeye JF,et al.Diabetic retinopathy in a Nigerian community[J].Singapore Med J,2010,51(1):56-59.
[9]陳潔,禤中寧,李賓毅,等.基于社區健康管理檔案視角下糖尿病視網膜病變危險因素分析[J].國際眼科雜志,2016, 6(16):1180-1182.
[10]曹怡,陳力,郝曉軍,等.基于社區慢病檔案對糖尿病患者DR 患病率和認知度的調查[J].國際眼科雜志,2018, 18(2):302-304
[11]張敏,劉清洋,孟倩麗,等.廣東省東莞市橫瀝鎮居民2型糖尿病患者糖尿病視網膜病變危險因素分析[J].中華實驗眼科雜志,2014,32(1):68-74.
[12]劉麗萍,朱吉偉,熊毅,等.上海市淞南社區糖尿病居民中糖尿病視網膜病變患病率及其影響因素的調查分析[J].中華眼底病雜志,2015,31(2):126-129.
[13]胡海英,鹿斌,張朝云.上海市中心城區2型糖尿病患者視網膜病變現況調查[J].中華流行病雜志,2007,28(9):838-840.
[14]王娟,劉敏蘭,孫瑞磊,等.青島開發區糖尿病性視網膜病變流行病學調查及相關因素[J].國際眼科雜志,2010, 10(12):325-2327.
[15]Javadi MA,Katibeh M,Rafati N,et al.Prevalence of diabetic retinopathy in Tehran province[J].BMC Ophthalmol,2009,9(1):12.
[16]Zhang X,Saaddine JB,Klein R.Prevenlence of Diabetic Retinopathy in the United States,2005~2008[J].JAMA,2010, 304(6):649-656.
[17]Al-Maskari F,El-Sadig M.Prevalence of diabetic retinopathy in the United Arab Emirates[J].BMC Ophthalmol,2007,7(1):11.
[18]趙艷芳,王卓群,楊靜,等.中國2013年18~49歲育齡婦女2型糖尿病患病率、知曉率、治療率和控制率狀況分析[J].中華流行病學雜志,2018,39(2):213-217.
[19]Knudsen LL,Lervang HH,Lundbye-Christensen S,et al.The North Jutland County diabetic retinopathy study[J].Br J Ophthalmol,2007,91(12):1593-1595.
[20]黃小波,鄒海東,王寧,等.上海市北新涇街道60歲及其以上居民糖尿病視網膜病變的患病情況調查[J].中華眼底病雜志,2010,26(2):105-108.
[21]李豐,游志鵬,謝琳.糖尿病視網膜病變危險及基因多態性研究進展[J].中國實用眼科雜志,2015,33(1):6-8.
[22]姚毅,張卯年,劉靜,等.影響增生性糖尿病視網膜病變診治的因素調查[J].中華眼底病雜志,2003,19(6):353-354.
[23]張振華,王樹真,孫清秀,等.糖尿病患者糖尿病視網膜病變相關知識認知度調查與影響因素研究[J].中國實用眼科雜志,2017,35(4):424-427
[24]許迅,鄒海東.糖尿病視網膜病變的社區篩查和防治[J].中國眼耳鼻喉科雜志,2008,8(5)276-279.
(收稿日期:2017-11-20? 本編輯:崔建中)

