脾多肽聯合輔助化療對乳腺癌患者的安全性評估及免疫功能的影響
劉娟妮 安書芬 廖和和 李俊海 吳宏培 趙毅
(陜西省核工業二一五醫院,陜西 咸陽 712000)
乳腺癌是我國女性最常見的惡性腫瘤之一,因社會經濟的快速發展及生育模式的改變,其發病率和死亡率呈逐年上升趨勢[1],且越來越年輕化,臨床防治形勢嚴峻。乳腺癌改良根治術是乳腺癌患者長期生存的基礎,化療也是乳腺癌一個重要的治療手段[2]。而化療藥物對腫瘤細胞缺乏高度的選擇性,它在殺傷癌細胞的同時對正常細胞也會造成不同程度的損傷。因此,化療引起的血液毒性成為影響化療藥物足量使用以及患者生活質量的關鍵因素。文獻[3]報道,化療會破壞腫瘤患者的免疫功能,尤其是對細胞免疫的影響,常表現為外周血 T 淋巴細胞亞群紊亂、自然殺傷細胞(NK細胞)百分率及CD4+/CD8+T 淋巴細胞比值改變等,從而影響抗腫瘤療效。我科在部分乳腺癌患者術后輔助化療過程中應用脾多肽注射液,在改善免疫功能、血液毒性和生活質量方面取得較好的效果。現報道如下。
1 資料與方法
1.1一般資料 選取2015年1月至2017年 1月在陜西省核工業二一五醫院腫瘤科接受乳腺癌改良根治術,術后輔助化療的初治乳腺癌患者62例,患者均為女性,年齡28~78歲,中位年齡64歲。納入標準:(1)病理確診為原發性乳腺癌,且影像學未發現遠處轉移;(2)ECOG評分(Eastern Cooperative Oncology Group,ECOG)≤2 分;(3)患者均行乳腺癌改良根治術,術后進行輔助化療,患者能耐受手術且無化療禁忌證;(4)血常規、肝腎功能、心肺功能基本正常。排除標準:(1)患者一般情況差,ECOG評分大于>3分;(2)既往有嚴重過敏史;(3)術前有嚴重冠心病、腦血管等基礎疾病;(4)哺乳期和妊娠婦女。采用隨機數字法分為對照組和觀察組。對照組31例,術后僅給予輔助化療;觀察組31例,在術后輔助化療的基礎上同時給予脾多肽注射液。兩組的一般資料比較,差異無統計學意義,且患者均簽署治療知情同意書。
1.2方法 依據患者一般情況及NCCN治療指南,所有患者在術后2~3周內采用規范化的EC-T方案輔助化療,EC方案(表柔比星 100 mg/m2,d1;環磷酰胺 0.6 g/m2,d1)化療4周期,序貫T(紫杉醇135 mg/m2,d1,靜滴3 h)方案化療4周期,每14天重復 1次,共8個周期。化療期間常規給予止吐、對癥藥物。如果出現嚴重不良反應,或患者無法耐受,可減量或更換方案。觀察組在輔助化療基礎上,加用脾多肽注射液輔助治療(500 mL 0.9%氯化鈉注射液中溶解10 mL脾多肽,靜脈滴注,1次/d)。
1.3觀察指標 (1)治療前后兩組均抽血化驗血常規、肝腎功能,以評估化療對患者的血液學毒性。記錄患者骨髓抑制、消化道反應、口腔黏膜炎、神經毒性等情況,并根據WHO對化療藥物毒副反應分級標準分度,比較兩組毒副反應情況。(2)所有入組患者于化療前及化療后1周抽取外周靜脈血,利用流式細胞儀(流式細胞儀購置于美國Beckman-Coulter公司)檢測 T 細胞亞群百分率,包括CD3+T淋巴細胞、CD4+淋巴細胞、CD8+淋巴細胞,同時計算CD4/CD8 細胞的比值。NK細胞和T淋巴細胞亞群均由流式細胞儀進行分析檢測。(3)嚴格參照簡易生活質量量表(SF-36)[4],從情感功能、軀體功能、精神狀態及總體健康等方面評估兩組患者生活質量,分數與生活質量呈正比。
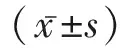
2 結 果
2.1兩組臨床病理資料比較 兩組患者的年齡、病理類型、TNM分期之間,差異無統計學意義(P>0.05)。見表 1。
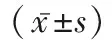
表1 兩組乳腺癌患者臨床病理資料比較
2.2毒副反應 入組患者如期完成前4個周期EC方案的輔助化療。主要毒副反應為消化道反應、血液毒性、神經毒性和口腔黏膜炎。兩組血液毒性和消化道反應比較,差異有統計學意義(P<0.05),而兩組在神經毒性和口腔黏膜炎方面比較,差異無統計學意義(P>0.05)。見表2。

表2 兩組患者化療毒副反應比較(n)
注:與對照組比較,*P<0.05。
2.3免疫指標外周血T淋巴細胞亞群及NK細胞水平變化 化療后觀察組患者CD3+、CD4+T淋巴細胞及 CD4/CD8 比值均高于對照組,CD8+T淋巴細胞低于對照組,差異有統計學意義(P<0.05)。化療前后兩組 NK 細胞活性比較差異無統計學意義(P>0.05)。見表3。
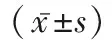
表3 兩組治療后免疫指標的變化
注:與對照組比較,*P<0.05。
2.4生活質量 治療后,觀察組各項生活質量指標評分均優于對照組(P<0.05)。見表4。
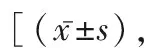
表4 生活質量對比分]
3 討 論
乳腺癌是我國女性最常見的惡性腫瘤,發病率和死亡率均較高,所有新發病例和死亡人數分別占全球乳腺癌的12.2%和9.6%,形勢極其嚴峻[5]。乳腺癌的治療策略正在向著個體化、精準化和綜合治療的方向發展,但是化療仍然是乳腺癌非常重要的治療手段之一。化療藥物引起的毒副反應會不同程度地影響到患者的機體狀態、生活質量及免疫功能,降低患者對化療的耐受性,從而影響最終療效。化療藥物在殺傷腫瘤細胞的同時,也會對正常的組織造成損傷,從而抑制患者免疫功能。因此如何減少化療的毒副反應,改善患者對化療的耐受程度,并提高患者的生活質量是臨床治療急需解決的問題和研究熱點。
脾多肽是從健康小牛脾臟組織中提取的混合制劑,含有氨基酸、核酸、多肽、總糖等成分,對機體免疫功能具有調節作用[6]。其能夠增強機體的免疫功能,尤其是細胞免疫,促進B、T淋巴細胞的成熟,同時激活未致敏的淋巴細胞;此外,脾多肽還能夠通過抑制細胞內糖酵解來減少腫瘤的能量來源,從而阻礙細胞周期的完成,抑制腫瘤細胞的增殖,進而起到抑癌作用[7];再者,脾多肽還能夠刺激骨髓增殖、增加白細胞、提升血小板,改善骨髓造血功能,已被逐漸用于再生障礙性貧血、白血病的治療。本資料中,化療后觀察組與對照組相比,同期CD3+、CD4+T 淋巴細胞、CD4/CD8比例均增高,提示脾多肽能提高T淋巴細胞總數,促進T淋巴細胞成熟,從而減輕化療對機體免疫功能的影響。同時,觀察組患者化療后骨髓抑制的發生率低于對照組,證實脾多肽確實具有減輕骨髓抑制和促進骨髓造血的功能,與國內學者在肺癌、結腸癌等惡性腫瘤化療中應用脾多肽的報道相一致[8]。然而本資料顯示兩組患者化療后NK 細胞無明顯變化,無統計學差異,這有可能與我們的樣本量少有關,還需擴大樣本量繼續研究。
本資料結果顯示,觀察組患者的生活質量評分高于對照組,表明脾多肽可能對改善患者情感功能和軀體功能、提高患者對化療耐受性及調節機體狀態起著積極作用。治療過程中患者生活質量的改善可以減少乳腺癌患者焦慮情緒,調動患者后續治療的積極性,從而可能會影響到乳腺癌患者的預后[9]。張鐵[10]報道,應用脾多肽聯合化療治療蒽環類失敗復發轉移乳腺癌,可提高患者中位生存時間。本研究也將進一步擴大樣本量,并對患者進行長期隨訪,對比兩組遠期療效及生存獲益。
綜上所述,在乳腺癌改良根治術后輔助化療,同時配合使用脾多肽注射液,可以顯著減輕患者骨髓抑制,促進骨髓造血,改善機體狀態,提高患者生活質量。因此,脾多肽對于乳腺癌患者的術后輔助化療具有良好的輔助效果,值得進一步在臨床上應用。

