HPV 聯合TCT 對宮頸癌病變篩查的意義
汪愛華 王丹 何青峰 王紅英
宮頸癌為女性生殖系統常見惡性腫瘤之一,臨床以陰道不規則流血、陰道分泌物增多、米泔樣水樣伴腥臭味白帶為主要特征[1-2]。我國宮頸癌每年新發病例在10萬以上,死亡患者約5萬左右,嚴重威脅患者生命安全[3]。臨床上已明確高危型人乳頭瘤病毒(human papilloma virus,HPV)持續感染為癌前病變、宮頸癌發生的必要條件[4]。因此,對高危人群進行早期檢查、早期阻斷是預防宮頸癌發生的關鍵[5]。目前,HPV基因技術檢測、薄層液基細胞學(liquid-based thinlayer cytology test,TCT)檢測、陰道鏡下宮頸組織活檢為宮頸癌常用篩查方式。兩種方法單獨應用宮頸癌篩查,檢出率尚可[6]。本研究采用HPV基因技術檢測與TCT聯合應用于宮頸癌病變篩查,以期提高宮頸癌篩查率。
1 資料與方法
1.1 臨床資料
選擇2017年1月—2019年1月在我院體檢中心檢測發現宮頸炎、接觸性出血、分泌物增多等癥狀的196例患者為研究對象。所有研究對象均有性生活史,均接受HPV檢測、TCT檢測和陰道鏡下宮頸組織活檢。年齡26~42歲,平均年齡(33.62±4.57)歲,均知情同意,且該研究通過倫理委員會批準。
納入標準:自愿接受宮頸癌篩查病變;無妊娠。
排除標準:既往有宮頸錐切、子宮切除或盆腔放射史;7 d內有抗生素使用史。
1.2 研究方法
HPV篩查:采用7300型美國ABI進口實時熒光定量PCR基因擴增儀進行篩查,采用基因芯片技術法檢測23種HPV基因型。
TCT檢查:收集宮頸外口及宮頸管上的脫落細胞,將采集器置于裝有細胞保存液的瓶中進行漂洗,術后采用全自動細胞檢測儀分散、過濾樣本并進行顯微檢測、診斷。診斷分級[7]:包括正常或良性宮頸炎癥、低級別病變(CIN Ⅰ)、中級別病變(CIN Ⅱ)、高級別病變(CIN Ⅲ或發生原位癌變)、鱗狀細胞癌(SCC)。
病理學檢查:在陰道鏡下對病變處進行多點活檢,采用10%中性福爾馬林將標本固定后送病理科做切片,染色后在顯微鏡下觀察分析并作出病理診斷。陽性結果分為宮頸上皮內瘤變(CIN)和宮頸癌。
1.3 觀察指標
比較所有患者的HPV、TCT篩查結果的特異度。特異度=真陰性人數/(真陰性人數+假陽性人數)×100%、敏感度=真陽性人數/(真陽性人數+假陰性人數)×100%,以及與病理學診斷結果一致性;比較HPV、TCT、HPV聯合TCT三種方式的CIN陽性檢測率。HPV聯合TCT的CIN檢測陽性結果判定方法:以任一指標陽性即TCT陽性和/或HPV陽性為陽性結果。
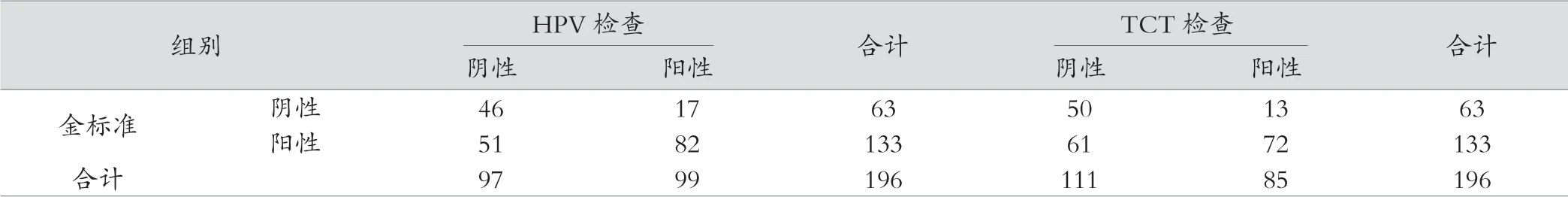
表1 兩組患者診斷效能比較(例)

表2 HPV、TCT、HPV 聯合TCT 三種方式陽性檢測率比較
1.4 統計學方法
采用軟件SPSS 17.0對本研究數據進行統計學分析。計數資料以(%)表示,采用χ2檢驗。P<0.05表示比較差異有統計學意義。
2 結果
2.1 HPV、TCT診斷結果比較
將病理學診斷結果作為金標準,196例患者中陽性患者133例。HPV檢查特異度為73.02%(46/63),敏感度為61.65%(82/133);TCT檢查特異度為79.37%(50/63),敏感度為54.14%(72/133)。HPV檢查和TCT檢查診斷結果特異度、敏感度均一般,與病理學診斷結果一致性差(HPV:Kappa=0.304,P=0.000;TCT:Kappa=0.279,P=0.000),見表1。
2.2 HPV、TCT、HPV聯合TCT三種方式陽性檢測率比較
HPV聯合TCT檢查陽性檢測率高于HPV或TCT單獨檢測陽性率(聯合檢測vs. HPV檢測:χ2=27.632,P=0.000;聯合檢測vs. TCT檢測:χ2=46.277,P=0.000),詳見表2。
3 討論
近年來,隨著人們生活方式以及觀念改變,宮頸癌發生率正呈逐年增高且年輕化趨勢,其發生可能與病毒感染、性行為或分娩次數等因素相關,而隨著醫學技術和儀器的不斷發展,細胞學檢測、電子陰道鏡檢測等多種早期篩查方式不斷應用于臨床,極大降低了宮頸癌發生率、死亡率[8]。陰道鏡下宮頸組織活檢為宮頸癌確診的最可靠依據,是指對子宮頸行活體組織檢查,通常作為臨床診斷金標準[9]。
TCT檢查是指采用液基薄層細胞檢測系統自動均勻處理宮頸樣本細胞并形成清晰的單層細胞涂片的檢測方式,改善巴氏涂片法在染色制片中的缺陷,有效提高制片質量,極大提高診斷準確性,但由于受制片方式、染色水平和醫師診斷水平影響,敏感度低[10]。HPV能夠引起機體皮膚及黏膜鱗狀上皮增殖,機體感染HPV后入侵皮膚及黏膜造成程度不等的增生性病變[11]。HPV基因技術檢測基于病因學基礎,對部分無特異性臨床表現的癌前病變以及宮頸癌患者的早期發現具有重要意義,但單純采用HPV基因技術檢測容易造成誤診[12]。
本研究結果顯示,單獨采用HPV檢查或TCT檢查診斷結果與病理學診斷結果一致性差;HPV聯合TCT檢查陽性檢測率高于HPV或TCT單獨檢測陽性率(P<0.05)。這提示,HPV基因技術檢測與TCT聯合應用于宮頸癌病變篩查檢測中具有較高的應用價值。這與喻垚等[10]研究結果相似,采用TCT、高危型HPV-DNA和病理三種方式檢查在該院就診的1 343例宮頸病變患者,研究發現TCT和高危型HPV-DNA聯合能夠有效提高宮頸病變診斷檢出率。經分析可能是因為,HPV基因技術檢測和TCT這2種檢測方式分別基于分子生物學和細胞形態學對宮頸癌前病變、宮頸癌進行篩查,兩者聯合能有效提高CIN陽性檢測率,同時聯合檢測帶來的高度陰性預測值能延長篩查間隔、減少檢測成本,但目前仍無法完全取代病理學檢查方式。
綜上所述,HPV基因技術檢測與TCT聯合能有效提高CIN陽性檢測率,篩選宮頸癌高危人群并及早進行干預治療,降低宮頸癌發生率。但本研究尚存在一定不足,納入樣本量較小、研究中心單一,故此結論有待大樣本、多中心研究進一步證實。

