GLP-1受體激動劑治療2型糖尿病合并脂肪肝患者的效果
王倩 李秀麗 楊楠 王秀萍 段錦花
慢性代謝性疾病是全球高發疾病。2型糖尿病患者由于對胰島素的敏感性降低使得其血糖代謝受到影響,從而引發一系列心血管系統和神經系統疾病[1]。流行病學調查顯示2型糖尿病患者血糖代謝存在障礙同時也更容易發生血脂代謝障礙,從而并發非酒精性脂肪肝[2]。目前,對于糖尿病合并脂肪肝患者的治療方式無法逆轉患者病程,且對患者的治療依從性要求較高[3]。艾塞那肽是一類胰高血糖素樣肽1(GLP-1)受體激動劑藥物,已有研究證實其可作用于二甲雙胍耐受型糖尿病患者[4]。同時,有研究稱其可直接作用于肝臟的脂質代謝通路,從而改善脂肪肝的治療效果[5]。因此,本研究擬探討艾塞那肽在此類患者中的療效。
資料與方法
一、一般資料
將2016年1月—2018年12月間收治的110例2型糖尿病合并脂肪肝患者,隨機分為觀察組和對照組,每組55例,其中,觀察組男性33例,女性22例,年齡(52.8±12.0)歲,病程(4.9±2.7)年,對照組男性31例,女性24例,年齡(51.9±13.1)歲,病程(4.8±2.9)年,兩組間比較差異無統計學意義(P>0.05)。
二、納入和排除標準
納入標準:(1)患者均符合《非酒精性脂肪肝診療指南》[6]和《中國2型糖尿病防治指南》[7]中的診斷標準;(2)BMI≥25 kg/m2。
排除標準:(1)合并其他器官嚴重疾病;(2)治療相關藥物過敏;(3)經常性酒精攝入。
三、方法
(一)藥物治療 所有患者均接受二甲雙胍(500 mg/次,2次/d)降糖治療、洛伐他汀(10 mg/次,1次/d)降脂治療和阿司匹林(100 mg/次,1次//d)抗炎治療。觀察組患者在此基礎上加用艾塞那肽 10 μg/次,2次/d,皮下注射。
(二)觀察指標 兩組患者均在治療前后測定血糖指標:空腹血糖(FPG)、餐后2 h血糖(2 h PBG)和糖化血紅蛋白(HbA1c);血脂指標:甘油三酯(TG)、總膽固醇(TC)和低密度脂蛋白(LDL-C);治療后半年體質量指數;采用瞬時彈性成像(TE)技術檢測患者脂肪受控衰減參數(CAP)和肝臟硬度(LSM)。
四、統計學方法
SPSS 19.0軟件分析,計數資料t檢驗,計量資料χ2檢驗,P<0.05為差異具有統計學意義。
結 果
一、兩組患者治療前后血糖水平比較
治療后觀察組患者血糖水平顯著低于對照組(P<0.05),表1。
二、兩組患者治療前后血脂水平比較
治療后觀察組患者血脂水平顯著低于對照組(P<0.05),表2。
三、兩組患者治療前后質量指數和肝臟脂肪沉積率比較
治療觀察組患者體質量指數和肝臟脂肪沉積率顯著低于對照組(P<0.05),表3。
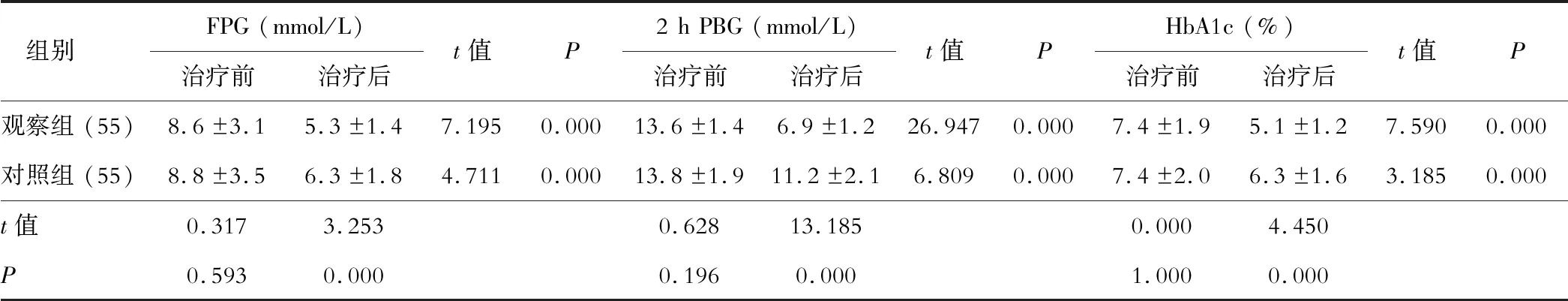
表1 兩組患者治療前后血糖水平比較

表2 兩組患者治療前后血脂水平比較
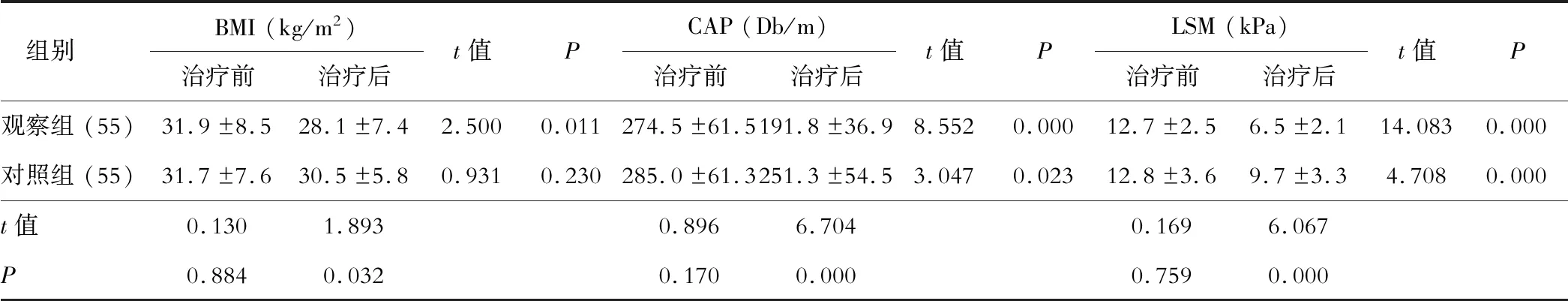
表3 兩組患者治療前后質量指數和肝臟脂肪沉積率比較
討 論
2型糖尿病合并非酒精性脂肪肝患者不僅影響患者的肝功能本身,同時還會影響患者生活質量[8]。通過生活方式干預減重效果較差而目前常用的臨床降血糖藥物噻唑烷二酮類藥物則被報道會導致體重增加[9]。胰高血糖素樣肽1 (GLP-1)受體激動劑在臨床上廣泛應用于2型糖尿病的治療[10]。近年來有研究稱該類藥物可以直接作用于肝臟和脂質組織中的代謝通路降低肝臟壞死的幾率[11]。因此,是2型糖尿病合并非酒精性脂肪肝的潛在治療藥物。Yan等[12]利用艾塞那肽聯合吡格列酮和胰島素治療2型糖尿病合并非酒精性脂肪肝取得良好效果。Matthew等[13]利用利拉魯肽單藥治療2型糖尿病合并非酒精性脂肪肝效果優于安慰劑。然而,在國內類似研究報道較少,且應用的藥物較為復雜。因此,本研究擬探討艾塞那肽聯合二甲雙胍和他汀類藥物對2型糖尿病合并脂肪肝患者代謝功能及肝臟的保護作用。
本研究中觀察到其對2型糖尿病合并脂肪肝患者的血糖水平起到良好的控制作用,有效降低了患者的血糖水平。觀察組患者TG、TC和LDL-C等指標在治療后均顯著優于對照組,提示治療過程中加用GLP-1受體激動劑相比于洛伐他汀對脂代謝異常具有更好的干預效果,有助于減少脂肪肝患者肝部脂質的堆積。最后,本研究對比了兩組患者體質量指數和肝臟脂肪沉積率,非酒精性脂肪肝引起的脂代謝異常是導致肝內脂肪病變的主要原因。由于觀察組患者脂質代謝控制得更好,因此,本研究中觀察組患者治療后的肝臟脂肪沉積率更低并因此降低了體質量。同時,血糖的改善與肝內脂肪沉積減少之間的密切聯系已被多項研究證實[14-15]。因此,觀察組患者中得到更好的血糖控制水平可能也是患者肝臟脂肪沉積率降低的因素之一。
綜上所述,GLP-1受體激動劑對2型糖尿病合并脂肪肝患者的血糖和血脂水平具有良好調節效果,從而改善患者的體質量和脂肪沉積。

