全面了解盆底康復及尿失禁
策劃/曉 誼 文/中日醫院泌尿外科主任醫師 周曉峰 北京大學醫學部研究生 應文偉 鄧益森
張大娘一天晨練時湊巧遇到了隔壁王姐,這倆人一見面立馬就相互寒暄上了。王姐說:“張大娘,您這精氣神兒可夠好的啊。”王姐一句話可把張大娘高興壞了,可剛臉上還洋溢著笑容的張大娘卻突然面色緊張。王姐見了還打趣道:“怎么,我講話就這么好笑?都笑尿了?”張大娘尷尬極了,隨便找了個理由便匆匆回家了。大家一定也想問,張大娘到底是怎么了呢?其實張大娘自己也不好意思說,她還真是“笑尿了”。
尿失禁是影響女性生活質量的常見疾病。據統計,全球患病率接近50%,我國人群的患病率與此相當,其中一半為壓力性尿失禁。由于社會經濟和文化教育等因素,加之女性對排尿異常羞于啟齒,導致女性壓力性尿失禁患病率高而就診率卻偏低,長期以來不為患者及其家屬所重視。隨著我國國民經濟的快速增長及人民生活水平的迅速提高,女性壓力性尿失禁所帶來的諸多健康和社會問題正逐漸受到重視。因此,有必要對壓力性尿失禁做科普和宣教。
尿失禁——概述篇
什么是壓力性尿失禁?
壓力性尿失禁是指打噴嚏、咳嗽或運動等腹壓增加時出現不自主的尿液自尿道外口漏出。這里需要指出的重點是不自主的尿液漏出,也就是不受意識控制的漏出。
哪些因素與尿失禁有關?
年齡:隨著年齡增長,女性尿失禁患病率逐漸增高,高發年齡為45 ~55 歲。可能與隨著年齡的增長而出現的盆底松弛、雌激素減少和尿道括約肌退行性變等有關。
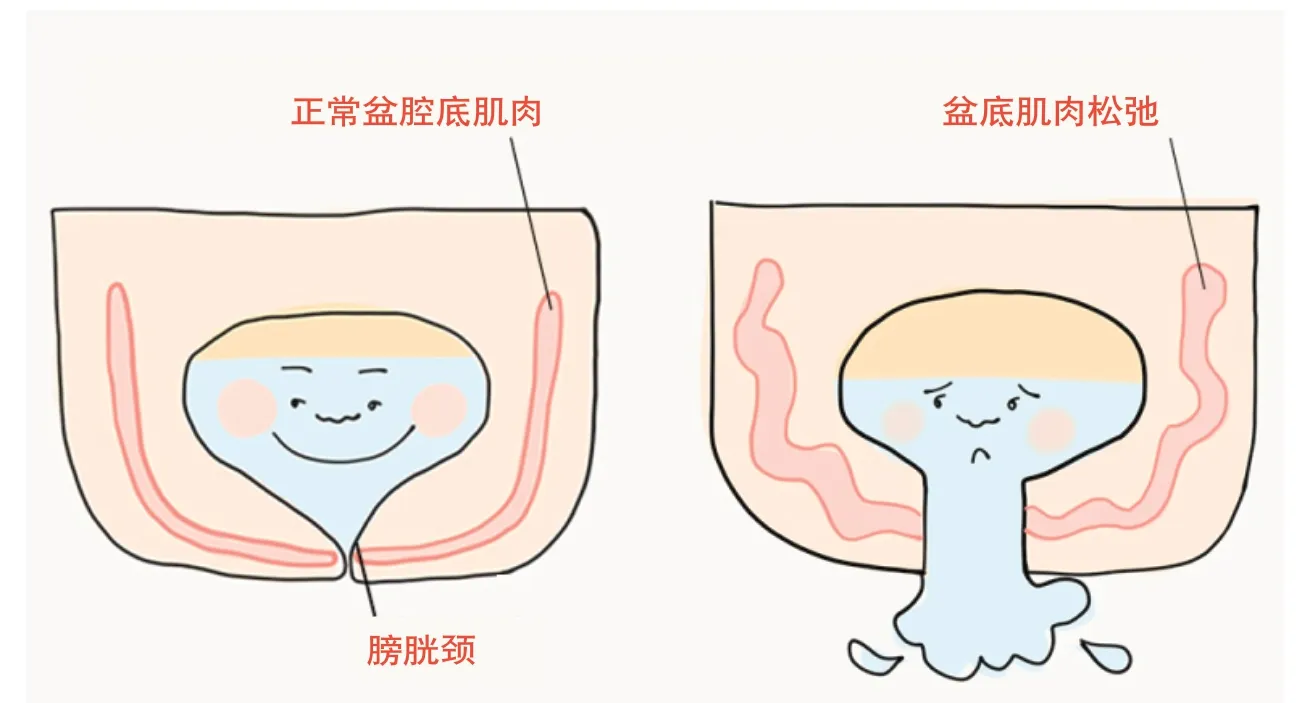
圖1.盆底肌肉松弛(圖片來自imgs.nmplus.hk)
生育:生育的次數、初次生育年齡、生產方式、胎兒的大小及妊娠期間尿失禁的發生率均與產后尿失禁的發生有顯著的相關性。
盆腔臟器脫垂:盆腔器官脫垂和壓力性尿失禁嚴重影響中老年婦女的健康和生活質量。壓力性尿失禁和盆腔臟器脫垂密切相關,兩者常伴隨存在。
肥胖:肥胖女性發生壓力性尿失禁的概率顯著增高,減肥可降低尿失禁的發生率。
遺傳因素:遺傳因素與壓力性尿失禁有明確的相關性。壓力性尿失禁患者患病率與其直系親屬患病率顯著相關。
其他可能相關因素:雌激素變化、子宮切除術、吸煙、體力活動、便秘以及慢性咳嗽等。
為什么會得尿失禁?
女性壓力性尿失禁與兩種原因有關。一種為絕經期后,因雌激素水平降低,盆底肌肉缺乏雌激素養護,出現盆底臟器脫垂,導致控尿不佳,造成壓力性尿失禁,主要表現為腹腔壓力增加時膀胱頸(閥門)收縮力不夠,尿液不自主流出;另一種為順產婦女由于之前生產過程中胎頭對盆底肌肉造成壓迫,絕經期后失去雌激素保護時,肌肉可能因既往的產傷導致壓力性尿失禁。
“吊床”理論:該理論更加強調尿道周圍支撐組織的重要性。正常情況下,隨著腹壓增高,尿道被緊壓于“吊床”樣的肌肉筋膜支撐結構上,不會漏尿。當出現“吊床”結構減弱,在腹壓增高時,膀胱頸和近端尿道會旋轉下移,如果同時伴有尿道括約肌的松弛(閥門松了),就會發生尿失禁。手術治療的主要目的也是提供一個支撐結構,在腹壓增加時,使膀胱頸和近端尿道被緊壓在該支撐結構上面。
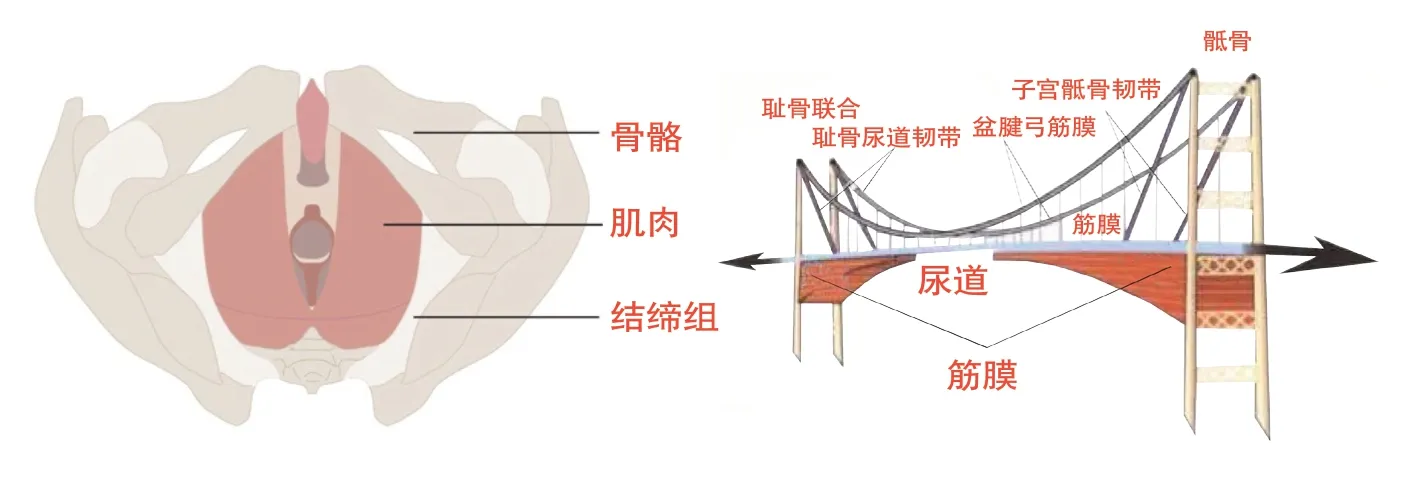
圖2.盆底猶如一張“吊床”(圖片來自sohucs.com)
尿失禁——診斷篇
怎么診斷尿失禁?
臨床上確定診斷有無壓力性尿失禁還是比較簡單的,主要依據是病史和體格檢查,同時需要排除其他疾病。
病史主要是有無與腹壓增加有關的尿失禁癥狀:大笑、咳嗽、噴嚏、跳躍或行走等各種腹壓增加狀態下,尿液是否有不自主的漏出;停止腹部加壓動作后漏尿是否隨即終止。
根據臨床癥狀,尿失禁可以分為以下幾種程度。
輕度:一般活動及夜間無尿失禁,腹壓增加時偶發尿失禁,不需要戴尿墊。
中度:腹壓增加及起立活動時,有頻繁的尿失禁,需要戴尿墊生活。
重度:起立活動或臥位體位變化時即有尿失禁,嚴重地影響患者的生活及社交活動。
簡單歸納為一句話就是:不笑不漏是輕度,一笑就漏是中度,一動就漏是重度。
哪些檢查可以幫助確定診斷?
女性壓力性尿失禁的檢查,最關鍵的還是通過醫生的體檢。醫生主要檢查患者漏尿點的數目配合婦科雙合診,同時排除其他疾病。客觀檢查包括B 超檢查,主要檢查患者的殘余尿量,是否存在上尿路疾病,以及是否存在結石、腫瘤等其他并發癥。此外,還包括尿化驗,以排除患者是否為感染引起的急迫性尿失禁。還可以進行尿動力學檢查,查看患者漏尿點的壓力,了解患者膀胱逼尿肌的收縮力情況等。
圖3.壓力性尿失禁表現(圖片來自pimg.tw/epochtimes.com)
尿失禁——治療篇
由于尿失禁本身只會影響患者生活質量,所以選用哪種方法是醫生和患者溝通后權衡利弊的結果。
輕度、中度、重度治療各不相同。輕度壓力性尿失禁患者推薦進行盆底功能鍛煉,可通過持續2~3個月以上的自身鍛煉逐漸緩解壓力性尿失禁的癥狀;中度患者進行生物反饋治療比自行盆底功能鍛煉效果更好;以上鍛煉方式對重度患者收益不大,重度患者可能存在尿道活動度過大或出現膀胱頸下移表現,需進行微創手術來緩解尿失禁的癥狀。
保守治療
控制體重:肥胖是女性壓力性尿失禁的明確危險因素,減輕體重可改善尿失禁的癥狀。
盆底肌訓練:通過自主的、反復的盆底肌肉群的收縮和舒張,增強支持尿道、膀胱、子宮和直腸的盆底肌張力,增加尿道阻力、恢復盆底肌功能,達到預防和治療尿失禁的目的。此法簡便、易行、有效,適用于各類型的壓力性尿失禁。
可參照如下方法實施:持續收縮盆底肌(提肛運動)2 ~6秒,松弛休息2 ~6 秒,如此反復10 ~15 次為一組。每天訓練3 ~8組,持續8 周以上或更長。盆底肌訓練可結合生物反饋、電刺激治療進行,經常在專業人員指導下進行盆底肌訓練可以獲得更好的療效。
生物反饋:生物反饋是借助置于陰道或直腸內的電子生物反饋治療儀,監視盆底肌肉的肌電活動,并將這些信息轉換為視覺和聽覺信號反饋給患者,指導患者進行正確的、自主的盆底肌肉訓練,并形成條件反射。
其他:包括電刺激治療和磁刺激治療。
藥物治療
主要作用原理在于增加尿道閉合壓,提高尿道關閉功能。目前常用的藥物有度羅西汀、雌激素和選擇性α1-腎上腺素受體激動劑。從療效上看,藥物在一定程度上可改善壓力性尿失禁的癥狀,結合盆底肌訓練可獲得更好的療效。但是高血壓患者需要注意選擇性α1-腎上腺素受體激動劑是不可以使用的,因為這類藥物將會增加患者的血壓。
經常在臨床上遇到一些患者“談激素色變”,非常擔心激素會給身體帶來很大的影響。但是女性絕經后雌激素水平的下降導致尿道的保護功能下降,所以尿失禁患者可以使用雌激素局部治療從而達到刺激尿道上皮的生長、增加尿道黏膜靜脈叢供血、增加支持盆底結構肌肉的張力等效果。
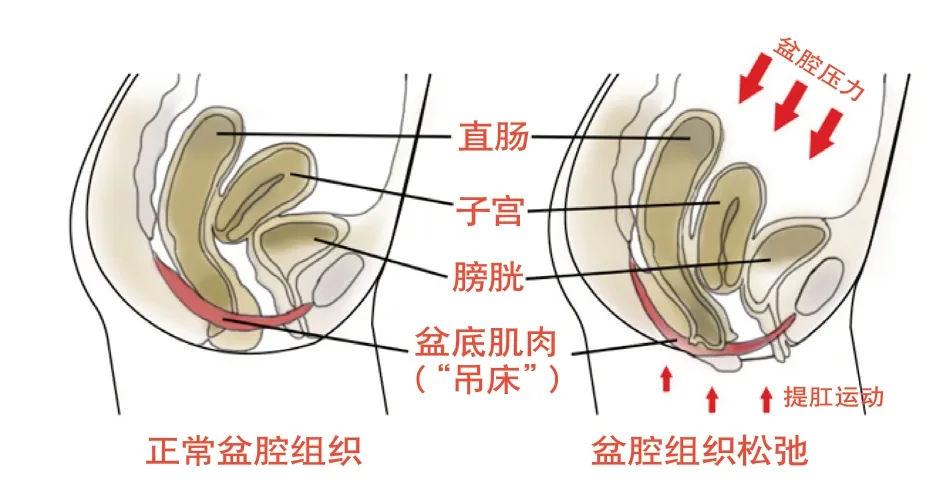
圖4.提肛運動( 圖片來自ilong-termcare.com)
手術治療
治療壓力性尿失禁的手術現在已經比較成熟。尿失禁手術是微創的,手術傷口較小,約0.5 厘米的小切口,住院時間一般2 ~3 天,手術時間15 ~20 分鐘。患者術后基本無明顯不舒服,術后一周可以正常行走,甚至上班。手術并發癥是排尿困難或者尿失禁的癥狀持續,甚至復發。但并發癥發生概率較低。壓力性尿失禁手術治療也是有嚴格適應證的,主要包括以下幾方面(任意滿足一條)。
●非手術治療效果不佳或不能堅持、不能耐受、預期效果不佳的患者。
●中重度壓力性尿失禁,嚴重影響生活質量的患者。
●對生活質量有較高要求的患者。
●伴有盆腔器官脫垂等盆底功能病變需行盆底重建者,同時存在壓力性尿失禁時。
手術的主要目的是恢復患者正常的排尿功能。常見的手術類型主要包括尿道中段吊帶術和尿道旁注射術等。
1.尿道中段吊帶術
女性壓力性尿失禁手術,目前應用最多的是尿道中段吊帶術,這是一種微創的方法。使用醫學專用吊帶(生物相容性較好的網片),懸吊尿道中段,在腹壓增加的時候,吊帶能夠增加患者尿道口肌肉(閥門)的收縮力,這種術式創傷較小,術后患者僅有輕微的疼痛感。
吊帶術大致可分為經恥骨后無張力尿道中段吊帶術(TVT),以及經閉孔無張力性尿道中段吊帶術(TVT-O)。其操作主要于尿道中段,經陰道前壁,切個小開口,植入約15 厘米的不可吸收補片。因其不穿過皮膚,患者術后幾乎沒有疼痛,恢復較快。在手術過程中可能損傷到膀胱、直腸、陰道、血管等,術中發現即可及時處理。還有一些并發癥和手術本身沒有關系,但和吊帶有關,比如部分吊帶有侵蝕作用,手術時未裸露在外,可能在使用后暴露出來,特別是暴露到陰道里,但這種情況也較少見。此外,吊帶的松緊會直接影響排尿。吊帶的目的是使尿道懸吊,控制住尿失禁,如果張力過大,會出現排尿困難,有一部分患者會出現尿潴留或者輕度排尿困難;如果太松效果也不好。這兩種情況和術中調節吊帶張力有關,這也是手術的關鍵問題。
目前手術技術都很成熟,所以這些情況出現得很少,個別有排尿困難情況,經過調整都能夠得到糾正。壓力性尿失禁患者術后需要注意以下幾點。
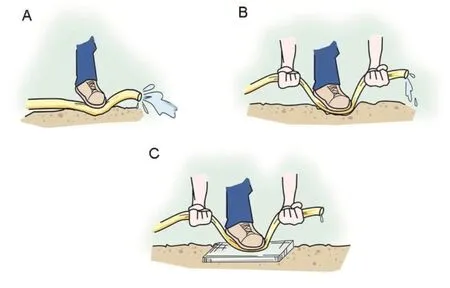
圖5.尿道與骨盆的關系(A/B: 不健康的骨盆;C:健康骨盆或TVT/TVT-O 手術后的骨盆)(圖片來自medlive.cn)
●術后3個月內避免進行性生活,防止性交產生疼痛感,避免吊帶移位,影響手術效果。
●術中吊帶需通過閉孔,依靠患者肌肉進行固定,可能導致閉孔肌肉周圍的神經出現輕度水腫,引發患者大腿根部的疼痛,多數服用止痛藥即可緩解,無須特殊處理。
●術后患者可正常進行淋浴,避免長時間盆浴,防止陰道切口感染。
需要提醒的是,女性壓力性尿失禁手術并非一勞永逸,需注意隔3 ~6 個月于泌尿科門診進行隨診,主要為定期檢查尿流率。少數患者可能因體質生物學材料相容性不佳,出現尿流率下降或殘余尿增多,需長期監測排尿狀態。另外組織相容性不強的患者術后可能出現生物學吊帶侵蝕陰道、有異物感或侵蝕尿道而產生刺痛感,少數侵蝕到膀胱可能引起結石,如有以上不適感需及時至泌尿科門診進行細致的查體。
2.尿道旁注射術
尿道旁填充物注射是在內鏡直視下,將填充物注射于尿道內口黏膜下,使尿道腔變窄、拉長以提高尿道阻力,延長功能性尿道長度,增加尿道內口的閉合,達到控尿的目的。與前述治療方法不同,填充物注射治療是通過增加尿道封閉能力產生治療作用。其最佳適應證是單純因固有括約肌缺陷所導致的壓力性尿失禁患者。其具有創傷小,嚴重并發癥發生率低,并可多次重復進行等優點。但是注射療法的遠期療效差。
并發癥診斷與治療
在診斷壓力性尿失禁的同時,必須高度重視可能影響壓力性尿失禁治療效果的合并疾病,主要包括:膀胱過度活動癥、盆腔臟器脫垂、逼尿肌收縮力減弱和膀胱出口梗阻。
1.膀胱過度活動癥
如果出現了尿頻、尿急伴或不伴急迫性尿失禁,即應懷疑合并有膀胱過度活動癥,高度推薦用排尿日記詳細了解患者癥狀具體程度。壓力性尿失禁合并膀胱過度活動癥的治療應以改善患者生活質量為最終目的。膀胱訓練、盆底肌訓練及抗膽堿藥物治療是高度推薦的。
2.盆腔臟器脫垂
盆底筋膜、韌帶松弛是壓力性尿失禁與盆腔臟器脫垂的共同發病原因,所以兩種疾病常合并發生。
3.逼尿肌收縮力減弱
逼尿肌收縮力減弱常見于老年婦女,主要表現為排尿困難。由于尿失禁與排尿困難是兩個極端,首先需要明確哪個對患者的生活質量影響更大,同時也應當明白尿失禁給女性患者生活質量造成的麻煩遠大于排尿困難。手術后可能會出現殘余尿量增加,或出現尿潴留。
4.膀胱出口梗阻
女性膀胱出口梗阻多數屬于功能性的,可自行恢復。
尿失禁——預防與盆底康復
尿失禁的預防
壓力性尿失禁發病原因尚不明確,目前無確切預防方法。壓力性尿失禁發病機理與盆底括約肌萎縮和松弛有關,注意應正確、合理鍛煉盆底括約肌,有助于預防壓力性尿失禁的發生,如果鍛煉不當,可能起反作用。
1.普及教育
壓力性尿失禁是中老年女性的一種常見疾病。首先,公眾需要認識并了解這是一種可以預防和治療的疾病,應該早預防、早發現、早治療。對于壓力性尿失禁患者,還應注意心理疏導,向患者及家屬說明本病的發病情況及主要危害,解除患者心理壓力,將其對患者生活質量的影響降到最低限度。鼓勵患者不要羞于啟齒,要勇敢地面對自己,從而盡快地走出尿失禁的陰影,從而達到比較好的生活狀態。
2.避免危險因素
根據尿失禁的常見危險因素,采取相應的預防措施。
●對于家族中有尿失禁發生史、肥胖、吸煙、高強度體力運動以及存在便秘等長期腹壓增高者,如果出現尿失禁,應評估生活方式與尿失禁發生的可能相關關系,并據此減少對易感因素的接觸機會。
●盆底肌訓練:通過自主的、反復的盆底肌肉群的收縮和舒張,增強盆底肌張力,恢復盆底肌功能,增強尿道阻力,可達到預防和治療尿失禁的目的。特別是產后及妊娠期間行有效的盆底肌訓練,可有效降低壓力性尿失禁的發生率和嚴重程度。
●生物反饋:借助電子生物反饋治療儀,可指導患者進行正確、有效、自主的盆底肌肉訓練,患者可更直觀地觀察到收縮的效果,掌握收縮強度,并形成條件反射。
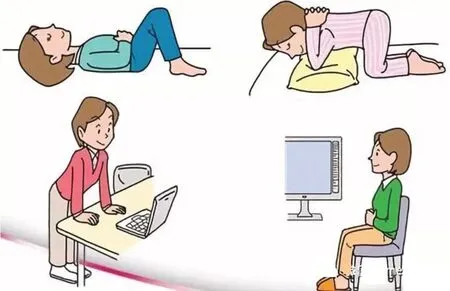
圖6.自我鍛煉達到盆底康復(圖片來自sohucs.com)
家庭自我盆底康復訓練
盆底肌損傷很大一部分的原因來自于妊娠和分娩,就是懷孕和生孩子,也就是說,十斤左右的胎兒兜在腹部幾個月,然后在分娩的時候向下用力,對母親的盆底肌損傷是非常大的。盆底康復的最佳黃金期是產后42 天到產后半年之內,可以找專科醫生進行評估,包括肌力、張力和盆底解剖的評估,然后制訂針對患者比較個體化的盆底康復治療方案。而對于已經錯過了最佳時期的患者,任何時候做康復肯定都比不處理要好。
還有一部分患者出現了產后尿失禁,超過90%的產后尿失禁是一過性的,完全可以自愈,即病情自行逐漸好轉,甚至痊愈。還有部分患者不能自愈,多見于產道損傷,或尿道相連部位損傷。一般情況下,產后尿失禁6 個月內沒有恢復,將不易恢復。不能自愈的患者可以通過小手術達到治愈的目的,效果比較理想,完全不用擔心。如果出現產后尿失禁,可以做提肛鍛煉、游泳鍛煉,大部分能恢復,沒有必要過分擔心,也不是通過吃什么食物,做什么補養就可以解決的,這是一個自我修復的過程。

