基于堿缺失情況的創傷性失血性休克早期復蘇策略
張 麗
(南京醫科大學附屬常州市第二人民醫院陽湖院區 創傷重癥監護室, 江蘇 常州, 213000)
全球每年超過500萬人死于外傷,占世界死亡人數9%[1], 失血性休克是創傷患者死亡的主要原因,占傷后最初24 h內死亡人數的30%~40%[2]。及時、快速、有效地控制出血可減少多器官功能障礙綜合征的發生,降低死亡率,但損傷控制前后的液體復蘇存在不同的認識。本研究回顧性分析損傷控制的創傷性失血性休克但無液體過負荷后器官功能障礙的病例資料,探討液體復蘇策略,現報告如下。
1 資料與方法
1.1 一般資料
選取常州市第二人民醫院2015年4月—2017年7月收治的創傷性失血性休克患者。納入標準: 年齡≥14歲; 收縮壓<90 mmHg; 創傷嚴重程度(ISS)評分≥16分。
排除標準: 神經源性休克(重型顱腦外傷、脊髓損傷); 既往高血壓、糖尿病病史者; 既往心臟病、肝腎疾病者; 損傷出血未控制者; 急診術后無代謝性酸中毒者; 早期出現急性左心衰竭、急性腎損傷Ⅱ級以上、急性呼吸窘迫綜合征、頻發低血糖。
共納入符合標準的創傷性失血性休克患者60例,急診術后無代謝性酸中毒6例; 48 h內代謝性酸中毒未糾正患者13例,其中10例為交通事故, 2例為高處墜落, 1例為重物砸傷,均在48 h內死亡; 13例均未得到有效的損傷控制,其中嚴重肝破裂2例,嚴重胸部外傷1例,髂外動脈破裂出血1例,腦外傷合并多發骨折1例,腦外傷合并活動性口鼻腔出血8例; 48 h內代謝性酸中毒糾正且搶救成功41例。選取代謝性酸中毒糾正者41例,依據堿缺失(BE)≤-6 mmol/L、BE>-6 mmol/L分為重度代謝性酸中毒組29例(A組)與輕度代謝性酸中毒組12例(B組)。A組女7例,男22例; 年齡14~81歲,中位年齡39.0歲; 致傷因素: 交通事故20例,高處墜落4例,重物砸傷3例,刀刺傷2例。B組女7例,男5例; 年齡17~89歲,中位年齡60.5歲; 致傷因素: 交通事故11例,摔傷1例。
1.2 方法
急診術后無代謝性酸中毒6例。A、B組均已經實施損傷控制急救,同時建立深靜脈置管及外周靜脈通路,及時、有效地控制活動性出血(包括手術、介入、骨折固定制動等),復蘇輸血補液時可適當使用血管活性藥物維持收縮壓≥90 mmHg, 每小時尿量≥30 mL, 血紅蛋白≥70 g/L, 纖維蛋白原≥1.5 g/L。輸血時紅細胞、血漿、冷沉淀凝血因子以1∶1∶1比例輸注。
1.3 觀察指標
回顧性分析2組輸血占比、血小板計數、就診時間、創傷評分、輸液速率、酸中毒糾正時間,以48 h內代謝性酸中毒糾正為觀察終點。
1.4 統計學方法

2 結 果
損傷出血控制是復蘇的首要條件,損傷出血未控制13例,導致持續性代謝性酸中毒并早期死亡。48 h內代謝性酸中毒未糾正13例BE值為(-16.07±5.43) mmol/L。A組與48 h內代謝性酸中毒未糾正組(死亡組)在ISS評分、就診時間、輸血占比等方面比較無顯著差異,在血小板計數、補液速率及BE值方面有顯著差異(P<0.05)。見表1。A組與B組在補液速率、BE方面比較有顯著差異(P<0.05)。見表2。
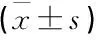
表1 A組與死亡組相關指標比較
BE: 堿缺失。與死亡組比較, *P<0.05。
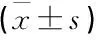
表2 A組與B組相關指標比較
BE: 堿缺失。與B組比較, *P<0.05。
3 討 論
創傷性失血性休克患者循環血容量的急劇減少會導致器官灌注不足,導致細胞水平的供氧不足,主要臨床癥狀為嚴重的低血壓、低體溫、創傷性凝血病、代謝性酸中毒[3]。
本研究中排除的代謝性酸中毒未糾正病例均為損傷出血未給予及時有效的控制,故血小板計數與重度代謝性酸中毒組有顯著差異,且在48 h內死亡,死亡率21.67%, 與多項支持限制性液體復蘇的研究[4-7]結果一致。及時、有效的損傷控制是創傷性失血性休克搶救的第一要素,血小板的持續下降提示損傷出血并未得到有效控制。回顧性分析中,液體復蘇的終點選擇為代謝性酸中毒糾正,堿缺失>-3 mmol/L。堿缺失已證明可以間接反映組織灌注情況,估計和監測出血和休克程度[8]。血氣分析檢測簡單、快速、易于推廣。損傷控制的液體復蘇速率個體差異性較大。
本研究依據死亡病例中堿缺失均小于-6 mmol/L, 將損傷控制的創傷性休克病例分為重度代謝性酸中毒(≤-6 mmol/L)及輕度代謝性酸中毒(>-6 mmol/L), 分析發生2組補液速率有顯著差異(P<0.05)。本研究表明,通過堿缺失可選擇適宜的補液速率,循序漸進,維持收縮壓≥90 mmHg, 每小時尿量≥30 mL, 血紅蛋白≥70 g/L, 纖維蛋白原≥1.5 g/L, 可避免出現液體過負荷所致多器官功能衰竭,減少并發癥發生,提高復蘇成功率。

