早產兒Notch3變化在支氣管肺發育不良伴肺動脈高壓發病中的臨床意義
張金鳳 曾 娜 黃潤忠 黃冠芬 柳國勝
1.廣東醫科大學順德婦女兒童醫院(佛山市順德區婦幼保健院),廣東佛山 528300;2.暨南大學附屬第一醫院,廣東廣州 510630
支氣管肺發育不良(bronchopulmonary dysplasia,BPD)是肺泡和肺內血管發育受阻的一種慢性肺部疾病,重度BPD 病死率為25%,下呼吸道反復感染、持續肺動脈高壓、肺心病以及猝死是主要的死亡原因。近年來研究表明肺血管內皮損傷后多種細胞因子、生長因子使血管正常發育和生長的平衡被打亂,引起肺血管結構重構[1]。

表1 BPD組與非BPD組臨床資料比較
Notch 信號可調控肺泡上皮和血管內皮細胞的增殖、分化、遷移等生物學活動。同時,肺血管重塑也是導致肺脈管系統的減少的原因,增加了BPD 患兒肺動脈高壓(pulmonary hypertension,PH)的發病率,也與早產兒死亡率居高不下有關[2-3]。支氣管肺泡灌洗液(bronchoalveolar lavage fluid,BALF)有助于早產兒BPD 的診斷、治療、預后判斷及發病機制研究。
本研究通過檢測2013 年1 月~2015 年12 月我院收治的胎齡<32 周、出生體質量<1500g 并需要機械通氣的早產兒BALF 及血液中Notch3 水平,探討其在BPD 及合并PH 中的意義,從而尋找BPD復雜的發病環節中新的干預靶點,為今后臨床治療及并發癥的預防提供依據。
1 資料與方法
1.1 一般資料
選取順德區婦幼保健院2013 年1 月~2015年12 月收治胎齡<32 周、出生體質量<1500g、需機械通氣的早產兒納入研究,入院后應用鼻塞持續氣流正壓通氣(NCPAP),反復呼吸暫停或經吸氧治療不能糾正的呼吸衰竭,達通氣指征情況予呼吸機輔助通氣,根據NRDS 治療指南應用固爾蘇100~200mg/kg,控制液體量,感染者選擇有效的抗生素;貧血者給予輸紅細胞懸液;呼吸暫停者給予氨茶堿。排除嚴重先天性心臟病(房缺或PDA 除外)、中樞神經系統畸形、膈疝、呼吸系統畸形等先天畸形,染色體異常等,遺傳代謝性疾病等。出生后28d 左右,依據氧依賴程度判斷BPD 的嚴重程度及分組。非BPD 組40 例,BPD 組58 例,其中輕度BPD 40 例,中重度BPD 18 例。
1.2 方法
選取胎齡<32 周、出生體質量<1500g 并需機械通氣的早產兒,搜集生后第1、3、7 天氣管沖洗時的BALF,操作方法參照黃勇等操作[4]。同時在出生后第1、3、7、14、21、28 天進行常規血液檢查時留取靜脈抗凝血1.0mL,離心后留取血漿置-70℃冰箱備用,采用 ELISA 法進行血液及BALF 中Notch3 蛋白的檢測(嚴格按照試劑盒的要求進行);出生后28d 左右進行無創超聲心動圖監測肺動脈壓及Tei 指數,肺動脈壓力、肺動脈高壓的發病率、左室射血分數及右室流出道內徑,比較兩組之間的差異。
1.3 統計學處理
所有數據采用SPSS16.0 統計軟件包處理。數據資料采用()表示,單因素分析計量資料,采用t檢驗,組間對比應用重復測量設計的方差分析,兩組檢測指標均數的相關性分析采用Pearson相關和回歸分析,以α=0.05 作為檢驗水準。
2 結果
2.1 兩組間一般臨床資料比較
選取順德婦幼保健院2013 年1 月~2015 年12 月收治胎齡≤32 周、出生體質量<1500g 早產兒105 例,28d 內死亡5 例(合并肺出血3 例,遺傳代謝病脂肪代謝異常1 例,消化道畸形1 例),合并重度窒息放棄治療2 例,存活28d 以上并搜集到完整血液及BALF 樣本者共98 例,男56 例,女42 例,診斷為BPD 58 例(BPD 組),其中輕度BPD組40 例,中重度BPD 組18 例,胎齡(28.72±1.70)周,體質量(1127.10±141.06)g,性別男21例;非BPD 組40 例,胎齡(31.12±0.75)周,體質量(1433.87±143.39)g,性別男32 例。比較兩組資料,發現性別無統計學差異(P>0.05),與非BPD 組比較,BPD 組胎齡、出生體質量明顯降低(P<0.05),差異有統計學意義,見表1。
2.2 各組間無創超聲心動圖的資料比較
中重度BPD 組Tei 指數、肺動脈壓力、PH 的發病率與輕度BPD 組及非BPD 組相比明顯增高,差異有統計學意義(P<0.05);中重度BPD 組左室射血分數明顯低于輕度BPD 組及非BPD 組,右室流出道內徑與輕度BPD 組及非BPD 組相比增寬,差異有統計學意義(P<0.05)。輕度BPD 組Tei指數、肺動脈壓力及PH 的發病率明顯高于非BPD組,差異有統計學意義(P<0.05),而右室流出道內徑(ROVT)及左室射血分數與非BPD 組比較差異無統計學意義(P>0.05),見表2。
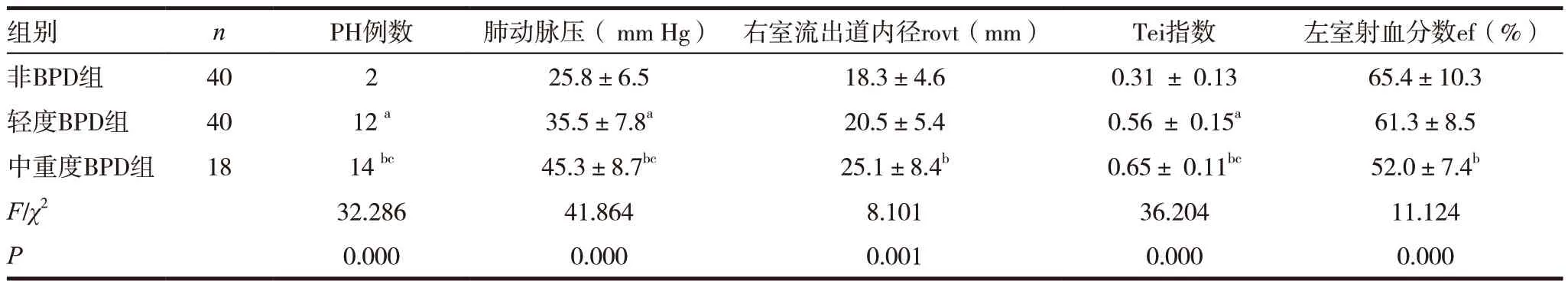
表2 各組間超聲心動圖的資料比較
2.3 兩組間BALF中Notch3表達的比較
ELISA 結果顯示非BPD 組各時間點Notch3 變化不明顯,BPD 組第7 天升高,與第1、3 天比較,差異有統計學意義(P<0.05);兩組間第1、3 天比較無明顯差異,第7 天比較BPD 組Notch3 蛋白的表達明顯高于非BPD 組,差異有統計學意義(P<0.05)。見表3。
表3 兩組間BALF中Notch3表達的比較(,u/mL)
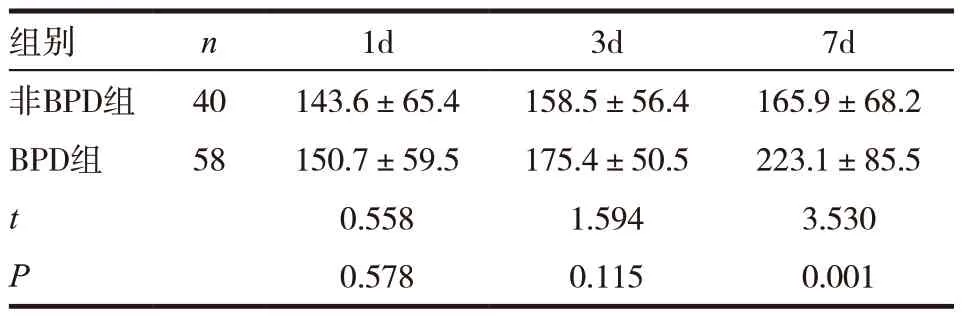
表3 兩組間BALF中Notch3表達的比較(,u/mL)
2.4 兩組間血液中 Notch3蛋白表達的比較
非BPD 組各時間點Notch3 變化不明顯,BPD組第7 天開始升高、21d 達高峰,28d 較前下降,各個時間點比較差異有統計學意義(F=6.89,P<0.05);兩組間第1、3 天比較無明顯差異,余各時間點比較BPD 組Notch3 蛋白的表達明顯高于非BPD 組,差異有統計學意義(P<0.05)。見表4。
2.5 BPD合并PH肺動脈壓力與Notch3的相關性分析
BPD 合并PH 的患兒無創超聲心動圖測得的肺動脈壓力為(42.6±11.9)mm Hg,7d時BALF及血中Notch3 蛋白表達的相對量分別為(223.1±85.5)u/mL 和(368.1±75.5)u/mL。通過直線相關回歸結果顯示:BPD 組合并PH 組肺動脈壓力與BALF 中Notch3蛋白的表達呈正相關(r1=0.704,P<0.001),與血液中Notch3 蛋白的表達呈正相關(r2=0.611,P<0.001)。
表4 兩組間血液中 Notch3蛋白表達的比較(,u/mL)
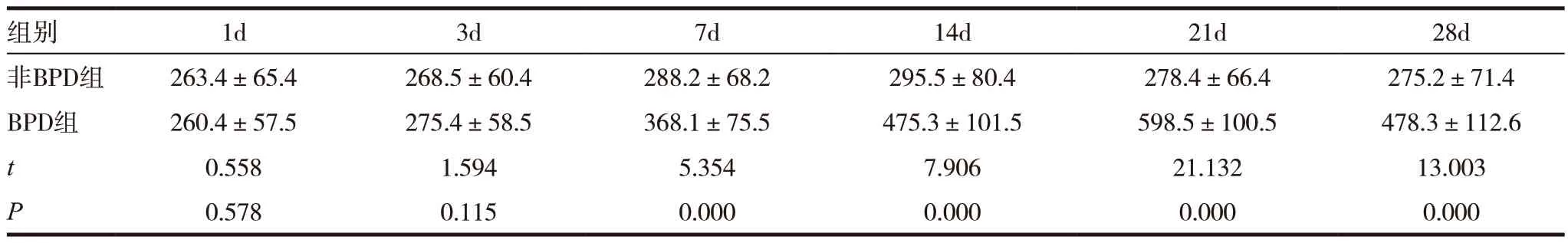
表4 兩組間血液中 Notch3蛋白表達的比較(,u/mL)
3 討論
引起BPD 的因素有多種,關鍵環節是肺組織發育不成熟、急性肺損傷、損傷后的異常修復。近年來肺微血管發育逐漸受到重視,BPD 患兒往往伴有肺微血管發育不良,導致肺泡數量減少、結構簡單化。國內外近年來研究通過促進肺微血管的發育來促進肺泡發育,以期望達到治療BPD 的效果,但目前尚在探索階段。組織缺氧可以引起肺血管張力或結構改變,導致肺循環阻力增高,可產生右向左分流,患兒表現為嚴重發紺、呼吸困難等癥狀。
PH 診斷的金標準是通過右心導管檢查測定肺動脈壓力及肺血管阻力。但由于此檢查操作的侵入性,在早產兒中的應用有較大危險性。盡管心臟超聲有局限,仍被認為是檢測BPD 合并PH 的主要工具[5]。據文獻報道,確診為BPD 的患兒中PH 的發病率25%~40%,在極低出生體質量兒PH 發病率為18%,1/4 的BPD 患兒在生后2 個月的心臟超聲檢測中有PH[6]。本研究顯示在BPD 患兒中合并肺動脈高壓的發病率為40%,與文獻報道一致。Tei指數用于心臟收縮和舒張功能評價具有更好的可靠性和重復性,且重復測量變異小[7]。侯彰華等[8]在新生兒缺氧性肺動脈高壓患兒研究中發現右室Tei 指數等有助于右心功能障礙的診斷,且右室Tei指數與肺動脈壓正相關,肺動脈壓越高,其心功能障礙越明顯。本研究顯示中重度BPD 組PH 的發病率,Tei 指數、肺動脈壓力明顯高于輕度BPD 組及非BPD 組,差異有統計學意義,提示Tei 指數、肺動脈壓力監測是BPD 患兒并發PH 及右心功能不全較為敏感的指標。因此,及時識別中重度BPD 患兒,監測肺動脈壓及心臟功能,可早期采取干預措施,預防合并PH,保護心臟功能。
Notch 信號可能參與支氣管樹及氣血屏障的形成,且對呼吸道上皮細胞、肺泡上皮和血管內皮細胞的增殖、分化及遷移等生物學活性有重要調節作用[9-10]。在大鼠肺動脈高壓的模型中發現肺小動脈中有Notch3 的高表達[11],抑制Notch 信號通路后,能抑制血管緊張素Ⅱ誘導的肺血管重構,降低肺動脈壓力[12-13]。在低氧誘導的肺動脈高壓的大鼠動物模型發現,隨著低氧時間延長,肺動脈壓進行性升高,在第2 周達高峰,同時右心室肥厚程度明顯增長,Notch3 受體在肺動脈壓力升高的過程中動態變化,參與了肺動脈高壓的發病過程[14]。早產兒出生后對肺循環的早期損傷引起PH 的快速發展[15]。本研究可發現Notch3 的表達在BPD 的發病過程中呈動態變化,與BPD 發病的病理過程相符。在BPD合并PH 患兒中隨著Notch3 表達的增高,肺動脈壓力升高。因此,推測Notch3 的高表達參與了BPD的發病過程,同時與合并PH 患兒肺動脈壓力有明顯的相關性。
因此,如能在BPD 發病的早期監測Notch3 的動態變化,采取干預措施,減輕BPD 的損傷,降低肺動脈高壓的發生率,保護心臟功能,提高患兒生存質量,也將會為BPD 的臨床治療提供參考依據。

