非酒精性脂肪肝與心電圖傳導阻滯的關系
龔帆影,周晶晶,劉福明,黃輝
(江蘇省中醫院,1.功能檢查科;2.心血管科;3.超聲醫學科,江蘇 南京 210029)
非酒精性脂肪肝(nonalcoholic fatty liver disease,NAFLD)是在沒有飲酒或感染病毒性肝炎的情況下患有肝臟脂肪浸潤的一種常見疾病,影響著世界25%的人口,占西方人口的24%~32%[1-2],中國中老年體檢人群NAFLD的總體患病率為16.09%[3]。NAFLD的高患病率可能是由高熱量飲食和久坐不動的生活方式引起的[4]。事實上,NAFLD預計將成為未來十年終末期肝病和肝移植的最常見原因。此外,有證據表明,NAFLD是一種多系統疾病,影響肝臟和心血管系統,導致肝臟結構和心血管功能的變化,最終這些變化導致與NAFLD相關的心臟病發病率和死亡率增加。研究表明,右束支傳導阻滯(RBBB)患者由于肝臟被動充血而發生NAFLD的風險較高。本研究擴展了這一思路,假設患有NAFLD的患者有發展其他類型傳導阻滯的風險,并通過基于人口統計特征的病例對照研究予以驗證。
1 資料與方法
1.1 一般資料
選取2018年1月至2019年5月在江蘇省中醫院行心電圖檢查的700例成人脂肪肝患者進行回顧性分析研究,其中男性293例(41.9%),女性407例(58.1%);平均年齡(58±15.3)歲。所有患者經腹部影像檢查診斷為NAFLD為408例(NAFLD組),診斷為非NAFLD的292例(No-NAFLD組)。兩組均已行心電圖(ECG)檢查,結果均由獨立于該研究的心臟病專家進行分析解釋。排除標準為飲酒史(酒精攝入量>20 g/d)、病毒性肝炎、慢性病毒性肝炎、先天性心臟病、浸潤性惡性腫瘤、心肌炎或心臟手術[5-6]。
1.2 方法
1.2.1 預測變量 收集的基線人口統計特征包括年齡、性別、肥胖、慢性病(哮喘/慢性阻塞性肺病(COPD)、充血性心力衰竭(CHF)、糖尿病、高血壓)、缺血性心臟病、NAFLD、藥物使用(β受體阻滯劑,鈣通道阻滯劑,地高辛,胺碘酮,腺苷)、肝硬化、甲狀腺疾病、吸煙[7-8](表1)。
1.2.2 結果變量 主要結果變量為傳導阻滯。通過已由心臟病專家驗證的ECG描述來確定傳導阻滯的變化。該研究的次要結果包括:心房顫動、房性早搏(PAC)、室性早搏(PVC)、電軸偏差、低電壓、QTc間期延長、心臟肥大和ST段改變。
1.3 統計學分析
2 結果
2.1 研究人群的人口統計學和臨床特征
700例患者中408例患者經腹部影像診斷為NAFLD,292例患者診斷為非NAFLD。隨機選取其中140例NAFLD患者的ECG描述中共鑒定出155類傳導阻滯情況(患者有多種傳導阻滯,按傳導阻滯類型分類,歸納累計數大于病例數)。見表1。
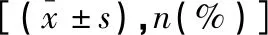
表1 研究人群的人口統計學和臨床特征
2.2 單變量分析
ECG檢測的單變量分析結果顯示,傳導阻滯、PAC/PVC、心臟肥大、電軸偏差、ST段變化、低電壓和QTc間期延長與NAFLD呈正相關(P<0.05),心房顫動與NAFLD無關相關性(P>0.05)。與No-NAFLD組(33/292,11.3%)相比,NAFLD患者(107/408,26.2%)ECG傳導阻滯患者的比例更高(P<0.001)。當傳導阻滯進一步分層為AV阻滯和束支傳導阻滯時,AV阻滯與NAFLD無相關性(NAFLD為6.9%,無NAFLD為3.8%,P=0.0828),但束支傳導阻滯與NAFLD相關性明顯(NAFLD為22.1%,無NAFLD為8.9%,P<0.001)。見表2及表3。
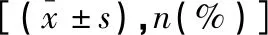
表2 NAFLD對人口統計學、臨床特征、藥物和ECG變化的單變量分析
續表2

變量NAFLD(n=408)No-NAFLD(n=292)優勢比(95%CI)P值慢性阻塞性肺病59(14.5)34(11.6)1.28(0.82~2.02)0.280哮喘12(2.9)14(4.8)0.60(0.27~1.32)0.205PAC/PVC86(21.1)29(9.9)2.42(1.54~3.80)0.034甲狀腺疾病78(19.1)41(14.0)1.45(0.96~2.19)0.079β受體阻滯劑130(31.9)92(31.5)1.02(0.74~1.40)0.921地高辛4(1.0)1(0.3)2.88(0.32~25.91)0.345三環類抗抑郁藥13(3.2)5(1.7)1.89(0.67~5.36)0.2325-HT阻抗劑75(18.4)37(12.7)1.55(1.01~2.38)0.043鈣通道阻滯劑80(19.6)59(20.2)0.96(0.66~1.40)0.845抗精神病藥物21(5.2)14(4.8)1.08(0.54~2.16)0.834胺碘酮0(0.0)5(1.7)<0.0010.980心房顫動45(11.0)33(11.3)0.97(0.60~1.57)0.910低電壓57(14.0)17(5.8)2.63(1.49-4.62)0.001QTc間期延長93(22.8)16(5.5)5.09(2.92~8.86)<0.001ST段變化195(47.8)115(39.4)1.41(1.04~1.91)0.027前間壁ST49(12.0)33(11.3)1.07(0.67~1.71)0.775前外側ST45(11.0)30(10.3)1.08(0.66~1.76)0.751心室內ST33(8.1)20(6.9)1.20(0.67-2.13)0.542后壁ST3(0.7)0(0.0)>9990.985非特異性ST124(30.4)50(17.1)2.11(1.45~3.06)<0.001電軸偏差91(22.3)24(8.2)3.21(1.99~5.17)<0.001心臟肥大91(22.3)33(11.3)2.25(1.46~3.47)0.002傳導阻滯107(26.2)33(11.3)2.79(1.83-4.26)0.020房室傳導阻滯28(6.9)11(3.8)1.88(0.92-3.84)0.083束支與分支傳導阻滯90(22.1)28(8.9)2.90(1.82-4.61)<0.001

表3 傳導阻滯分布[n(%)]
2.3 多變量分析
利用多元回歸分析確定了傳導阻滯的6個風險因素,包括:NAFLD(OR 2.38;95%CI 1.51~3.73,P<0.001)、心臟肥大(OR 2.52;95%CI 1.57~4.05,P=0.001)、CHF(OR 3.05;95%CI 1.46~6.38,P=0.003)、男性(OR 1.79;95%CI 1.19~2.69,P=0.005)、糖尿病(OR 1.63;95%CI 1.08~2.47,P=0.021)和年齡(OR 1.04;95%CI 1.02~1.06,P<0.001)。見表4。
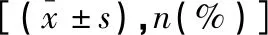
表4 多變量邏輯回歸分析
3 討論
本研究發現,診斷為NAFLD的患者與心電圖傳導阻滯顯著相關。在調整混雜因素后,這種關聯獨立于眾多其他風險因素。相關研究[9-10]表明,NAFLD與CAD之間存在關聯,然而,很少有研究評估NAFLD與ECG異常的關系,其與傳導阻滯之間關聯的潛在病理機制也尚不清楚。NAFLD可能是心肌和心包中存在異位脂肪沉積的標志,可導致心血管疾病。有研究[11]顯示,肝內和心肌三酰甘油含量之間存在關聯,心包脂肪增加與心房纖顫的患病率增加有關。此外,胸骨后心外膜組織中的脂肪細胞已顯示對左心房的離子電流有影響,導致心律失常。NAFLD可能會促進心血管并發癥的發展,導致促炎細胞因子(如C-反應蛋白、白細胞介素-6和腫瘤壞死因子-α)和促血栓形成因子的產生增加,這些標志物與心臟的結構變化和更高的心律失常率相關[12]。
有研究[13]表明,NAFLD患者的心血管發病率和死亡率增加,醫務工作者應該為患有NAFLD患者預防各種心血管危險因素,以降低其心血管疾病的發病率和死亡率。根據本研究結論,改變生活方式(包括減肥、飲食調整和身體活動)是NAFLD的主要預防方法,并且可以改善NAFLD患者的預后。近來,推薦使用噻唑烷二酮類[14](吡格列酮和羅格列酮)和利拉魯肽來治療NAFLD。
本研究結果還表明,NAFLD與傳導阻滯有關。NAFLD作為心臟病的新風險因子的作用,在過去十年中已被廣泛研究。相關研究也表明,NAFLD與心臟結構和代謝性心臟變化之間存在關聯。盡管如此,NAFLD與致心律失常的異常之間的關聯數據相對較少,需要進行更大規模的研究以找出因NAFLD與心律失常相關的因果關系以及病理生理學途徑[15]。
本研究存在一定的局限性。首先,NAFLD通過USG或CT掃描診斷,而不是組織活檢。研究表明,USG的敏感性為60%~94%,特異性為84%~95%,而CT掃描的敏感性為82%,特異性為100%; USG和CT掃描均無法可靠地檢測低于30%的肝臟脂質含量,因此可能錯過了輕度至中度的NAFLD病例。此外,本研究由于沒有組織活檢結果無法區分NAFLD與非酒精性脂肪性肝炎。其次,患者并非主要確診為NAFLD病種,因為NAFLD是使用國際疾病分類確定的附帶發現的一種情形。最后,本研究未能排除未測量或未知的混雜因素的影響。例如,盡管NAFLD與肥胖密切相關,但由于無法統一識別患者身高,而無法排除BMI對傳導阻滯的混雜影響。

