增強CT、超聲造影和增強MRI對胰腺占位性病變性質的診斷價值比較▲
黃 滔 方 程 郭 兵 舒 強 蘇 松 李 波
(西南醫科大學附屬醫院肝膽外科,四川省瀘州市 646000,電子郵箱:137838349@qq.com)
隨著社會的進步、人民生活水平的持續改善,以及大氣污染、飲酒和吸煙等因素的作用,胰腺占位性病變的發病率呈持續增長趨勢[1]。胰腺癌在胰腺占位性病變中所占的比例較高,具有死亡率高和預后差的特點,因此判定胰腺占位性病變的性質對治療和預后具有重要意義[2]。但由于胰腺屬于腹膜后位器官,并且周圍有許多重要的器官和組織,組織活檢非常困難。目前常采用增強CT、超聲造影及增強MRI等影像學檢查對胰腺占位性病變進行早期診斷[3],但這3種影像學檢查的影像特點各不同,對于這3種檢查在胰腺占位性病變診斷中的價值研究較少。本研究旨在比較增強CT、超聲造影及增強MRI在胰腺占位性病變中的診斷價值。
1 資料與方法
1.1 臨床資料 回顧性分析2015年6月至2018年6月我院肝膽外科收治的80例胰腺占位性病變并行手術治療患者的臨床資料及術前影像學檢查結果。其中男性44例,女性36例;年齡19~76(51.1~62.1)歲;52例行超聲造影檢查,67例行增強CT檢查,40例行增強MRI檢查。以術后病理檢查或術中冰凍切片作為“金標準”,80例患者中共發現80個病灶,其中18個為良性病變,62個為惡性病變。
1.2 方法 (1)增強CT檢查方法:采用美國通用電氣公司生產的GE LightSpeed 64排螺旋CT對患者行腹部平掃,完成平掃后使用高壓注射器以3.5 mL/s的注射速度通過肘前靜脈注射90 mL(300 mg I/mL)非離子造影劑碘海醇(浙江天瑞藥業有限公司,批號:H20103185),然后行動脈期、門脈期及延遲期掃描。患者在掃描時需要屏住呼吸。(2)增強MRI檢查方法:采用荷蘭飛利浦公司生產的1.5T超導型MRI系統進行動脈期、靜脈期、平衡期、延遲期圖像掃描,同時對患者行磁共振胰膽管成像(magnetic resonance cholangiopancreatography,MRCP)檢查。造影劑為釓噴酸葡胺(北京北陸藥業股份有限公司,批號:H10960045)。(3)超聲造影檢查方法:檢查前常規禁食8~12 h,應用美國通用電氣公司生產的GE Logiq E9 超聲診斷儀(探頭頻率為2.0~5.0 MHz)先進行腹部普通超聲掃描,觀察膽管、胰管有無擴張及腫瘤周圍血流情況,然后進行增強造影掃描,觀察病灶的超聲造影表現。造影劑為六氟化硫微泡(聲諾維)(Bracco Imaging B.V.,批號:J20030117),使用前加入5 mL生理鹽水充分振蕩配制成懸液,經前臂肘靜脈快速團注造影劑2.4 mL,隨后快速推注生理鹽水5~10 mL。(4)圖像分析:觀察病灶部位、腫瘤大小、有無胰膽管擴張及擴張范圍、邊界是否清晰、是否侵犯血管、有無包膜、有無鈣化等。所有患者的增強CT及增強MRI圖像由2名主任醫師進行獨立閱片分析;所有患者的超聲圖像由2名具有10年及以上相關經驗的超聲醫師獨立分析。患者的臨床資料和其他影像數據均不告知相關檢查醫師,當2名影像醫師診斷不一致時,協商做出診斷。以手術病理檢查結果或術中冰凍切片結果為金標準,對比分析增強CT、超聲造影及增強MRI在胰腺占位性病變中的診斷價值。
1.3 統計學分析 采用SPSS 22.0軟件進行統計分析。以病理結果為“金標準”,分別計算增強CT、超聲造影和增強 診斷胰腺占位性病變良惡性的敏感度、特異度、陽性預測值、陰性預測值。采用受試者工作特征(receiver operating characteristic,ROC)曲線評價診斷效能。以P<0.05表示差異有統計學意義。
2 結 果
52例患者行超聲造影檢查顯示良性15例、惡性37例,敏感度為86.8%、特異度為71.4%、陽性預測值為89.2%、陰性預測值為66.7%;67例患者行增強CT檢查顯示良性18例、惡性49例,敏感度為89.8%、特異度為72.2%、陽性預測值為89.8%、陰性預測值為72.2%;40例患者行增強MRI檢查顯示良性12例、惡性28例,敏感度為82.8%、特異度為63.6%、陽性預測值為85.7%、陰性預測值為58.3%。見表1。
有50例患者均進行超聲造影與增強CT檢測,其中超聲造影診斷胰腺病變性質的ROC曲線下面積為0.781,增強CT的ROC曲線下面積為0.850,見表2和圖1。有39例患者均進行超聲造影以及增強MRI檢查,其中超聲造影診斷胰腺病變性質的ROC曲線下面積為0.656,增強MRI的ROC曲線下面積為0.744,見表3和圖2。其中ROC曲線下面積的95%CI均存在重疊,即3種檢查方式對于胰腺占位性病變良惡性的診斷結果差異無統計學意義(P>0.05)。超聲造影聯合增強CT或增強MRI檢查診斷胰腺病變性質的ROC曲線下面積均大于僅僅應用其中一種檢查方法的ROC曲線下面積,見表4。

表1 三種影像學檢查結果與病理結果比較

表2 超聲造影和增強CT的診斷效能比較

表3 超聲造影和增強MRI的診斷效能比較
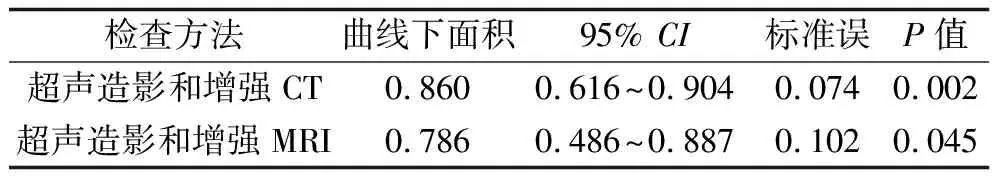
表4 聯合應用兩種檢查方法的診斷效能比較
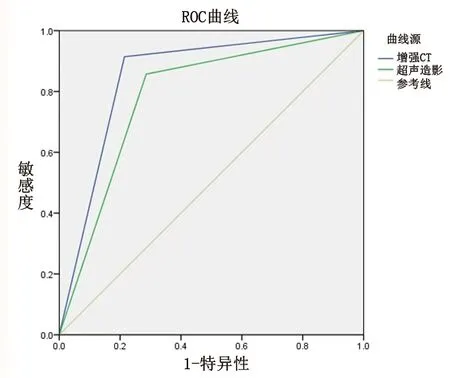
圖1 共同病例行超聲造影和增強CT檢查的ROC曲線
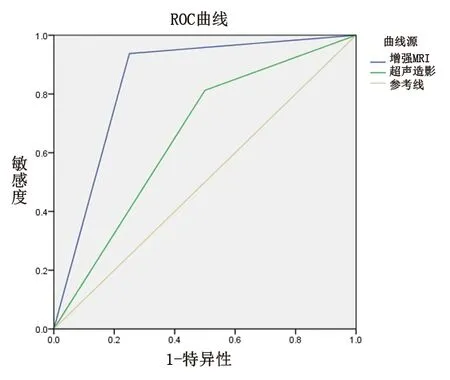
圖2 共同病例行超聲造影和增強MRI檢查的ROC曲線
3 討 論
研究顯示,胰腺癌占胰腺惡性占位性病變的90%左右[4]。胰腺癌發病隱匿,前期癥狀不明顯,大部分患者出現明顯癥狀時已為中晚期,因此,術前鑒別胰腺占位性病變的性質對疾病的治療及預后具有重要意義。目前,早期診斷胰腺占位性病變的方式主要有超聲、超聲造影、增強CT或MRI等。常規超聲雖然可以發現胰腺病變,但是由于胰腺位置深,容易受腹腔氣體或者腹壁脂肪影響導致顯示欠佳,并且超聲只能顯示某一截面的血管,無法全面顯示血管的走形及血管與周圍組織的關系,加上很多胰腺占位的常規超聲圖像表現相似,缺少明顯的組織特異性,因此對胰腺占位的良惡性定性診斷較困難,進一步確診和指導治療則需依靠增強CT、增強MRI或超聲造影等檢查[5]。
CT目前廣泛應用于胰腺占位性病變的診斷,增強CT不僅可以了解胰腺腫塊的情況,也可清楚地顯示胰腺占位性病變的血管分布和鄰近臟器浸潤情況,提高胰腺占位性病變的診斷效能[6]。多層螺旋CT可以避免呼吸對成像的影響,還可以在增強期定量測定胰腺占位性病灶的強化程度,從而更好地對占位性病變進行定性診斷[7]。同時,CT圖像經過后期處理可以獲得三維重建圖像,可以更準確、生動地反映胰腺腫塊本身和胰腺周圍的血管,以及鄰近臟器浸潤情況,對明確診斷及制定術前對手術方案、術中精確切除腫塊具有較高的臨床價值[8-9]。但CT檢查會對受檢者造成輻射,對腎功能受損或者對造影劑有過敏反應的患者不宜使用增強CT進行檢查。慢性胰腺炎引起的炎性腫塊與胰腺癌的增強CT影像有一定的重疊,目前對二者的鑒別的敏感性不高[10]。本研究中,增強CT檢查誤診1例慢性胰腺炎患者為惡性,其CT表現為胰腺局部增大,周圍輪廓不規則。有些胰腺癌患者可在CT影像上呈現典型的慢性胰腺炎表現,如胰腺鈣化和胰管擴張,然而一些胰腺癌患者同樣會出現胰腺組織部分鈣化與正常結構破壞,導致慢性胰腺炎與胰腺癌鑒別較困難[11]。因此,慢性胰腺炎的診斷需要結合病史、相關檢查等綜合判斷,以盡量減少誤診。
胰腺分布在腹膜后,并且周邊分布大量的脂肪,MRI的脂肪抑制技術可以利用其周圍富含脂肪的特性來增加圖像對比[12]。隨著MRI斷層掃描儀性能的逐漸提高,目前MRI已被廣泛應用于胰腺占位性病變的診斷[13]。MRI與增強CT均可對腫瘤分期、腫瘤是否可切除、腫瘤與血管分布情況做出準確評估,而且MRCP能夠從多個軸向、多個角度來檢測擴張的膽管與胰管,確定梗阻位置、梗阻程度等[14]。相比于增強CT,MRI檢查對胰腺占位性病變的診斷顯得更直觀、更完整[15]。但在臨床上運用的局限性與增強CT相似,例如引起造影劑過敏、腎功能不全、金屬異物干擾等。本研究中,有5例患者經病理診斷為胰腺導管內乳頭狀黏液瘤,均經增強MRI正確診斷;而有2例導管內乳頭狀黏液瘤術前均未能通過超聲造影和增強CT正確診斷,查閱其影像學資料,此2例患者的病灶均為分支胰管型或腫瘤早期,病灶較小,主胰管擴張不明顯或僅輕度擴張。Waters等[16]認為,MRCP在顯示囊灶與胰管交通方面尤其是側支胰管交通方面,明顯優于CT,這可能與MRI的組織分辨率高于CT有關。但增強MRI診斷導管性腫瘤的價值是否優于超聲造影和增強CT目前尚無定論。顧浩等[17]研究發現,增強CT所提供的胰腺導管內乳頭狀黏液腫瘤的診斷信息與MRCP相當。由于本研究中導管性腫瘤病例數較少,結論有一定的局限性,還需進一步增大樣本量進行驗證。
超聲造影可實時連續觀察病灶的血液灌注情況,其對胰腺占位性病變的診斷水平與增強CT相近,還可以評估胰腺腫瘤的可切除性,并且具有非侵入性和非輻射性,具有較高的臨床價值[18]。胰腺腫瘤在增強超聲中具有不同的血管形成模式,例如一些胰腺占位性病變可形成特征性血管,其中腺癌周圍組織的血供相比于癌組織豐富,而神經內分泌腫瘤則為高血管化的病變;此外,由于胰腺炎相關腫塊的血管形成主要取決于炎癥和壞死的程度,因此囊腺瘤經常在纖維化鏈上顯示許多血管。以上這些特征可以用于提高超聲診斷胰腺占位性病變性質的準確度[19]。然而超聲造影技術容易受患者的呼吸運動影響,并受胃腸內氣體與腹部脂肪的限制,操作者的經驗和技術對檢查結果的影響較大[20]。本研究中,增強CT、超聲造影和增強MRI診斷胰腺占位性病變良惡性的ROC曲線下面積的95%CI均存在重疊,提示3種檢查方法對于胰腺占位性病變良惡性的診斷結果大體一致。本研究ROC曲線分析結果顯示,采用超聲造影聯合增強CT或增強MRI診斷胰腺占位性病變性質的ROC曲線下面積大于僅僅應用其中一種檢查方法的ROC曲線下面積,提示采用超聲造影聯合增強CT或增強MRI有利于提高胰腺占位性病變性質的診斷準確率。
總之,超聲造影、增強CT 及增強MRI對胰腺占位性病變性質的診斷各有優點,同時也存在各自不足之處,需依據患者的實際狀況和各種影像學的特點選擇合適的檢查手段。對于常規超聲懷疑為胰腺導管內乳頭狀黏液瘤者,可優先選擇增強MRI,對于難以做出診斷的胰腺占位性病變患者,超聲造影聯合增強CT或增強MRI有助于提高診斷的準確性。

