法舒地爾輔助尼莫地平對腦動脈瘤栓塞術后腦血管痙攣血流動力學和腦脊液指標的影響
黃振山,張永明,劉家傳,張 星,溫玉東
腦動脈瘤( intracranial aneurysm,ICA) 是神經系統 常見疾病,在急性腦血管意外中僅次于腦梗死和高血壓性腦出血位居第三。腦動脈瘤破裂可引起蛛網膜下腔出血,具有極高的致死、致殘率[1]。局部血管內栓塞術可快速有效地控制出血,是治療腦動脈瘤的首選術式之一。但研究發現,行動脈栓塞治療的腦動脈瘤病人術后腦血管痙攣( cerebral vasospasm,CVS) 發生率高達35% ~60%,由此造成的腦梗死發病率達 15% ~25%,嚴重影響病人的預后和生活質量[2]。目前臨床上常采用經動脈灌注血管舒張劑——尼莫地平對栓塞術后CVS 進行預防和治療,尼莫地平主要是通過擴張腦循環遠端的小動脈和細小動脈發揮作用,效果已得到廣泛認可。近年來,新型抗血管痙攣藥——法舒地爾對CVS 中的作用受到了關注,與尼莫地平不同,該藥的抗血管痙攣機制是抑制腦血管平滑肌細胞收縮。本課題旨在分析兩種不同機制的抗血管痙攣藥物聯合治療CVS 的臨床效果。
1 資料與方法
1.1 臨床資料 入選 2014 年 1 月—2017 年 12 月我院神經外科收治的動脈栓塞術后CVS 病人80 例。采用隨機數字表法分為觀察組和對照組,每組40 例。觀察組男 22 例,女 18 例,年齡 21 ~64( 46.5±2.0) 歲; 動脈瘤部位: 前交通動脈13 例,后交通動脈11 例,大腦中動脈7 例,大腦前動脈6 例,椎-基底動脈3 例; 動脈瘤破裂到手術時間 4~21( 8.4±2.6) h; Hunt-Hess 分級:Ⅰ級15 例,Ⅱ級18 例,Ⅲ級7 例。對照組男23 例,女17 例; 年齡 26~65( 45.7±1.6) 歲; 動脈瘤部位: 前交通動脈15 例,后交通動脈10 例,大腦中動脈6 例,大腦前動脈5 例,椎-基底動脈4 例; 動脈瘤破裂到手術時間 3~24( 9.1±2.4) h; Hunt-Hess 分級: Ⅰ級 13 例,Ⅱ級20 例,Ⅲ級7 例。兩組病人性別、年齡等臨床資料比較差異無統計學意義( P >0.05) ,具有可比性。參與本研究的病人均簽署了知情同意書,本研究經我院倫理委員會審核通過。
1.2 納入與排除標準 納入標準: 經腦血管造影( CTA) 或數字減影血管造影( DSA) 確診為腦動脈瘤破裂出血; 于我院行血管內介入手術( 動脈瘤破裂至手術時間<48 h) ; 術后14 d 出現癥狀性或無癥狀性CVS( 癥狀性CVS 狹窄率≥50%,無癥狀性CVS 狹窄率≥70%) ; 所有研究對象家屬均簽署知情同意書。排除標準: 合并顱內血管畸形、重要臟器功能不全、代謝性疾病、精神疾病,其他原因繼發的CVS,妊娠或哺乳期女性。
1.3 方法 兩組病人均于全身誘導麻醉下行動脈瘤栓塞術,術后給予高壓氧、降壓、脫水、抗感染等對癥治療。對照組: 尼莫地平注射液[上海信誼金朱藥業有限公司,國藥準字H20030151,規格10 mg( 100 mL) ]以4 mL/h 速度24 h 持續微量泵靜脈注射,連用14 d。觀察組: 在對照組基礎上輔以鹽酸法舒地爾注射液[天津紅日藥業股份有限公司,國藥準字H20040356,規格2 mL( 30 mg) ]30 mg 溶入 100 mL 生理鹽水中每日 2 次靜脈輸注,連用14 d。用藥過程中注意監測血壓,若收縮壓≤70 mmHg( 1 mmHg = 0.133 kPa) 立即停藥。
1.4 觀察指標 采用西門子公司提供的經顱多普勒超聲儀( 型號: ×300 Premium) 監測治療前后大腦中動脈( MCA) 及大腦后動脈( PCA) 平均血流速度[3]。于第3 腰椎、第4 腰椎間隙行蛛網膜下腔穿刺留取4 mL腦脊液用于S100 蛋白水平檢測,檢測方法為酶聯免疫吸附法。收集2 mL 空腹肘正中靜脈血,采用電化學發光免疫分析法測定治療前后血清神經元特異性烯醇化酶( NSE) 水平。采用神經功能缺損( NFI) 評分評價治療前后神經功能狀態,總分45 分,分值越高,神經功能缺損越嚴重[4]。采用格拉斯哥昏迷( GCS) 評分評價治療前后意識狀態,總分3~15 分,分值越低代表意識狀態越差。采用Barthel 指數評價病人生活質量,總分100 分,得分越高代表生活質量越好。統計兩組病人用藥期間不良反應發生情況及術后30 d 腦梗死發生情況。
1.5 統計學處理 采用SPSS 21.0 軟件對數據進行分析處理。計量資料以均數±標準差( x ±s ) 表示,組間比較采用t 檢驗; 計數資料用率( %) 表示,組間比較采用χ2檢驗。以P <0.05 為有統計學意義。
2 結 果
2.1 顱內血流動力學狀態 治療前,兩組 MCA 與PCA平均血流速度比較差異無統計學意義( P >0.05) 。治療后,兩組 MCA 及 PCA 平均血流速度均減低,且觀察組減低更明顯,差異有統計學意義( P <0.05) 。詳見表 1。
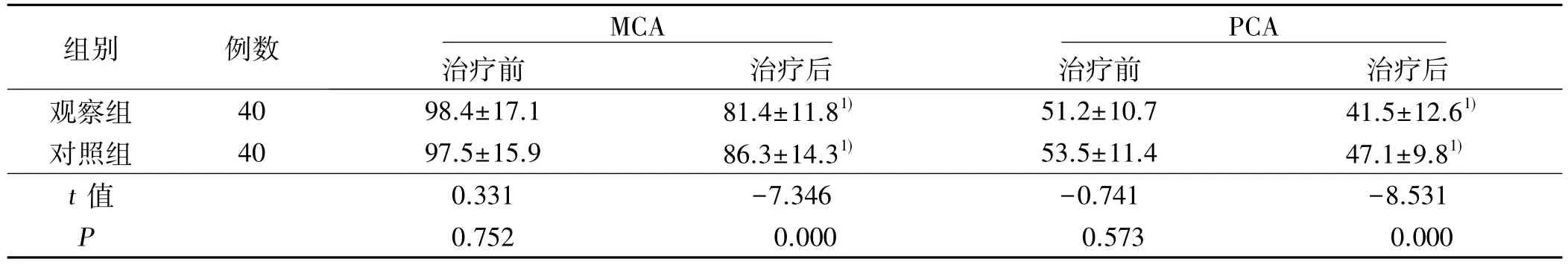
表1 兩組治療前后MCA、PCA 平均血流速度比較( x ±s ) cm/s
2.2 腦脊液及血清相關指標 兩組治療前腦脊液S100 蛋白及血清NSE 水平比較差異無統計學意義( P>0.05) 。治療后,兩組腦脊液 S100 蛋白及血清 NSE水平均降低,且觀察組低于對照組,差異有統計學意義( P <0.05) 。詳見表 2。

表2 兩組治療前后腦脊液S100 蛋白及血清NSE 水平( x ±s ) μg/L
2.3 意識狀態、神經功能及生活質量 治療前兩組GCS、Barthel 指數及NFI 評分比較差異無統計學意義( P >0.05) 。治療后,觀察組 GCS、Barthel 指數評分高于對照組,NFI 評分低于對照組,差異有統計學意義( P <0.05) 。詳見表 3。
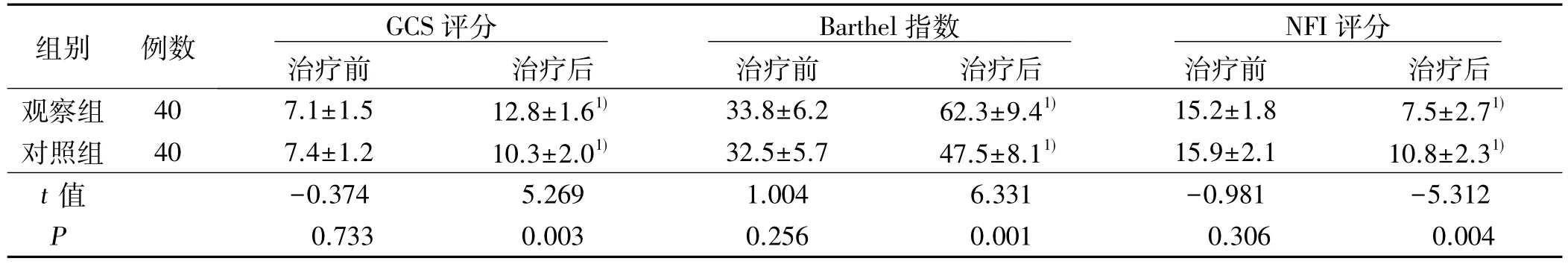
表3 兩組治療前后GCS 評分、Barthel 指數及NFI 評分比較( x ±s ) 分
2.4 不良反應及腦梗死發生率 觀察組用藥期間出現 4 例( 10.0%) 不良反應,分別為血壓下降 2 例,胃腸道反應2 例。對照組用藥期間出現3 例( 7.5%) 不良反應,分別為血壓下降1 例,皮疹1 例,胃腸道反應1例。所有病人經對癥處理后癥狀緩解未影響繼續用藥。觀察組與對照組不良反應發生率比較差異無統計學意義( χ2= 0.157,P = 0.692) 。觀察組與對照組術后30 d 腦梗死發生率分別為2.5%和15.0%,兩組比較差異有統計學意義( χ2= 4.305,P = 0.038) 。
3 討 論
CVS 是腦動脈瘤血管內介入治療常見且嚴重的并發癥,腦動脈栓塞術后CVS 發病率高達35% ~60%,其中18%的病人進展為急性腦梗死,嚴重影響手術效果和生活質量。目前醫學界對于腦栓塞術后CVS 發病機制尚未完全明確,有學者指出可能與血液在蛛網膜下腔對血管的化學性刺激、血腫的機械性壓迫及手術時間過長有關[5],此外一氧化氮、內皮素及炎癥細胞因子也參與了CVS 的發生和發展[6]。血管內動脈栓塞術后2 周是CVS 發病的高峰期,此時若病人出現明顯的癥狀波動,如顱內壓升高、意識狀態惡化或新的局灶性神經功能缺損癥狀,DSA 觀察到顱內血管和各級分支呈現持續性的收縮和痙攣狀態,經顱多普勒超聲( TCD) 可見相應血管內血流平均速度加快,則CVS 診斷確立[7]。
CVS 一經診斷,需要采取積極措施預防血管狹窄進一步加重形成急性腦梗死。尼莫地平是一種二氫吡啶類Ca2+通道阻滯劑,正常情況下,平滑肌的收縮依賴于Ca2+進入細胞內,引起跨膜電流的去極化。尼莫地平可有效地阻止Ca2+進入細胞內,達到抑制平滑肌收縮、解除腦血管痙攣的作用[8]。此外,動物試驗證實,尼莫地平還可通過抑制血小板及內皮細胞釋放血管活性物質起到改善微循環的作用[9]。2010 年美國卒中中心將尼莫地平列為防治CVS 的一線藥物,但隨著其在臨床中的廣泛應用及研究的不斷深入,學者們發現尼莫地平治療CVS 僅可起到緩解癥狀的作用,對腦梗死發生率和遠期預后并無助益[10-11]。法舒地爾為RHO 激酶抑制物,其解痙作用的主要機制為消除RHO激酶對肌球蛋白輕鏈磷酸酯酶活性的干擾,拮抗鈣離子敏化效應,降低內皮細胞的張力[12]。除此之外,法舒地爾還可抑制炎癥細胞遷移和炎癥因子合成釋放、上調一氧化氮水平,從而減輕神經元的繼發性損傷,促進神經功能恢復[13]。
本研究將尼莫地平與法舒地爾聯合用于CVS 的防治中,結果顯示,觀察組MCA、PCA 平均血流速度、腦脊液S100 蛋白及血清NSE 水平均低于對照組,差異有統計學意義( P <0.05) 。顱內大血管的血流速度反映了動脈痙攣及狹窄的程度[14],血流速度的明顯改善說明聯合用藥的解痙、擴血管效果優于單獨用藥。腦脊液S100 蛋白是一種神經組織蛋白,與血清NSE相同,其在腦脊液中的濃度高低與神經細胞受損程度呈正比[15],觀察組 S100 蛋白及 NSE 水平顯著降低,說明聯合用藥在減輕神經元損傷、促進神經功能恢復方面的作用優于單獨用藥。觀察組病人在意識狀態( GCS 評分) 、生活質量( Barthel 指數評分) 及神經功能( NFI 評分) 恢復方面均較對照組理想,術后30 d 腦梗死發生率較對照組降低了12.5%,進一步說明了聯合用藥的優勢。
法舒地爾聯合尼莫地平治療動脈瘤栓塞術后CVS可有效改善腦血流狀態,促進神經功能恢復,預防腦梗死。

