肺癌胸部容積調強放射治療后癥狀性放射性肺炎的臨床特點分析*
程國威,張濤,孫莉,陳平,何響玲,蘇丹,奚亨智,臧定騏
(1.北京市朝陽區桓興腫瘤醫院放射治療科,北京100122;2.國家癌癥中心/國家腫瘤臨床醫學研究中心/中國醫學科學院北京協和醫學院腫瘤醫院放射治療科,北京100021)
在中國,肺癌的發病率和死亡率均居首位[1]。放射治療是肺癌治療的重要組成部分。隨著放療技術的不斷進步,2007 年容積調強放射治療(volumetric modulated arc therapy,VMAT)技術作為一項新的放療技術開始應用于臨床,并不斷推廣應用[2]。VMAT 計劃的治療時間明顯縮短,有效提高加速器的使用效率,并可以改善放療計劃的劑量分布,更好地保護危及器官(organ at risk,OAR);可以用于肺癌、食管癌、直腸癌、頭頸部腫瘤及淋巴瘤等的放射治療[3-6]。放射性肺炎(radiation pneumonitis,RP)是放療后常見的不良反應,部分患者病情危重,甚至危及生命。既往,少有文獻對VMAT 后的RP 的臨床特點進行詳細分析。本研究回顧性分析了接受VMAT 后53 例發生癥狀性放射性肺炎(symptomatic radiation pneumonitis,SRP)患者的臨床特點,現報道如下。
1 資料與方法
1.1 臨床資料
2016 年9 月至2018 年7 月本院放療病房接受胸部VMAT 的肺癌患者,經定期復查診斷為SRP的患者納入分析。入組標準:①年齡≥18 歲;②組織學或細胞學證實為肺癌,包括非小細胞肺癌和小細胞肺癌;③接受胸部放射治療,放射治療技術選擇VMAT;④經定期復查和密切隨診,診斷為SRP。SRP 的診斷需經2 名放療科醫生及1 名影像科醫生確認。SRP 的臨床癥狀包括:發熱、咳嗽、胸悶氣短。本研究經院倫理委員會審批通過,患者及家屬均簽署本研究知情同意書。
1.2 分析方法
研究回顧性分析患者的臨床數據,包括年齡、性別、組織病理類型、放療劑量及計劃參數、診斷SRP 的時間和臨床癥狀、SRP 的治療及療效。依據發生RP 時CT 圖像,將RP 分為兩種基本類型:①縱膈旁局限型:肺炎病變主要表現為比較局限的斑片影,病變主要位于單側肺的縱膈和肺門旁,見圖1;②多發彌散型:肺炎病變為多發斑片影、磨玻璃影及纖維網格改變等;病灶為多發性,分布在單側肺和雙側肺,見圖2。比較這兩種類型肺炎的臨床特征及治療療效。放射性肺炎的治療參照《放射性肺損傷的診斷及治療》共識[7]。經初始治療后每1~2 周復查胸部CT 評價療效,根據CT 圖像中肺炎病變的縮小、穩定和增大,分別定義為好轉、穩定、進展。在初始治療肺炎控制后激素減量過程中,出現發熱,或咳嗽、胸悶氣短加重,CT 提示肺炎病變進展,定義為激素減量過程中反彈。
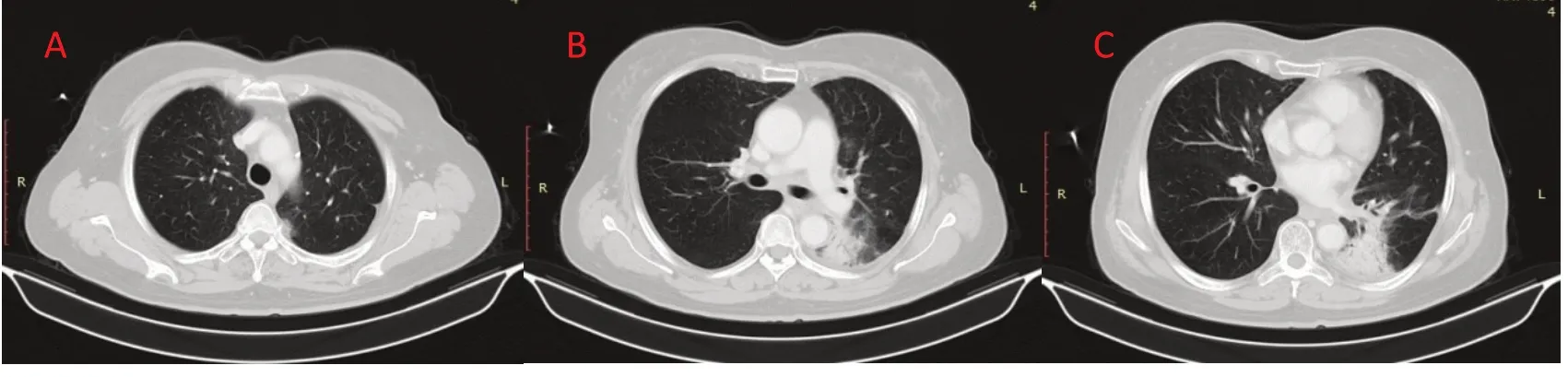
圖1 縱膈旁局限型放射性肺炎
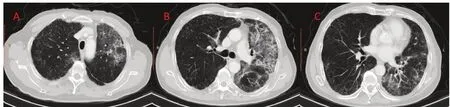
圖2 多發彌散型放射性肺炎
1.3 統計學方法
使用統計軟件SPSS 22 進行統計分析。患者特征、放射治療參數和肺炎特征采用描述性分析。對計量資料以中位數和標準差或均數±標準差(±s)表示,計數資料以例數、百分比來描述。采用t檢驗和χ2檢驗比較兩種類型患者臨床特征的差異,P<0.05 為差異有統計學意義。
2 結果
2.1 臨床基線特征
2016 年9 月至2018 年7 月本院接受胸部VMAT 的肺癌患者,經密切隨訪至少半年,共發現53 例SRP 患者。全組患者年齡為(58.7±7.8)歲,男41 例(77.4%),女12 例(22.6%);46 例(86.8%) 患者KPS 評分為90~100 分, 7 例(13.2%) 患者KPS 評分為70~80 分; 45 例(84.9%)患者有吸煙史;Ⅰ~Ⅱ期、Ⅲ期、Ⅳ期患者分別為5 例(9.4%)、44 例(83%) 和4 例(7.5%)。 鱗癌 20 例(37.7%), 腺癌 7 例(13.2%),小細胞癌25 例(47.2%),其他病理類型1 例(1.9%)。放療前43 例(81.1%)患者接受化療,21 例(39.6%)患者接受同步化療,9 例(17.0%)患者既往有肺部手術史。放療前合并糖尿病、心臟病、慢性阻塞性肺疾病(chronic obstructive pulmonary disease, COPD)、阻塞性肺不張的患者分別占11.3%(6 例)、34.0%(18 例)、28.3%(15 例)、20.8%(11 例)。
2.2 SRP 患者的診治情況
12 例(22.6%)在放療期間出現SRP。10 例(18.9%)、24 例(45.3%)和7 例(13.2%)患者分別在放療后1 個月、2 個月、3~4 個月出現SRP。發熱、咳嗽、胸悶氣短癥狀的發生率分別為56.6%(30 例)、96.2%(51 例)、64.2%(34 例)。27 例(50.9%)患者初始治療選擇地塞米松靜脈輸液,7 例(13.2%)患者選擇甲基強的松龍靜脈注射,15 例(28.3%)患者選擇強的松口服,4 例(7.5%)患者初始治療未選擇激素治療。12 例(22.6%)患者激素治療時間小于1 個月,41 例(77.4%)患者激素治療時間超過1 個月。經初始治療后38 例(71.7%)好轉,8 例(15.1%)患者肺炎穩定,7 例(13.2%)患者肺炎進展(其中,2例患者死亡)。12 例(22.6%)患者在激素減量過程中肺炎反彈。
2.3 RP 影像分型
根據發生RP 時CT 圖像,將RP 分為縱膈旁局限型21 例和多發彌散型32 例。兩種類型患者的發熱、咳嗽、胸悶氣短癥狀的發生率類似,肺炎發生時間差異無統計學意義(P>0.05)。4 例(19.0%)縱膈旁局限型肺炎和8 例(25.0%)多發彌散型肺炎于放療期間出現。激素治療后,縱膈旁局限型肺炎患者中,16 例(76.2%)好轉,5 例(23.8%)患者肺炎穩定,無病情進展患者;而多發彌散型患者中,7 例(21.9%)患者肺炎出現進展(其中,2 例患者死亡),差異具有統計學意義(P=0.012)。此外,多發彌散型肺炎在激素減量過程中病情反彈的發生率有升高趨勢(31.3% vs.9.5%,P=0.065)。多發彌散型肺炎中更多患者合并纖維網格改變(25.0%vs.4.8%,P=0.039)。不同類型RP 的特征見表1。縱膈旁局限型患者、多發彌散型患者的放療劑量分別為(51.49±10.76)Gy vs.(54.03±7.99) Gy (P=0.328), 計劃靶區(planning target volume, PTV) 分別為(447.91±326.25)ml vs.(443.27±144.65)ml(P=0.944);兩種類型患者的雙肺V5、V10、V20、V30 和平均肺劑量(mean lung dose,MLD)方面,兩種類型差異無統計學意義(P>0.05),見表2。
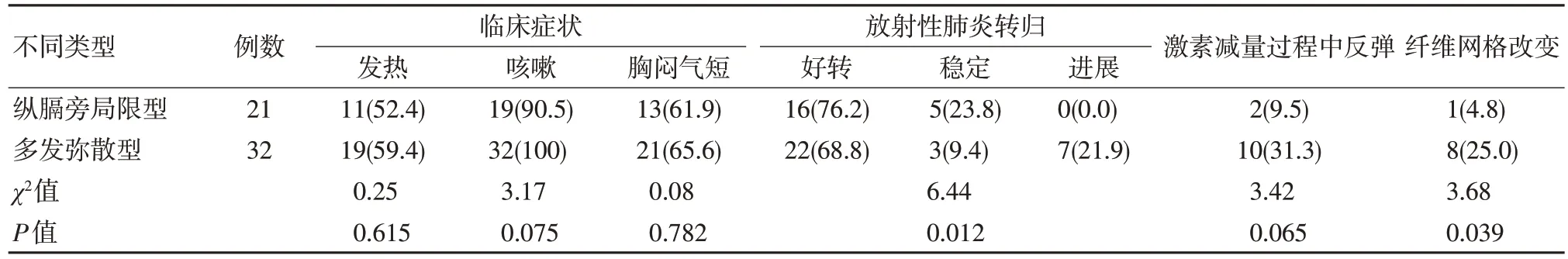
表1 不同類型放射性肺炎的特征 例(%)
表2 不同類型放射性肺炎的放射治療物理參數 (±s)
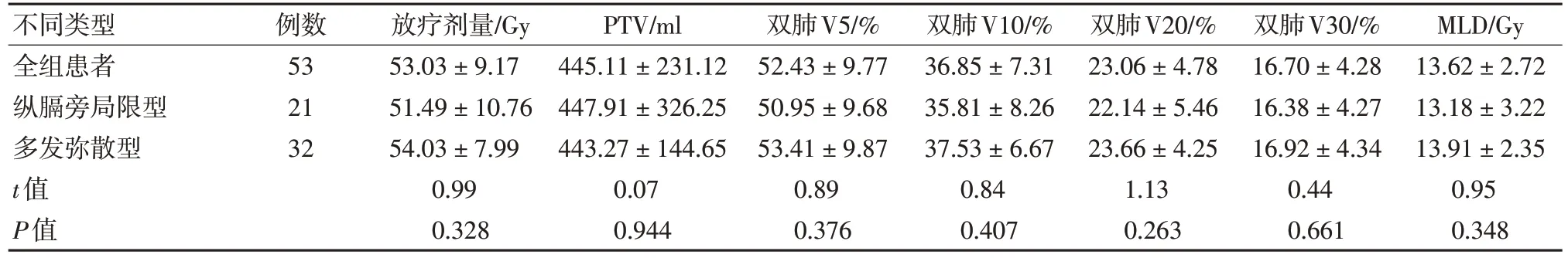
表2 不同類型放射性肺炎的放射治療物理參數 (±s)
不同類型全組患者縱膈旁局限型多發彌散型t值P值例數53 21 32放療劑量/Gy 53.03±9.17 51.49±10.76 54.03±7.99 0.99 0.328 PTV/ml 445.11±231.12 447.91±326.25 443.27±144.65 0.07 0.944雙肺V5/%52.43±9.77 50.95±9.68 53.41±9.87 0.89 0.376雙肺V10/%36.85±7.31 35.81±8.26 37.53±6.67 0.84 0.407雙肺V20/%23.06±4.78 22.14±5.46 23.66±4.25 1.13 0.263雙肺V30/%16.70±4.28 16.38±4.27 16.92±4.34 0.44 0.661 MLD/Gy 13.62±2.72 13.18±3.22 13.91±2.35 0.95 0.348
3 討論
RP 是肺癌放療的常見不良反應。SCORSETTI等[5]報道了75 例ⅢA 和ⅢB 期非小細胞肺癌(non-small cell lung cancer,NSCLC)接受VMAT 的結果,18 例(24.0%)患者發生2 級肺毒性。張濤等[8]報道了58 例局部晚期非小細胞肺癌接受VMAT 的結果,癥狀性肺炎的發生率為19%,與SCORSETTI 等報道的結果類似。另一篇來自中國的研究報告了77 例接受VMAT 的肺癌患者,癥狀性肺炎的發生率為28.6%[9]。但迄今未有研究對VMAT 后的RP 臨床特點進行分析。
本研究首次對VMAT 后的SRP 的臨床特點進行分析。根據本研究數據可見,12 例(22.6%)患者在放射治療過程中出現SRP。這組患者需要停止放射治療,放療劑量僅為(45.58±11.05)Gy,有可能影響放射治療的療效。另外,大部分SRP發生在放射治療結束后的2 個月之內;與徐慧敏等[10]的數據相仿,提示應在放療結束早期密切隨診,提早診斷放射性肺炎以給予積極治療。
有多種放射性肺炎的分級標準,包括Common Terminology Criteria for Adverse Events(CTC AE)標準、Radiation Therapy Oncology Group(RTOG) 標準[11]及 Southwest Oncology Group(SWOG)標準[12]等。目前,最常用的CTC AE 標準,已經更新到5.0 版本。該標準定義的肺炎并非特指放射性肺炎,根據肺炎的嚴重程度分為1~5級。1 級為無癥狀肺炎;2 級為癥狀性肺炎,需要治療;3 級為重癥肺炎,需要吸氧;4 級為危及生命的肺炎;5 級為因肺炎死亡。依據此標準,本研究納入的53 例SRP 患者中,46 例為2 級,5 例為3 級,2 例4 級肺炎經積極救治后死亡,最終評級5 級;本研究未納入無癥狀的RP 患者,因此無1級患者。
盡管有多個用于評估RP 嚴重程度的分級標準,大部分標準在上世紀提出,目前尚沒有根據肺炎的CT 影像進行評價的方法和標準。隨著CT的不斷推廣和普及,有必要對RP 的CT 影像進行深一步的研究和分析。本研究首次將RP 根據CT圖像特點分為兩種基本類型:①縱膈旁局限型;②多發彌散型。并對這兩種不同類型RP 的臨床特征和預后進行了對比分析。全組患者中,縱膈旁局限型RP 和多發彌散型RP 分別占39.6% 和60.4%。這兩種類型RP 患者在放療劑量、PTV 體積、雙肺的放療劑量方面沒有顯著性差異。然而,多發彌散型RP 患者的激素治療效果差于縱膈旁局限型RP。縱膈旁局限型RP 患者經激素治療后好轉或穩定,未見進展患者。而多發彌散型RP 患者中,21.9%的患者經激素治療后病情進展,更有2例患者死于放射性肺炎。此外,多發彌散型RP 患者更容易在激素治療過程中反彈。因此,對于多發彌散型RP 患者需要考慮給予更加積極的治療策略。
從CT 不斷推廣和普及后,筆者對放射性肺炎的認識越來越深入。盡管筆者根據CT 圖像將放射性肺炎分為兩種基本類型,筆者對此的認識也處于剛剛起步階段。這兩種類型的肺炎具有不同的病理生理過程還是同一病理過程的不同階段,還需要深一步的研究進行探索。
VMAT 放療的SRP 大部分在放療結束2 個月內出現。縱膈旁局限型RP 的激素治療效果較好;而多發彌散型RP 的激素治療效果差于縱膈旁局限型RP,需要給予積極診治。

