糖化血紅蛋白監測在空腹血糖正常妊娠糖尿病 孕婦中的應用療效評價
靳桂云 康麗平
[摘要] 目的 探究糖化血紅蛋白監測在空腹血糖正常妊娠糖尿病孕婦中的應用療效評價。方法 該文選取2017年11月—2018年11月在該院中接受檢查的孕婦作為研究對象,隨機選取50名正常孕婦以及50例妊娠期糖尿病孕婦納入到對照組以及觀察組,從而展開探究,研究過程中對孕婦的空腹血糖含量(FPG)、糖化血紅蛋白含量(HbAlc)以及糖化血紅蛋白陽性率情況進行對比。結果 觀察組患者的空腹血糖、糖化血紅蛋白以及糖化血紅蛋白陽性率高于對照組,差異有統計學意義(P<0.05)。結論 對孕婦進行糖化血紅蛋白檢測不僅較為方便,流程簡單,穩定性好,并且受到外界因素的影響也較小,因此可作為篩查妊娠糖尿病孕婦的重要指標。
[關鍵詞] 糖化血紅蛋白檢測;空腹血糖;正常妊娠糖尿病孕婦;應用療效
[中圖分類號] R59? ? ? ? ? [文獻標識碼] A? ? ? ? ? [文章編號] 1672-4062(2019)09(b)-0055-02
妊娠期糖尿病是妊娠期發生的一種糖代謝異常情況,若孕婦在妊娠期血糖升高并達到糖尿病標準,則將孕婦劃分為妊娠期糖尿病患者[1]。妊娠期糖尿病在初期的癥狀并不是十分顯著,容易被患者自身以及醫護人員忽略,切妊娠期糖尿病對孕婦以及胎兒都有著十分重要的影響,若不及時重視并開展治療還會給孕婦以及胎兒造成危險,造成孕婦高血壓、羊水過多以及胎兒過大等情況,因此需要在今后的臨床過程中加強對妊娠期糖尿病的重視,找到更為合理的方法對孕婦進行檢測[2-3]。當前對妊娠期糖尿病進行篩查的過程中主要通過空腹血糖以及服用50 g葡萄糖后對患者開展耐糖試驗,前者檢測過程中存在一定的局限性[4]。因此該文選取2017年11月—2018年11月收治的50例患者為研究對象,結合糖化血紅蛋白檢測的檢測展開探究,目的在于進一步提升檢測價值,加強對妊娠期糖尿病的篩查,現報道如下。
1? 資料與方法
1.1? 一般資料
該文選取在該院中接受檢查的孕婦作為研究對象,隨機選取50名正常孕婦以及50例妊娠期糖尿病孕婦納入到對照組以及觀察組,對照組中孕婦的年齡在21~38歲之間,平均年齡在29.31歲,其中19名為經產婦,31名為初產婦;38名孕婦的學歷在高中以上,其余12名孕婦為高中及以下,孕周在19~32周,平均孕周為26.32周。觀察組中孕婦的年齡在21~39歲之間,平均年齡在30.01歲,其中21例為經產婦,29例為初產婦;39例患者的學歷在高中以上,其余11例患者為高中及以下患者,患者孕周在18~32周,平均孕周為26.68周。兩組患者情況差異無統計學意義(P>0.05),可以開展對比。
1.2? 納入與排除標準
以上孕婦通過初步的檢查確定為單胎且為活胎,孕婦無不良嗜好,無不良妊娠史,且不患有內科疾病。孕婦能夠在治療過程中與醫護人員進行正常交流,不存在臟器功能障礙,并且妊娠前不患有糖尿病。滿足以上條件后即可將孕婦納入到組別之中開展探究。并對患者的情況進行記錄。
1.3? 方法
兩組孕婦均是自愿參與到探究之中,對兩組孕婦的空腹血糖、糖化血紅蛋白以及口服葡萄糖耐糖情況進行檢測,空腹血糖以及糖化血紅蛋白情況。于患者清晨空腹采血,采2 mL血進行檢驗。口服葡萄糖耐糖試驗則與孕婦空腹8 h后開展探究,讓患者5 min內口服75 g葡萄糖,之后抽取孕婦服用后1 h以及2 h的血糖數據,來檢測患者的血糖含量。開展血糖監測的過程中對己糖激酶發進行應用,進行糖化血紅蛋白含量檢測的過程中則對高效液相色譜法進行應用。
1.4? 觀察指標
記錄兩組孕婦的空腹血糖含量、糖化血紅蛋白含量以及糖化血紅蛋白的陽性率,將以上指標進行對比。空腹血糖若高于5.1 mmol/L則說明為妊娠期糖尿病,若HbAlc≥6.5%,則說明為陽性。
1.5? 統計方法
該文采用SPSS 20.0統計學軟件進行數據分析,計量資料采用(x±s)表示,采用t檢驗,計數資料采用[n(%)]表示,行χ2檢驗,P<0.05為差異有統計學意義。
2? 結果
2.1? 兩組患者空腹血糖以及糖化血紅蛋白情況探究
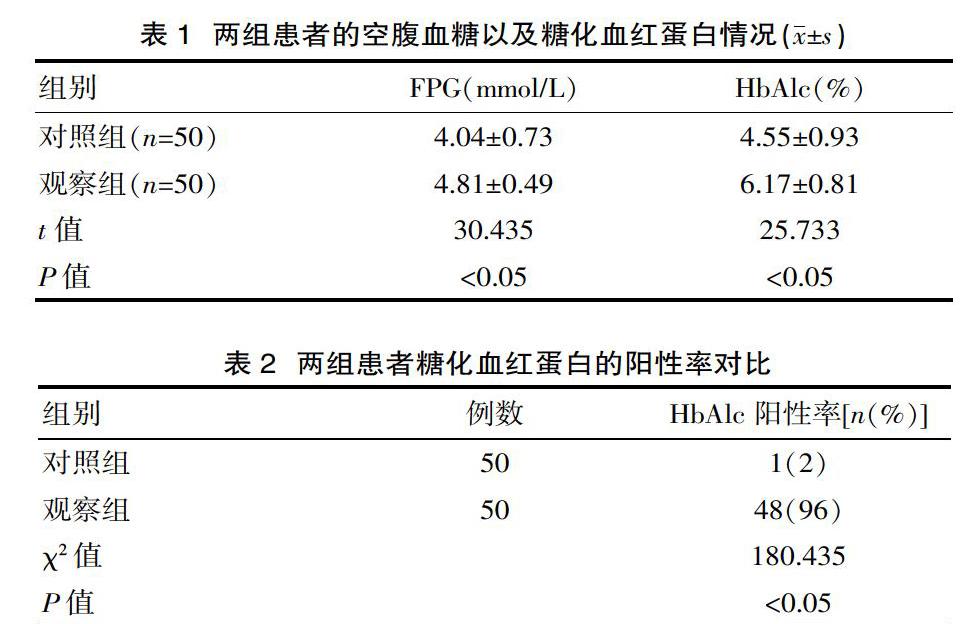
首先對比兩組患者的空腹血糖以及糖化血紅蛋白情況,對照組的空腹血糖為(4.04±0.73)mmol/L,觀察組為(4.81±0.49)mmol/L,對照組患者糖化血紅蛋白含量為(4.55±0.93)%,觀察組為(6.17±0.81)%,觀察組患者的空腹血糖以及糖化血紅蛋白等情況與對照組比較差異有統計學意義(P<0.05)。見表1。
2.2? 兩組患者糖化血紅蛋白陽性率情況對比
再對比兩組患者糖化血紅蛋白的陽性率,對照組糖化血紅蛋白陽性率為2%,觀察組糖化血紅蛋白陽性率為96%,觀察組患者的糖化血紅蛋白陽性率明顯高于對照組,差異有統計學意義(P<0.05)。見表2。
3? 結論
隨著人們生活水平的不斷提升,生活習慣也出現了一定的變化,因此患有妊娠期糖尿病的人數進一步增多。妊娠期糖尿病的發病率較高,多發于孕婦妊娠的第6~8周,若沒有及時對患者的妊娠期糖尿病及時發現,不僅會影響孕婦以及胎兒的健康,還會對胎兒的發育起到一定程度的影響,嚴重情況下還會造成危險[5-6]。妊娠期糖尿病會引起孕婦的羊水過多,妊娠期高血壓綜合癥,還會造成胎兒多大甚至死亡等情況,這一情況不僅會給孕婦造成加大的經濟負擔還會給產婦造成較大的心理負擔,因此需要加強對妊娠期糖尿病的重視程度,今早發現這一情況,從而開展有效的治療[7-8]。
當前越來越多的孕婦選擇進行妊娠期糖尿病篩查,因此該文結合該院的孕婦展開探究,該文選取50名正常孕婦以及50例妊娠期糖尿病孕婦納入到對照組以及觀察組,分別對兩組孕婦的空腹血糖以及糖化血紅蛋白情況進行檢查。以上兩個指標是當前對孕婦妊娠期糖尿病進行篩查的最為常用的指標,空腹血糖監測最為容易,但治療的準確率較低,糖化血紅蛋白情況以及陽性率的檢測較為準確,但較空腹血糖的測量也更為復雜,需要多次抽血,該情況會引發孕婦的依從性降低。
糖化血紅蛋白是葡萄糖通過緩慢且不可逆的非酶促反應與血液中的血蛋白進行結合的產物,孕婦的血糖水平受藥物的影響較小,是篩查過程中較為良好的指標,因此該文結合以上指標展開探究。通過對妊娠期正常孕婦以及妊娠期糖尿病孕婦的檢測得出結論為觀察組孕婦的空腹血糖、糖化血紅蛋白以及糖化血紅蛋白陽性率均高于對照組,其中糖化血紅蛋白以及糖化血紅蛋白陽性率更為顯著,因此在今后對妊娠期糖尿病進行篩查的過程中應該加強對這一指標的應用,從而有助于更好地發現產婦的糖尿病情況,并選取合理的治療方法進行應用。
[參考文獻]
[1]? 郝鳳芝.卡前列素氨丁三醇預防妊娠期高血壓疾病產后出血效果及安全性分析[J].實用婦科內分泌電子雜志,2017, 4(28):80,83.
[2]? 王艷華.心理護理在妊娠期高血壓產后出血中的應用[J].實用婦科內分泌電子雜志,2017,4(32):139,142.
[3]? 呂守華.孕期補鈣預防妊娠期高血壓的臨床分析[J].心理醫生,2018,24(16):95-96.
[4]? 路艷輝,張浩濟,張志娟,等.口服阿司匹林對妊娠期高血壓患者血漿內皮素及血小板反應蛋白-1的影響[J].河北醫藥,2017,39(13):1965-1967.
[5]? 李瑜,王光花,曹志娟,等.妊娠期高血壓及子癇前期對妊娠及新生兒結局的影響研究[J].中國兒童保健雜志,2016,24(5):458-461.
[6]? 戴小萍.硫酸鎂聯合硝苯地平緩釋片治療妊娠期高血壓綜合征的臨床研究[J].中國臨床藥理學雜志,2018,34(9):1018-1021.
[7]? 王珊,張燕.硫酸鎂聯合硝苯地平治療妊娠期高血壓的療效及其對患者尿液蛋白質的影響[J].海南醫學,2016,27(13):2096-2098.
[8]? 吳麗琴,孫玉娟,蘇翠珍,等.低分子量肝素鈉注射液聯合硫酸鎂注射液和拉貝洛爾片治療重度妊娠期高血壓綜合征的臨床研究[J].中國臨床藥理學雜志,2019,35(3):216-219.
(收稿日期:2019-06-22)

