運用心電散點圖及逆向技術對房性期前收縮未下傳的臨床分析及鑒別診斷
武求花,龔春,武洪林
本文價值:
(1)本研究采用心電散點圖及其逆向技術(簡稱散點圖法)對房性期前收縮未下傳(nPACs)進行分析研究,得出散點圖法對房性和室性期前收縮的檢出率高于傳統模板法,結合逆向技術可對nPACs散點進行快速計數,彌補了傳統模板法的不足。(2)運用《幾何畫板》測量出nPACs前、后點集的直線斜率以及其關于45°等速線對稱性分布特征,可以與2度Ⅰ型房室傳導阻滯(AVB)相鑒別。(3)通過分析房性期前收縮(PACs)及未下傳的發生機制,可以發現引發心房撲動、心房顫動的始動因素,為臨床減少腦卒中等并發癥的發生、選擇治療方案和觀察療效提供新的工具和手段。
本文局限性:
(1)本文動態心電圖系統中的心電散點圖制作的橫縱坐標上限是2 s,如果出現R-R長間期>2 s的吸引子,則不能完整顯示,有待將動態軟件升級為改良的散點圖,坐標上限可以調整至4 s,在散點圖上才能完整地顯示原本丟失的散點,遠端特殊的三、四分布圖形可以完美呈現出來,可以全面地反映長R-R間期散點圖特征[1]。(2)本組病例樣本數少,需要擴大病例數做進一步研究。
[1]向黎明,劉鳴.改良的RR間期散點圖及其逆向技術在經典病態竇房結綜合征診斷中的臨床應用[J].實用心電學 雜 志,2016,25(6):393-397,403.DOI:10.13308/j.issn.2095-9354.2016.06.003.XIANG L M,LIU M.Clinical application of improved RR interval scatterplot and its reversal technique in diagnosing typical sick sinus syndrome[J].J Pract Electrocardiol,2016,25(6):393-397,403.DOI:10.13308/j.issn.2095-9354.2016.06.003.
房性期前收縮(PACs)是臨床常見的心律失常。臨床對偶發的PACs一般不太重視,其實,部分偶發PACs并非真正意義的偶發,這與動態心電圖的軟件及期前收縮發生的類型有關。動態心電圖中的編輯模板應用的是形態信息的分類統計法,對提前的寬QRS波診斷比較有優勢。不過,對窄QRS波的PACs而言,其檢出率是以R-R間期的提前率來診斷并計數,如果PACs未下傳到心室,由于沒有形成QRS波,所以很難診斷,只能在長的R-R間期里尋找有無PACs未下傳(nPACs)的發生,但不能快速計數,以至于造成PACs的漏診,診斷準確性下降[1]。目前,心電散點圖在診斷PACs方面有優勢,隨著軟件的不斷更新,心電散點圖不但可以診斷各種心律失常,而且可以快速計數。本文通過對nPACs患者心電散點圖的特征進行總結,并結合逆向技術與2度Ⅰ型房室傳導阻滯(AVB)相鑒別[2],進一步提高PACs的診斷準確性。
1 資料與方法
1.1 一般資料 回顧性分析2016年1月—2018年6月于江蘇大學附屬武進醫院就診的心律失常患者108例,其中男72例,女36例;年齡12~106歲,平均年齡(70.0±15.0)歲;nPACs≥ 100次 /24 h 68例,2度Ⅰ型 AVB 40例;伴發疾病:高血壓56例,糖尿病27例,腦梗死23例,心力衰竭23例,冠心病21例,低鉀血癥13例,高脂血癥10例,肺栓塞1例,病態竇房結綜合征1例,部分患者同時合并多種疾病。將nPACs≥100次/24 h患者作為A組,2度Ⅰ型AVB患者作為B組。
診斷標準[3]:(1)nPACs是指心房內異位起搏點提前發生激動產生P'波、正常傳導時形成P'-QRS-T波群,P'-R≥0.12 s,若傳至交界區時,該區正處于絕對不應期,則P'后無QRS波群。(2)2度Ⅰ型AVB是指P-R間期呈進行性延長,直至QRS波群脫落;脫落后的P-R間期恢復,以后又逐漸延長重復出現。
1.2 方法
1.2.1 儀器設備及分析方法 采用美國DMS公司十二導聯或三導聯24 h動態心電圖儀,對患者進行連續監測,記錄時間不少于22 h。對大數據監測需人工排除偽差,然后通過計算機系統,以相鄰兩個R-R間期按照時間順序,順向迭代方式做圖(X=RRn,Y=RRn+1)自動制成心電散點圖。坐標單位:ms。由具有主治醫師以上工作經驗的醫師分析,A組患者的動態心電圖數據先進行常規模板分析法(簡稱模板法),后通過心電散點圖及其逆向技術的分析方法(簡稱散點圖法)進行比較分析。
1.2.2 心電散點圖特征[4](1)竇性心律點集呈棒球拍狀散點縱向分布45°等速線:呈一分布圖形,B線斜率為1。(2)單純室性期前收縮:呈特征性四至五分布圖形,B線斜率等于0。(3)PACs的散點圖特征呈四至八分布圖形,期前收縮前點、期前收縮點、期前收縮后點與竇律點集在坐標近端,呈四至五分布圖形;未下傳前點、后點及連續的未下傳點集在遠端,呈二至三分布圖形。(4)2度Ⅰ型AVB的散點圖特征也是遠端二至三分布圖形,心房顫動心電散點圖特征是扇形。
1.2.3 心電散點圖逆向技術 通過選中心電散點圖上特定散點,逆向追蹤形成該散點的相關心電圖片段,從而實現心電散點圖與實時心電圖的互動[2]。
1.2.4 直線斜率 以A組患者前、后點集頂端連線為長軸,利用美國V5.06《幾何畫板》軟件測量該直線的斜率;采用同樣的方法測量B組患者的阻滯前、后點集的直線斜率并加以比較[5]。
1.3 觀察指標
1.3.1 以模板法和散點圖法分別對A組患者發生PACs、nPACs、陣發性房性心動過速、室性期前收縮、最快心率、最慢心率及總心搏數的檢出數量進行比較。
1.3.2 運用《幾何畫板》對A組未下傳的前、后點集與B組阻滯的前、后點集的直線斜率進行比較,對兩組患者前、后點集關于45°等速線的對稱性進行比較。
1.4 統計學方法 應用SPSS 17.0統計軟件進行數據處理,服從正態分布的計量資料以(x±s)表示,組內比較采用配對t檢驗,組間比較采用成組t檢驗;不服從正態分布的計量資料以M(QR)表示,組內比較采用Wilcoxon秩和檢驗,組間比較采用兩獨立樣本秩和檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 A組患者模板法及散點圖法心律失常檢出情況比較 模板法PACs、陣發性房性心動過速、室性期前收縮檢出數量小于散點圖法,總心搏數檢出數量大于散點圖法,差異有統計學意義(P<0.05)。兩種方法最快心率及最慢心率檢出數量比較,差異無統計學意義(P>0.05,見表1)。模板法難以統計nPACs數量,故本組病例未統計;而通過散點圖法能比較方便地獲得nPACs數量(見圖1)。
2.2 A、B組未下傳或阻滯前、后點集直線斜率及其對稱性比較 A、B組心電散點圖未下傳或阻滯前、后點集直線斜率比較,差異有統計學意義(P<0.05,見表2)。A組未下傳前點集直線斜率倒數與后點集直線斜率比較,差異無統計學意義(P>0.05);B組阻滯前點集直線斜率倒數與后點集直線斜率比較,差異有統計學意義(P<0.05,見表3、圖2)。
3 討論
PACs的潛在危害性已逐漸被重視,頻發的PACs被證實與心房顫動的發生有關[6],由PACs誘發的心房顫動比例高達95.3%,心房顫動患者發生腦卒中的風險極高,是無心房顫動患者的2~7倍[7-8]。研究表明,不同類型的PACs對血流動力學的影響也不同,PACs提前率越大其影響越大[9]。故對于頻發、提前率大的PACs,其檢出率尤為重要,而動態心電圖是此類心律失常首選的無創檢查方法。傳統模板分析法臨床運用已久,分析比較耗時,不能滿足臨床需求;心電散點圖分析法是一種新的診斷技術,能對PACs進行快速診斷和鑒別診斷。本文通過對nPACs患者心電散點圖的特征進行總結,結合逆向技術與2度Ⅰ型AVB相鑒別[2],進一步提高PACs的診斷準確性。

表1 A組患者模板法及散點圖法心律失常檢出情況比較〔M(QR)〕Table 1 Comparison of arrhythmia detection by template-based method and scatter plot method in group A
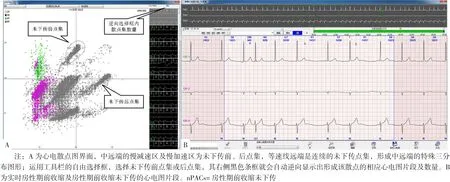
圖1 nPACs心電散點圖界面及實時心電圖片段Figure 1 Interface of nPACs ECG scatter plot and real-time ECG fragments
散點圖法是一種快速有效的新型診斷方法,其是以相鄰R-R間期的分類規律,表達各種不同節律的信息,是一種混沌的理論。本文運用模板法和散點圖法兩種分析方法對A組患者進行PACs及其他心律失常的檢出情況進行對比分析,發現散點圖法檢出各種心律失常的數量比模板法多,尤其是PACs及nPACs檢出數量比較多,nPACs檢出數量為347.00(1 250.75),而模板法難以統計nPACs數量,故本組病例未統計。具體原因為,模板法編輯心律失常是以心室QRS波形態和R-R間期提前率為分析前提的,當PACs提前率增大落入房室交界區的絕對不應期時,不能下傳到心室,不能形成QRS波,因而形成長R-R間期,即為nPACs,模板法只能在長R-R間期中尋找有無nPACs,但很難統計出數量,因長R-R間期并非均代表nPACs。與上述方法不同的是,散點圖法依據吸引子理論,而不穩態吸引子的數目與心律起源點的數目有關,可反映不同心律起源點交替的次數。nPACs形成的長R-R間期與其前或其后的竇性心律的短R-R間期形成的散點集分布在遠端,呈二至三分布圖形,運用逆向技術就能顯示nPACs的數目[10](如圖1A所示)。該方法簡單快捷,有臨床價值,與王美如[11]的報道一致。本研究結果顯示,模板法總心搏數檢出數量大于散點圖法,分析原因可能為:(1)這些患者偽差較大,散點圖法對偽差進行了刪除,而模板法對偽差未做處理,偽差大多被計算入總心搏數內;(2)心電散點圖最大橫、縱坐標R-R長度是2 s,而較長R-R間期(大于2 s)的散點會溢出,從而導致兩種方法的總心搏數有差異。

表2 兩組患者未下傳或阻滯前、后點集直線斜率比較(x±s)Table 2 Comparison of straight line slope of point set before and after nondownward transmission or block in two groups

表3 兩組患者未下傳或阻滯前、后點集對稱性比較(x±s)Table 3 Symmetry comparison of pre-and post-point sets before and after non-downward transmission or block in two groups
心電散點圖的遠端二至三分布散點集圖形是nPACs的典型表現,但2度AVB(Ⅰ型或Ⅱ型)及2度竇房傳導阻滯的散點集與其也很相似,怎樣加以鑒別是關鍵。本組病例中,因2度竇房傳導阻滯及2度Ⅱ型AVB病例數不足,故未統計,所以本文主要與2度Ⅰ型AVB的心電散點圖進行了比較。nPACs與2度Ⅰ型AVB的散點圖有相似之處,均是短長周期與長短周期點集在遠端形成的二、三分布圖形。本研究發現,兩者不同點在于:第一,兩者發生的電生理機制不同。nPACs是心房內異位起搏點提前發生并落入房室交界區的絕對不應期,不能下傳至心室,加上竇房結節律重整,因而出現長R-R間期(心室漏搏),房室交界區功能一般正常。而2度Ⅰ型AVB是房室交界區不應期的延長所致,使得竇性激動呈遞減傳導,直至激動不能下傳至心室,出現長R-R間期(心室漏搏),呈典型文氏傳導現象[12]。第二,兩者斜率不同。本研究結果顯示,A組未下傳前、后點集斜率分別為(1.64±0.15)、(0.62±0.06),B組阻滯前、后點集斜率分別為(1.93±0.19)、(0.55±0.06),前者略靠近45°等速線的竇律點集,可能與竇性節律重整有關,也與混沌吸引子理論有關,不同質就有不同源的吸引子,后者略遠離45°等速線。第三,是否存在對稱性分布。A組的未下傳前、后點集對稱分布在45°等速線兩側,B組的阻滯前、后點集呈不對稱分布在45°等速線兩側,這與長R-R間期(心室漏搏)前后的R-R間期比值有關,前者等于1,后者典型2度Ⅰ型AVB小于1,不典型時大于1[13],與景永明等[14]研究結果一致。第四,是否合并正常下傳的PACs。nPACs的患者中,大部分伴發正常下傳的PACs,而2度房室或竇房傳導阻滯中不常有該現象。不過,有的病例更復雜,如nPACs也會發生在AVB的患者中,或合并復雜心律失常,這時僅通過二維散點圖很難鑒別,需要借助于三維散點圖才有可能做出鑒別診斷[15]。

圖2 2度Ⅰ型AVB散點圖界面及實時心電圖片Figure 2 Interface and real-time ECG fragments of type Ⅰ second degree AVB scatter map
總之,散點圖法對心律失常的檢出率比模板法有很大優勢,特別是對PACs及nPACs的臨床診斷價值更大,并且能提高與2度Ⅰ型AVB的鑒別能力,可以發現引發心房撲動、心房顫動的始動因素,為臨床選擇治療方案和觀察療效提供新的工具和手段。心電散點圖是骨架,逆向技術是精髓,傳統模板編輯也必不可少,兩者相互補充和驗證。心電散點圖這門新的技術還需更多醫務人員不斷學習和研究,來更好地為臨床和患者服務。
作者貢獻:武求花進行研究設計與實施、資料收集整理,撰寫論文并對文章負責;武洪林進行資料的收集整理、統計分析,以及英文部分的修訂;龔春負責文章的質量控制及審校。
本文無利益沖突。

