成人合并橈骨頭骨折的后孟氏骨折脫位的手術治療及其預后
游燕良,任玉琦,黃嘉樂,王曉添
(1.廣州中醫藥大學附屬東莞中醫院,廣東 東莞 523000;2.東莞市中醫院骨科,廣東 東莞 523000)
孟氏骨折起初被描述為尺骨近1/3骨折合并上橈尺關節或橈骨頭脫位[1],后來由這一定義演變并發展為廣義的孟氏損傷,包括各種復雜類型的近端尺骨骨折合并肱橈關節骨折脫位[2]。近年來的流行病學發現,成人孟氏損傷約占前臂骨折的2%~7%,占肘關節骨折脫位的0.7%[3],在所有成人孟氏骨折中BadoⅡ型最為常見,因橈骨頭后脫位而被稱為后孟氏骨折,占約80%[4]。Jupiter等[5]進一步闡述BadoⅡ型孟氏損傷,基于尺骨骨折部位和粉碎情況將其分為四個亞型(見圖1)。有研究表明,Bado分型對于孟氏骨折預后無指導意義,合并橈骨頭骨折的孟氏骨折治療上預后往往令人不滿意,術后功能差,肘關節僵硬、異位骨化等并發癥常見,是治療上最具挑戰的孟氏損傷[6-7]。本研究旨在通過觀察成人合并橈骨頭骨折后孟氏損傷術后功能結果,總結該類損傷的骨折形態學特征、損傷機制,探討其手術策略和臨床預后。

a ⅡA型為涉及尺骨鷹嘴遠端和冠突的骨折 b ⅡB型為涉及尺骨骨干與干骺端交界處的骨折,位于冠突的遠部 c ⅡC型為涉及尺骨近端骨干的骨折 d ⅡD型為涉及尺骨鷹嘴、冠突及其骨干的粉碎性骨折圖1 Jupiter分型示意[8]
1 資料與方法
1.1 診斷標準 a)有明確的外傷史,如高處墜落、騎車摔傷等;b)X線片或CT提示尺骨近端骨折(包括尺骨鷹嘴骨折)合并有橈骨小頭脫位。
1.2 納入標準 a)符合上述診斷標準;b)屬于BadoⅡ型孟氏骨折,且合并有橈骨頭骨折,伴有或不伴有肘關節脫位、尺骨冠突骨折;c)小于60歲的成人患者;d)隨訪時間6個月以上,且影像資料齊全。
1.3 排除標準 a)Bado Ⅰ型、Bado Ⅲ型、Bado Ⅳ型骨折;b)年齡小于18歲或大于等于60歲的患者;c)隨訪時間不足6個月或影像資料不齊全的患者;d)合并失血性休克、嚴重心肺疾患或消耗性疾病的患者;e)開放性骨折、病理性骨折、骨折畸形愈合的患者;f)治療及康復過程中不能配合的,包括患有精神心理疾病的患者。
基于上述診斷標準、納入標準、排除標準,回顧性分析了2013年3月至2019年2月在東莞市中醫院骨科行手術治療的18例合并橈骨頭骨折的后孟氏骨折脫位患者,男14例,女4例;左肘11例,右肘7例;年齡18~59歲,平均(37.6±10.6)歲;高處墜落傷11例,平地跌倒4例,騎車摔傷2例,踢球損傷1例。依據Bado-Jupiter分型,ⅡA型12例,ⅡC型4例,ⅡD型2例。15例肱尺關節不穩定,3例肱尺關節穩定。橈骨頭骨折按照Mason分型,Ⅲ型11例,Ⅱ型5例,Ⅰ型2例。術前予手法復位并石膏固定,待水腫消退后行手術治療。
1.4 手術方法 患肢臂叢麻醉起效后,常規消毒鋪無菌手術巾,暴露手術區域,沿肘關節后正中切口顯露尺骨近端骨折,可視骨折部位,向遠端延長切口;若合并有冠突的骨折,應視骨折固定是否穩固,必要時采取肘內側切口或前方“S”型切口直視下復位固定前方不穩定的骨塊;處理橈骨頭骨折,常規采取kocher入路顯露。
1.4.1 骨性結構的解剖重建 納入研究的18例患者分別有9例采用鷹嘴解剖型鎖定鋼板,6例采用鷹嘴解剖型鎖定鋼板聯合克氏針鋼絲8字張力帶,3例采用直行鎖定鋼板固定尺骨近端骨折。3例Mason Ⅲ型橈骨頭骨折行橈骨小頭置換術,8例Mason Ⅲ型和5例Mason Ⅱ型橈骨頭骨折行鋼板螺釘或空心釘內固定,2例Mason Ⅰ型橈骨頭骨折未內固定治療。
1.4.2 術后處理 術后采用石膏維持前臂中立位、屈肘90°固定2~3周。術后3d常規抗感染、消炎止痛等治療。早期功能鍛煉于術后2d開始,包括掌指關節、腕、肩部屈伸功能訓練,外固定拆除后則開始患肘主動屈伸旋轉功能訓練。
1.5 觀察指標 術后隨訪內容包括肘關節活動度、Mayo肘功能評分(Mayo elbow performance score,MEPS)、術后并發癥情況。MEPS包括關節的疼痛程度45分、活動度20分、穩定性10分、功能25分四個方面,優90~100分,良75~89分,中60~74分。
1.6 統計學方法 采用統計軟件Stata 14.0進行數據統計分析。依據Jupiter分型將患者分為ⅡA或ⅡD型組、ⅡC型組;根據Mason分型將患者分為Ⅰ型或Ⅱ型組、Ⅲ型組;按照冠突骨折regan-moerry分型,將患者分為Ⅲ型或Ⅱ型組、Ⅰ型或無冠突骨折組;依照橈骨頭骨折治療方法的不同,將合并有MasonⅢ型橈骨頭骨折的患者分為橈骨頭置換組和內固定組。應用兩獨立樣本t檢驗比較兩組間肘關節功能結果、屈伸旋轉活動度是否和Jupiter分型、Mason橈骨頭骨折分型、Regan-moerry冠突骨折分型、Mason Ⅲ型橈骨頭骨折治療方法相關。
2 結 果
本組18例患者傷后平均(13.3±5.9)d手術;手術時間(323.9±102.0)min;止血帶時間平均(155.3±48.4)min;術中出血量平均(200.0±98.5)mL。16例患者(88.9%)獲得隨訪,隨訪時間8~27個月,平均(15.3±5.9)個月。肘關節屈伸為50°~145°,平均(103.8±23.1)°;旋轉為60°~155°,平均(99.1±23.3)°。MEPS得分50~100分,平均(83.4±13.5)分,優8例,良5例,中2例,差1例,優良率為81.3%。16例患者有2例出現重度的肘關節僵硬、創傷后關節炎,1例術后1年骨近端骨不連,鋼板發生斷裂,返院行骨折植骨+鋼板螺釘內固定術,再次手術后14個月拆除鋼板,骨折愈合良好;1例術后22個月返院拆除鋼板,尺骨干骺端骨不連,骨折兩端鈣化嚴重,伴有嚴重的異位骨化。
統計學分析提示不同Jupiter亞型的兩組以及合并不同Mason分型橈骨頭骨折的兩組,術后肘關節功能結果、屈伸活動度、旋轉活動度三方面比較差異均無統計學意義(P>0.05)。依據Regan-morrey分型,不同冠突骨折分型的兩組術后肘關節功能結果、屈伸活動度比較差異有統計學意義(P<0.05),旋轉活動度比較差異無統計學意義(P>0.05)。對于合并有Mason Ⅲ型橈骨頭骨折的患者,兩種不同治療方法(橈骨頭置換和內固定)。
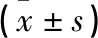
表1 應用兩獨立樣本t檢驗比較的結果
術后肘關節功能結果、屈伸活動度比較差異無統計學意義(P>0.05),旋轉活動度比較差異有統計學意義(P<0.05)。具體數值見表1。
典型病例為一31歲男性患者,高處墜落損傷,入院時診斷:a)左尺骨鷹嘴骨折;b)左尺骨冠狀突骨折;c)左橈骨小頭骨折。入院后完善相關檢查,于傷后第9天行手術,經肘關節后正中入路采用尺骨鷹嘴解剖型鎖定鋼板+克氏針鋼絲“8”字張力帶固定尺骨鷹嘴、冠狀突骨折;經肘關節外側kocher入路采用微型鋼板、空心釘固定橈骨小頭;采用肘前“S”形切口顯露冠突尖骨折,直視下復位,采用2枚空心釘固定。患者術后1年半復查肘關節X線片示骨折愈合,肘關節屈伸旋轉功能活動良好(見圖2~4)。

圖2 術前CT示左鷹嘴、冠突、橈骨頭粉碎性骨折,為JupiterⅡA型損傷

圖3 術后18個月復查DR示骨折愈合

圖4 術后18個月復查,患者肘關節屈伸旋轉活動良好
3 討 論
本組18例患者,Jupiter ⅡA型骨折占66.6%,ⅡC型22.2%,ⅡD型占11.1%。Mason Ⅲ型橈骨頭骨折占61.1%,Mason Ⅱ型橈骨頭骨折占27.8%。所有患者中16.7%伴有肘關節后脫位,77.8%涉及鷹嘴基底部的骨折,83.3%有肱尺關節不穩定,肱尺關節不穩定均合并有Regan-morrey Ⅲ型或Ⅱ型冠突骨折,其中Ⅲ型冠突骨折占72.2%。因此成人合并橈骨頭骨折的后孟氏骨折脫位通常有以下幾個特點:a)Jupiter ⅡA型骨折較常見,ⅡB型及ⅡD型骨折罕見;b)橈骨頭常為粉碎性骨折;c)尺骨骨折形態一般為涉及鷹嘴基底部的Regan-morrey Ⅲ型冠突骨折,骨折塊大且粉碎,半月形切跡被破壞,導致肱尺關節不穩定;d)肘關節的后脫位較少見,較少伴有側副韌帶的撕脫損傷。上述這四個特點決定了治療合并橈骨頭骨折的后孟氏損傷以重建不穩的骨性結構為主。
3.1 合并橈骨頭骨折的后孟氏骨折脫位的損傷機制 后孟氏骨折脫位的損傷機制可見于后外側旋轉損傷和后內側旋轉損傷,兩者均為摔倒時手臂伸展,而后外側旋轉損傷為著地時肘部略彎曲,前臂處于旋后位,軸向、外翻和旋后的力量同時作用于肘關節;而后內側旋轉損傷為著地時略屈肘,前臂處于旋前位,軸向、旋前及外翻的力量作用于肘關節[9],若韌帶強度大于骨時才可能發生此類損傷,而肱骨小頭撞擊橈骨小頭,則發生橈骨小頭骨折。
3.2 合并橈骨頭骨折的后孟氏骨折脫位的手術治療 手術治療的首要目的是恢復尺骨長度和橈骨頭的幾何形態,若損傷累及到關節對合,還需達到關節同心圓復位和肘關節充分穩定的治療目的,以便早期進行功能鍛煉,次要目的是避免產生影響關節功能的并發癥。本組統計學分析提示患者術后肘關節功能結果及屈伸活動度與Regan-morrey冠突分型相關,Ⅲ型和Ⅱ型組較I型和無冠突骨折組預后差,冠突骨折固定是否充分直接影響著患者術后功能的恢復。因此重建尺骨骨折的關鍵是確保要認識到和處理好所有與冠突相關的損傷。
對于重建尺骨時,若骨折未累及肱尺關節面時,如Jupiter ⅡC型孟氏損傷,鋼板選擇上有直行鋼板和尺骨鷹嘴解剖型鎖定鋼板。一塊直的鋼板常因很難匹配尺骨近端的尺骨弓使得骨折復位不良,并且尺骨的粉碎性骨折使得解剖復位變得更加困難。而尺骨鷹嘴解剖型鎖定鋼板因為螺釘與鋼板成角度設計,使螺釘盡可能穿越更多的骨塊固定,鋼板和螺釘之間的鎖定機制,增加了骨塊、螺釘和鋼板之間的整體把持力[9],因此有助于達到更加穩定的固定。本組有1例Jupiter ⅡC型孟氏損傷,采用直行鋼板固定尺骨,因固定不充分,影響術后骨愈合。
若骨折累及肱尺關節,如Jupiter ⅡA型或ⅡD型骨折,通常鷹嘴基底及冠突粉碎嚴重,治療上要求采用尺骨鷹嘴解剖型鎖定鋼板,并將鋼板置于尺骨的皮下骨脊,以達到適應這塊區域的復雜情況,必要時聯合克氏針鋼絲張力帶固定。
處理橈骨頭骨折決定于能否恢復橈骨頭的幾何形態,以及復位后骨質的情況是否允許復位獲得維持,如果骨折不能有效復位及固定,那就行金屬假體置換。對于Mason Ⅰ型橈骨頭骨折,常不需手術治療,而Mason Ⅱ、Ⅲ型橈骨頭骨折則需行內固定手術治療[10]。一些回顧性研究表明,Mason Ⅲ型骨折,特別是合并肘關節脫位者,橈骨頭切除組的并發癥及功能恢復情況,均較切開復位內固定組差,橈骨小頭置換組的功能恢復優于切開復位內固定組[11-12]。但本研究認為成人合并Mason Ⅲ型橈骨頭骨折的后孟氏損傷,橈骨頭行內固定或置換對于術后肘關節功能結果的差異無影響。
3.3 并發癥及其預防 合并橈骨頭骨折的后孟氏損傷術后常出現肘關節僵硬、異位骨化,骨不連等,是由其本身作為一種嚴重的創傷以及肘關節的解剖形態和生物力學機制所決定的,往往可以通過早期的功能鍛煉得到預防和改善。而橈尺骨融合作為異位骨化的一種,限制了肘關節旋轉功能,常見于Mason Ⅲ型橈骨頭骨折伴有同一水平面的尺骨粉碎性骨折的患者,本組9例合并有Mason Ⅲ型橈骨頭骨折患者分為置換組和內固定,兩組的術后肘關節旋轉功能差異有統計學意義,因此認為橈骨頭置換可以預防術后尺橈骨融合。
骨不連作為一種嚴重的并發癥,已經得到公認。對于合并橈骨頭骨折的后孟氏損傷,術后造成骨不連主要原因是內固定的不充分導致骨接觸不良,形成骨缺損,而粉碎性骨折給充分的內固定增加了困難,半管型鋼板和重建鋼板難以達到結構的足夠強度,因此治療上要求加壓鎖定鋼板固定。本組2例術后骨不連患者均由術中尺骨骨折固定不充分造成。
合并橈骨頭骨折的后孟氏骨折脫位屬于一種罕見的損傷,我們還需要積累更多的病例,并進行更長時間的隨訪。治療的原則是恢復尺骨長度和橈骨頭的幾何形態,若橈骨頭骨折不能有效復位及固定,就行橈骨頭置換,確保關節解剖復位。尺骨骨折固定的關鍵是處理好所有與冠突相關的損傷。橈骨頭置換可以預防術后尺橈骨融合,而防止術后骨不連最有效的方法是術中堅強而充分的內固定。

