腹直肌前鞘懸吊術治療盆腔器官脫垂的臨床效果
高金瑜, 張玉梅, 彭 星
(南京醫科大學附屬淮安第一醫院 婦科, 江蘇 淮安, 223300)
目前,國際上多采用Bump提出的盆腔器官脫垂定量分度法(POP-Q)來判斷盆腔器官脫垂(POP)患者子宮及陰道前后壁脫垂的程度, Ⅰ、Ⅱ度患者可采用盆底肌肉鍛煉方法和物理方法治療, Ⅲ、Ⅳ度患者則需采用手術治療。美國的POP發病率高達11%[1], 在未來40年里需要手術的患者可能多達50%[2], 而中國的POP發病率為30%[3]。本院近年來開展的經腹腹直肌前鞘懸吊術可利用人體自身的組織治療盆腔器官脫垂,避免了網片腐蝕、暴露及感染等并發癥的發生,且降低了治療費用,特別適合盆腔缺陷或合并前后盆腔臟器輕度缺陷者,現報告如下。
1 資料與方法
1.1 一般資料
選取本院2012年1月—2017年1月收治的Ⅲ度或Ⅳ度30例POP患者作為研究對象。所有患者簽署知情同意書,均為經產婦且無生育要求,其中10例合并子宮肌瘤、2例合并卵巢囊腫、5例合并宮頸上皮內瘤變Ⅱ級、3例合并子宮內膜輕度不典型增生者,排除宮頸癌及卵巢惡性腫瘤患者,常規行宮頸薄層液基細胞學檢查(TCT)及人乳頭瘤病毒(HPV)檢查,患者伴隨排尿、排便、性功能障礙中的至少1種癥狀。常規術前檢查顯示,本組患者無手術及麻醉禁忌證。本組患者年齡48~68歲,平均(56.90±7.55)歲; 孕次1~5次,平均(3.88±1.30)次;產次1~4次,平均(2.48±0.96)次;病程5~16年,平均(7.39±3.40)年; POP-Q分度為Ⅲ度20例, Ⅳ度10例。
1.2 方法
1.2.1 麻醉方法: 患者采用腰硬聯合麻醉,麻醉前給予抗生素預防感染,術后給予抗生素48 h。
1.2.2 手術操作: 麻醉成功后,患者取膀胱截石位,常規消毒手術野皮膚,鋪無菌巾及無菌單,取恥骨聯合上三橫指,橫弧形切開皮膚及皮下脂肪,注意手術操作時勿損傷腹直肌前鞘,取腹直肌前鞘2.5 cm寬,橫行至腹外斜肌邊緣,中間剪開,留取備用。常規分開腹直肌,打開腹膜,切除子宮及雙側附件(絕經者),若未絕經則切除全子宮及雙側輸卵管,下推膀胱于宮頸下2.5 cm, 常規縫合陰道殘端,將膀胱筋膜縫合在陰道前壁上,將一側游離的腹直肌前鞘通過圓韌帶達骨盆側壁處表面腹膜送入腹腔,用10號絲線將腹直肌前鞘斷段與同側陰道殘端縫合在一起,同法處理另一側。然后進行陰道檢查并行POP-Q評估,以確定脫垂糾正情況。檢查無出血,常規關膀胱反折腹膜,關腹。
1.2.3 術后處理方法: 術后應用抗生素治療48 h, 保留導尿管3 d, 避免咳嗽、便秘等而增加腹壓,避免高強度活動3個月, 3個月后可恢復性生活。術后未發現輸尿管及膀胱損傷,有1例患者術后24 h體溫最高達38.8°, 血常規示白細胞計數略高,繼續應用抗生素,物理降溫后,體溫逐漸正常。
1.3 觀察指標
對患者進行1年隨訪并記錄術前及術后的POP-Q結果,分為5度: 0度,無盆腔器官脫垂; Ⅰ度,盆腔器官脫垂的最低點位于處女膜上>1 cm處; Ⅱ度,盆腔器官脫垂的最低點位于處女膜平面上<1 cm; Ⅲ度,盆腔器官脫垂最遠部分位于處女膜下>1 cm, 但小于陰道長度; Ⅳ度,下生殖道完全外翻,盆腔器官脫垂的最低點至少與陰道長度相等[4]。客觀療效標準: 末次隨訪POP-Q分度為Ⅰ度或無穹窿脫垂為有效; 術后6周內POP-Q≥Ⅱ度的癥狀性脫垂為復發。比較術前與術后6、12個月時的陰道前壁中線距處女膜3 cm處(Aa點)、陰道頂端或前穹窿到Aa點之間陰道前壁上段中的最遠點(Ba點)、宮頸或子宮切除后陰道頂端所處的最遠端(C點)、有宮頸時的后穹窿的位置(D點)、陰道后壁中線距處女膜3 cm處(Ap點)、陰道頂端或后穹窿到Ap點之間陰道后壁上段中的最遠點(Bp點)至處女膜的距離。
1.4 統計學分析
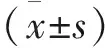
2 結 果
本組30例患者中,術后6個月時, 28例患者為Ⅰ度, 2例患者為Ⅱ度;術后12個月, 2例患者失訪, 24例患者達Ⅰ度, 4例患者達Ⅱ度。患者術后POP-Q分度較術前顯著改善,術后12個月的治療有效率為85.71%。見表1。患者術后6、12個月時的Aa點、Ba點、C點、D點、Ap點、Bp點至處女膜的距離與術前比較,差異均有統計學意義(P<0.05),見表2。
3 討 論
POP患者的主要癥狀為陰道口組織物脫出,可伴有排尿、排便和性功能障礙,不同程度影響著患者的生活質量。POP與多產、難產、產后恢復欠佳、慢性咳嗽、便秘、長期腹壓增加以及雌激素水平有關,多發生于經產婦及絕經后婦女,但也有年輕女性發生POP, 甚至未生育者也有約2%會發生POP[5], 與先天性盆底組織發育缺陷有關,但是否與基因型的變化、核苷酸的多態性及染色體改變有關尚無定論[6]。POP顯著降低了患者的生活質量,隨著廣大女性對高生活質量的追求,越來越多的POP女性尋求治療,嚴重POP患者必須采用手術治療,但傳統的陰式子宮切除、陰道前后壁修補術復發率較高[7], 因而需改進手術方式。
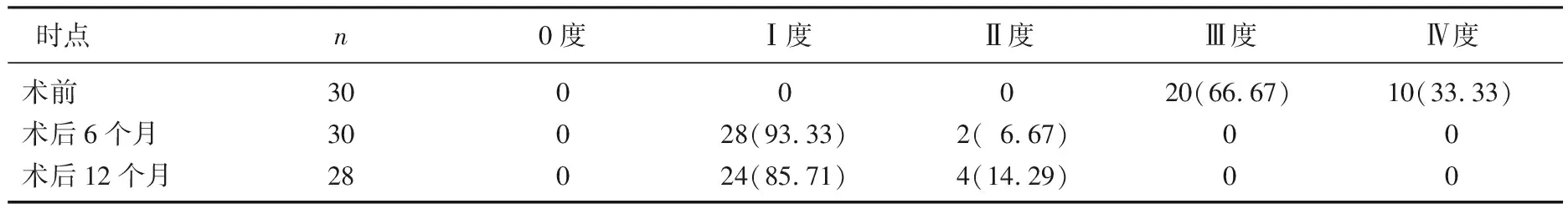
表1 30例患者術前及術后POP-Q分度結果比較[n(%)]
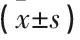
表2 手術前后盆腔器官脫垂定量分度測量結果比較 cm
Aa點: 陰道前壁中線距處女膜3 cm處;
Ba點: 陰道頂端或前穹窿到Aa點之間陰道前壁上段中的最遠點;
C點: 宮頸或子宮切除后陰道頂端所處的最遠端;
D點: 有宮頸時的后穹窿的位置; Ap點: 陰道后壁中線距處女膜3 cm處;
Bp點: 陰道頂端或后穹窿到Ap點之間陰道后壁上段中的最遠點。
與術前比較,*P<0.05。
目前, POP手術治療方式較多,大多是使用腹腔鏡操作和利用網片修補,價格昂貴,且技術操作難度較大,醫師需經專科培訓后方能開展手術。使用網片的有效性較好,但網片有較多副作用,如腐蝕、膀胱損傷以及出現尿失禁、感染等[8-9]。經陰道置入網片,相較腹腔鏡手術有經濟優勢,但陰道是有菌環境,容易感染,且視野小,損傷血管易形成血腫,不利于維持陰道形態[10]。雖然組織工程學的發展為新網片的探索提供了思路,但還需進行長期的動物試驗來探索其可行性[11]。經腹腹直肌前鞘懸吊術利用人體自身的組織來彌補了盆底組織的缺陷,避免了網片侵蝕和排異反應,大大減少了治療費用,患者容易接受,且經腹手術與傳統的子宮切除手術難度相似,易于操作,術后復發率低,并發癥與經腹全子宮切除相似,并不增大損傷輸尿管及膀胱的風險。本組30例患者中,術后6個月時28例達到Ⅰ度,2例達到Ⅱ度,術后12個月(2例失訪)時24例為Ⅰ度, 4例為Ⅱ度,無自覺癥狀,無需特殊處理。本研究觀察例數較少,患者癥狀以子宮脫垂為主,伴或不伴有膀胱或直腸的脫垂,遠期效果是否可靠還有待于長期隨訪觀察。研究[12]認為,子宮切除本身是導致POP的原因之一,建議盡可能保留子宮的情況下修補盆底缺陷,但長期隨訪顯示,有部分患者盆底重建后出現穹窿膨出、子宮脫垂及宮頸延長等病癥,需再次行手術治療,患者不易接受。也有學者[13]認為,子宮保留與否對于患者術后復發及生活質量的差異無統計學意義。回顧本科因不同原因行子宮切除的患者資料,最終出現POP者為少數,加上此前患者并未用費用較高的網片治療且子宮已切除,即使復發,患者心理上也能接受,尤其是合并子宮肌瘤、卵巢良性腫瘤、宮頸上皮內瘤變及子宮內膜不典型增生等需同時切除子宮者。

