單孔胸腔鏡肺癌根治術對血清炎癥因子及免疫功能的影響研究
尹 彥,韓 濤,李宏芹,彭小樂,賈亞松
(首都醫科大學附屬北京友誼醫院平谷醫院,北京,101200)
肺癌是我國致死率最高的惡性腫瘤之一,發病率與死亡率均有增高趨勢。手術切除病灶是非小細胞肺癌最有效的治療方式,主要包括開胸手術與胸腔鏡手術[1]。隨著微創外科技術的發展,2004年Rocco等首次采用單孔胸腔鏡手術行肺楔形切除術并獲得成功,此后,單孔開胸手術逐漸在臨床推廣應用,相較傳統胸腔鏡手術的3孔或4孔操作,單孔胸腔鏡僅保留一個操作孔,可減少對胸壁神經、周圍組織的損傷,在降低患者免疫抑制與炎性反應方面可能具有積極意義[2],但國內相關文獻較少。因此,本研究擬采用對照研究的方式,探討單孔胸腔鏡肺癌根治術的療效及對血清炎癥因子、免疫功能的影響。
1 資料與方法
1.1 臨床資料 選擇2017年1月至2019年1月我科室收治的80例行肺癌根治術(肺葉切除術+系統性縱隔淋巴結清掃)的肺癌患者,其中男42例,女38例;31~77歲,平均(54.6±15.2)歲。病灶位于左肺上葉20例、下葉17例,右肺上葉23例、中葉16例、下葉4例。納入標準:(1)均簽署本研究知情同意書;(2)術前TNM分期為Ⅰ、Ⅱ期;(3)均為非小細胞肺癌;(4)病灶<5 cm;(5)心肺功能正常。排除標準:(1)有肺部手術史或嚴重外傷史;(2)合并心、肝等重要臟器功能障礙;(3)影像學檢查確定有腫瘤遠處轉移;(4)術前進行增強CT掃描,排除中央型肺癌侵犯肺門、主支氣管者。采用隨機數表法分為兩組,每組40例,觀察組行單孔胸腔鏡肺癌根治術,對照組行傳統三孔法胸腔鏡手術,兩組患者年齡、性別構成比、病灶位置、TNM分期等一般資料差異均無統計學意義(P>0.05)。見表1。
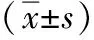

組別年齡(歲)性別[n(%)]男女病灶位置[n(%)]上葉中葉下葉TNM分期[n(%)]Ⅰ期Ⅱ期觀察組51.9±13.822(55.00)18(45.00)21(52.50)8(20.00)11(27.50)14(35.00)26(65.00)對照組53.6±15.420(50.00)20(50.00)22(55.00)8(20.00)10(25.00)17(42.50)23(57.50)t/χ2值-0.5340.2010.0710.474P值0.5950.6540.9650.491
1.2 手術方法 兩組均按中國原發性肺癌診療指南標準(2015)行肺葉切除術+系統淋巴結清掃術。患者取健側90°臥位,采用雙腔氣管插管靜吸復合麻醉,術中單肺通氣。觀察組:對于肺上葉、肺中葉患者,取腋前線至腋中線第4肋間做切口,肺下葉患者,取腋前線至腋中線第5肋間做切口,切口長3~4 cm。逐層切開皮膚,切斷肋間肌中部后進入胸腔,切口處放置切口保護套,胸腔鏡下行肺葉切除術+淋巴結清掃術。肺裂發育好的患者采用傳統肺葉切除術,即按肺裂-肺動脈-肺靜脈-支氣管的順序,見圖1~圖3;肺裂發育不全的患者采用單向式肺葉切除術,即肺靜脈-支氣管-肺動脈-肺裂的順序,最后充分清洗胸腔,手術結束后留置胸腔引流管,并逐層縫合切口。對照組于腋中線第7肋間取1.5 cm切口,置入胸腔鏡探查,于腋前線第4或第5肋間做3~4 cm切口作為主操作孔,腋后線第7肋間做1.5~2 cm切口作為副操作孔,在胸腔鏡監視下置入超聲刀、電鉤等器械行肺葉切除+淋巴結清掃術,見圖4、圖5,最后充分清洗胸腔,手術結束后留置胸腔引流管,逐層縫合切口。

圖1 游離中葉動脈 圖2 游離中葉靜脈

圖3 游離中葉支氣管 圖4 單孔法清掃7組淋巴結

圖5 三孔法清掃第7組淋巴結
1.3 觀察指標 (1)記錄兩組手術時間、術中出血量、術后胸管留置時間、視覺模擬評分(visual analogue scale/score,VAS)、術后切口感染率及肺炎發生率。采用VAS評分法對患者術后疼痛程度進行評價,取長約10 cm的游動標尺,標有刻度0~10,0分表示無痛,10分代表劇烈疼痛,患者通過移動標尺評價疼痛程度。(2)血清炎癥因子指標:術后第1天清晨空腹采集患者外周靜脈血,室溫靜置10 min后以3 000轉/min速度離心15 min,取上層血清于-40℃環境保存待用,采用酶聯免疫吸附法測定血清C反應蛋白(C-reactive protein,CRP)、去甲腎上腺素(norepinephrine,NE)、腫瘤壞死因子-α(tumor necrosis factor-α,TNF-α)、皮質醇(cortisol,Cor)、白細胞介素-1(interleukin-1,IL-1)、血管緊張素Ⅱ(angiotensin Ⅱ,Ang Ⅱ)。采用電化學發光法測定血清降鈣素原(procalcitonin,PCT)水平。(3)免疫功能指標:術后第1天采用流式細胞儀測定外周血T淋巴細胞抗體CD3+、CD4+、CD4+/CD8+、免疫球蛋白(immunoglobulin,Ig)G、IgM與IgA水平。
2 結 果
2.1 兩組手術相關指標的比較 觀察組手術時間長于對照組,術后胸管留置時間、VAS評分、術后肺炎發生率均低于對照組,差異有統計學意義(P<0.05),兩組術中失血量、術后切口感染率差異無統計學意義(P>0.05),見表2。
2.2 兩組血清炎癥因子指標的比較 術前兩組各項血清炎癥因子指標差異均無統計學意義(P>0.05);術后第7天,觀察組CRP、NE、TNF-、PCT、IL-1均低于對照組,差異有統計學意義(P<0.05);兩組Cor、AngⅡ差異無統計學意義(P>0.05),見表3。
2.3 兩組免疫功能指標的比較 術前兩組各項免疫功能指標差異均無統計學意義(P>0.05);術后第7天,觀察組CD3+、CD4+、CD4+/CD8+、IgG均高于對照組,差異有統計學意義(P<0.05);兩組IgM、IgA指標差異無統計學意義(P>0.05),見表4。
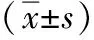

組別手術時間(min)術中失血量(mL)術后胸管留置時間(d)VAS評分術后切口感染率[n(%)]術后肺炎發生率[n(%)]觀察組195.2±40.682.7±54.24.2±1.53.5±0.8 1(2.50)3(7.50)對照組150.5±30.777.3±60.25.3±1.84.6±1.12(5.00)11(27.50)t/χ2值4.6041.0542.8052.3430.3465.541P值<0.0010.1290.0220.0160.5560.019
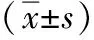

組別CRP(mg/L)NE(ng/L)TNF(ng/L)PCT(ng/mL)IL-1(ng/L)Cor(ng/mL)AngⅡ(ng/L)觀察組7.3±3.8270.2±40.546.8±15.20.04±0.016.7±2.1181.2±18.241.9±3.8對照組11.2±4.6313.8±51.479.6±22.30.11±0.0312.7±3.6190.5±20.443.0±3.3t值5.1563.1737.8232.9103.9861.9521.429P值<0.001<0.001<0.0010.002<0.0010.0550.074
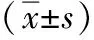

組別CD3+(%)CD4+(%)CD4+/CD8+(%)IgG(g/L)IgM(g/L)IgA(g/L)觀察組65.3±7.834.1±6.41.45±0.312.9±2.71.1±0.21.2±0.4對照組58.3±4.929.0±5.31.30±0.210.6±2.31.0±0.31.1±0.2t值4.8554.9282.6312.9161.0250.876P值<0.001<0.0010.0270.0120.0810.258
3 討 論
多孔胸腔鏡手術相較開胸手術具有創傷小、康復快、并發癥少等優點,已廣泛應用于臨床[3]。但多孔胸腔鏡手術副操作孔位于腋后線,此處肌肉層次多,對肋間神經損傷較大,患者普遍反映術后疼痛明顯[4],在一定程度上影響了患者的生活質量。20世紀初,單孔胸腔鏡手術的成功施行,大大減少了手術創傷,并減少了對肋間神經、血管的損傷。因此,主流觀點認為,單孔胸腔鏡手術在減輕術后疼痛、改善短期生活質量方面效果顯著[5-6]。本研究中,觀察組術后第7天VAS評分[(3.5±0.8)分vs.(4.6±1.1)分]低于對照組。因單孔胸腔鏡手術未使用套管針,從而避免了硬質套管針對肋間神經、骨膜的卡壓,減輕了術后疼痛[7]。觀察組手術時間高于對照組,原因可能為單孔手術由于術中暴露限制,手術器械移動與操作角度受限,操作器械可能相互碰撞,較多孔手術難度更大,包括清掃淋巴結時。
術后感染是影響肺癌手術效果的重要因素之一,也是造成患者圍術期死亡最主要的原因[8],術后感染包括切口感染與肺部感染。文獻報道[9],肺癌根治術后切口感染發生率為2.5%~5%,肺炎發生率為2%~25%。肺癌術后感染的影響因素很多,呂建發[10]的研究顯示,術后VAS評分與肺癌術后感染發生率呈正相關。Sugi等[11]認為,膈神經疼痛是肺癌術后感染的危險因素之一。本研究結果顯示,觀察組術后肺炎發生率低于對照組,分析原因可能與單孔胸腔鏡VAS評分較低有關,疼痛程度的減輕使患者可更有效地咳嗽、咳痰,促進肺復張從而盡早排盡肺部分泌物,減少細菌吸入感染的可能[12],從而減少了肺部感染的發生。
肺癌根治術可引起機體炎癥應激反應、交感神經興奮、腎上腺皮質分泌增加,造成機體免疫功能降低,并出現各種傷害性反應,嚴重者甚至發展為急性呼吸窘迫綜合征。普遍研究觀點認為,胸腔鏡手術較開胸手術炎癥應激反應更輕,但單孔胸腔鏡手術能否進一步降低炎癥應激反應及對免疫功能的影響,成為胸部微創外科研究的焦點之一。CRP是機體受到微生物入侵或組織損傷等炎癥性刺激時肝細胞合成的急性時相蛋白,可反映機體創傷與感染程度。PCT是由細菌脂多糖產生,其水平增高可提示機體發生感染,NE為應激激素,反映機體應激程度。IL-1與TNF-均為炎癥因子,因此上述血清炎癥因子水平均能在一定程度上反映機體的炎癥應激反應。部分研究發現,單孔胸腔鏡的術中出血量大于三孔胸腔鏡,差異有統計學意義(P<0.05),可能導致術中應激較強,從而增加感染率,但本研究顯示兩組術中出血量差異無統計學意義(P>0.05),可能與術者操作因素有關。且本研究結果顯示,術后第7天觀察組CRP、NE、TNF-、PCT、IL-1均低于對照組,提示盡管觀察組手術時間更長,但單孔法胸腔鏡手術的創傷更小、疼痛程度更低,對降低應激性刺激的作用可能更顯著。
從機體免疫功能指標來看,CD4+與CD8+均為CD3+的亞群,其間具有相互調節作用,當CD4+/CD8+水平較低時,提示機體免疫功能抑制,免疫應答能力較低。本研究結果顯示,術后第7天觀察組CD3+、CD4+、CD4+/CD8+、IgG均高于對照組,表明單孔胸腔鏡對機體免疫功能的影響較小,與Shen等[13]、Louie等[14]的研究相符。
綜上,單孔胸腔鏡肺癌根治術不僅能減少創傷,而且在減少術后感染、減輕術后炎癥應激反應、降低對免疫功能的影響方面均具有積極意義。

