經肛全直腸系膜切除術結構化培訓后學員學習效果的 評價分析
顧磊 劉曄 蔣春暉 俞旻皓 秦駿 徐慶
經肛全直腸系膜切除術(transanal total mesorectal excision,taTME)作為目前治療直腸癌,特別是低位直腸癌保肛治療的重要手段,正逐步為臨床工作者所接受。目前中國taTME 病例登記協作研究數 據 庫(Chinese taTME reGISTsry collaborative,CTRC)網絡系統共納入來自全國超過35 家中心的病例數據,另外也有未錄入的病例報道證實在國內 正在廣泛的推廣開展中[1]。該術試受限于開展單位的規模,病例適應證,手術設備器械,學習曲線等 種種原因,手術開展前的結構化培訓顯得尤為重要。
筆者團隊成員均參加了由中華醫學會外科學分會結直腸外科學組、中國taTME 臨床研究協作組、北京解剖學會等聯合主辦,首都醫科大學附屬北京友誼醫院、北京解剖學會臨床應用解剖科學技術培訓中心承辦的taTME 結構化培訓,并獲得由中華醫學會外科學分會結直腸外科學組及中國taTME臨床研究協作組認證的培訓證書。現就接受培訓后所開展的相關工作進行整理匯報。
資料與方法
一、病例資料
接受結構化培訓后,自2018 年4 月至2019 年3 月上海交通大學醫學院附屬仁濟醫院胃腸外科團隊共開展taTME 手術57 例,接受培訓學員5 人中4 人共完成手術20 例(通訊作者在國外接受結構化 培訓認證)。其中男性14 例,女性6 例,術前均常 規行直腸MRI,腫瘤標志物等檢查項目,詳見表1。
二、統計數據
每組病例均記錄經肛平臺擺放時間,荷包縫合情況,前列腺/陰道后壁辨認情況,經肛部分操作時間,經肛部分操作問題,吻合方式,吻合口質量,術后并發癥等指標。客觀指標使用具體數值表示,主觀指標從1 至5 表示不滿意至非常滿意,將前、后10 例病例的相關數據進行對比。
三、統計學分析
采用SPSS 21.0 統計軟件包進行分析,結果以均數±標準差()表示,統計學分析采用χ2檢驗、團體或配對 Student t 檢驗,秩和檢驗等。P <0.05 表示差異有統計學意義。
結 果
一、手術情況
該20 例taTME 手術中,總手術時間(169.0± 34.17)min,會陰部手術時間(87.50±18.88)min, 腹部手術時間(98.50±28.59)min,其中有15 臺手 術是腹部和會陰部由兩組手術醫生同時進行操作。
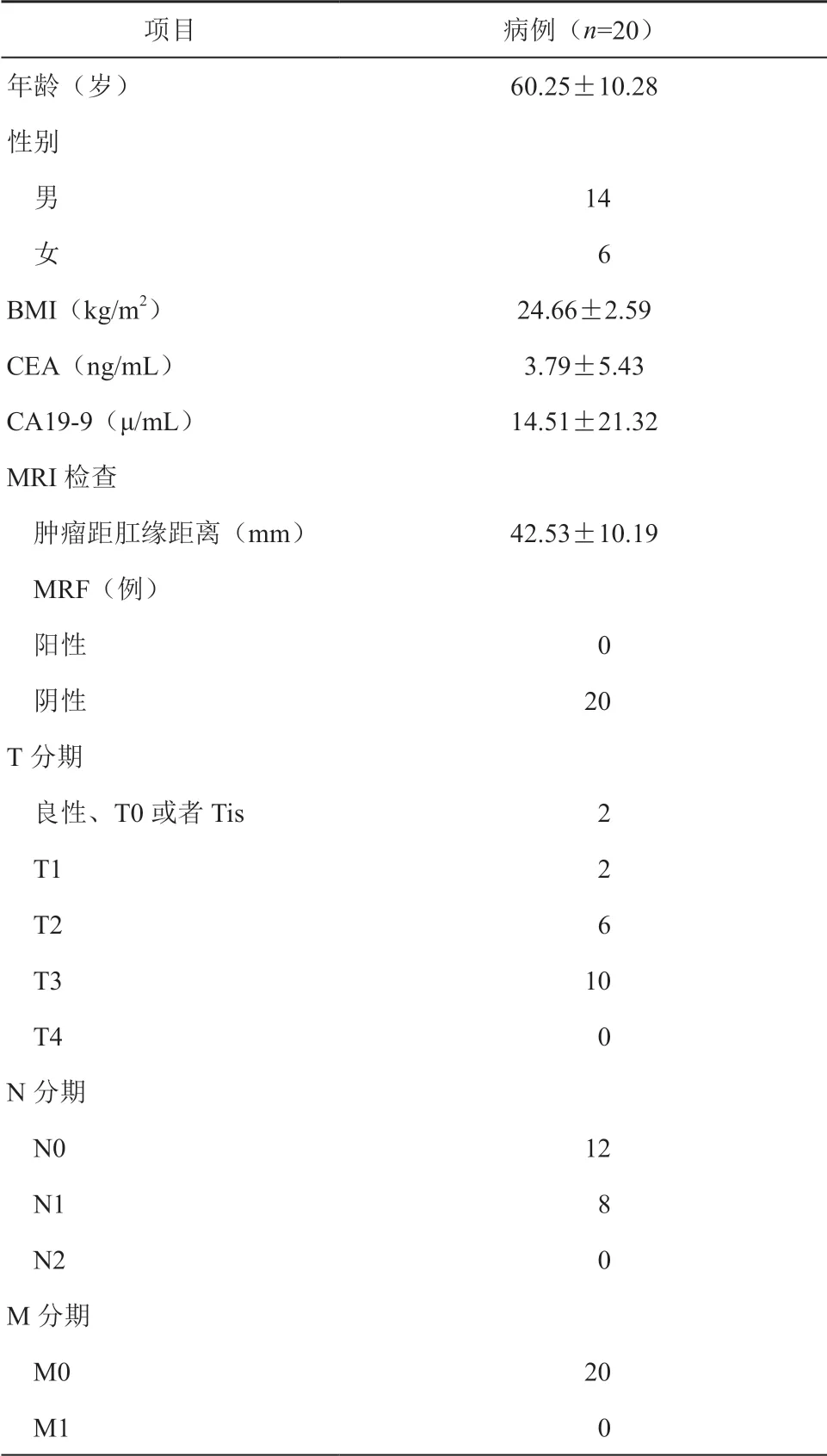
表1 患者病例資料
按照《直腸癌經肛全直腸系膜切除專家共識及手術操作指南》[2],上海交通大學醫學院附屬仁濟醫院胃腸外科選取的腫瘤患者均為低位或超低位直腸癌患者,術中吻合口距齒線距離很近,有16 例 (80%)患者吻合口距肛緣距離在2 cm 以內,術中有12 例(60%)患者行末端回腸造口。術后吻合口漏有3 例(15%),其中A 級漏1 例,另外2 例 為B 級。見表2。
二、學習對比
上海交通大學醫學院附屬仁濟醫院胃腸外科 5 名醫生在20 例taTME 手術后,我們將20 例患者分為前10 例(A 組)和后10 例(B 組)進行分組比較。在基本情況上,包括:年齡、性別、麻醉分級、BMI 等上差異無統計學意義。手術情況對比,在手術出血量、是否行預防性造口、吻合口漏的發生上差異無統計學意義;在手術時間上,總手術時間兩組差異無統計學意義,但是在會陰部手術時間和經肛平臺擺放時間上B 組患者時間明顯少于A組(t=2.557,P=0.05;t=4.575,P <0.01)。吻合方式上后期B 組手工吻合的患者要遠多于前期A組的患者(P <0.01)。見表3。

表2 手術情況
兩組患者術后分期比較,結果顯示T 分期上差異有統計學意義(Z=12.3,P=0.015),在N 分期和M 分期上差異無統計學意義,20 例患者中術前行新輔助化療的僅有1 例患者。見表4。
手術者對于兩組患者的術中前列腺或陰道后壁辨認情況、荷包縫合情況的評價指標差異無統計學意義,但在對吻合口質量的評價上差異有統計學意義(Z=8.667,P=0.034)。見表5。
討 論
結直腸癌作為威脅人類生命健康的重要病種,常年占據發病率及病死率的前三位。近年來在全球癌癥死亡率逐漸下降的趨勢下卻表現反常。根據美國癌癥協會的數據顯示,2007 年至2016 年間, 55 歲以下因腸癌死亡的人數反而增加了1%[3]。而這其中1/3 的患者罹患直腸癌,更是因為其特殊的位置而備受病患及醫生的重視。

表3 兩組術中情況比較
目前對于直腸癌的治療仍是以手術為主的綜合治療,通過實施直腸全系膜切除術(total mesorectal excision,TME)和新輔助化療放療,局部復發率和生存期有了顯著的改善。手術的目的除了確保根治性的切除,降低復發率和死亡率外,實現近乎正常的排便功能,保持泌尿生殖功能,促進術后的快速恢復正常活動,都是外科醫師追求的目標。近年來手術治療在外科技術及理念的不斷創新下持續發展。自1982 年Heald 教授提出TME 的概念后,已成為直腸癌手術的金標準[4]。雖然近期有關腹腔鏡手術在婦科領域的安全性受到質疑[5-6],但在直腸癌手術方面已有大量的臨床研究均證明其安全且有效[7-9]。根據腫瘤的位置,可選擇前切除術、低位前切除術或腹會陰聯合切除術等術式。但無論哪種術式,在面對腫瘤巨大、男性骨盆狹窄或肥胖等情況時,手術方案的選擇更具挑戰性。通過創新的微創裝置和通過自然腔道手術(natural orifice transluminal endoscopic surgery,NOTES)的理念,提出了一種可選的方法,即從遠端到近端直腸平面的“自下而上”技術,使得taTME 這一概念成為可能,并在2010 年由Sylla 等[10]及Atallha 等[11]分別進行了報道。這一新技術幾乎涵蓋了近20 年來結直腸外科領域一系列的新技術及熱點,例如TME、腹腔鏡、NOTES 等。taTME 有著諸如更精確的遠端切緣,更低的CRM 陽性率,更好的括約肌保護等優勢,但也有報道常規手術罕見的尿道損傷以及在短期效果無明顯優勢等不足,對于遠期效果評價,仍需進行類似于COLOR III 的國際多中心大型臨床研究的驗證[12]。

表4 兩組患者術后病理
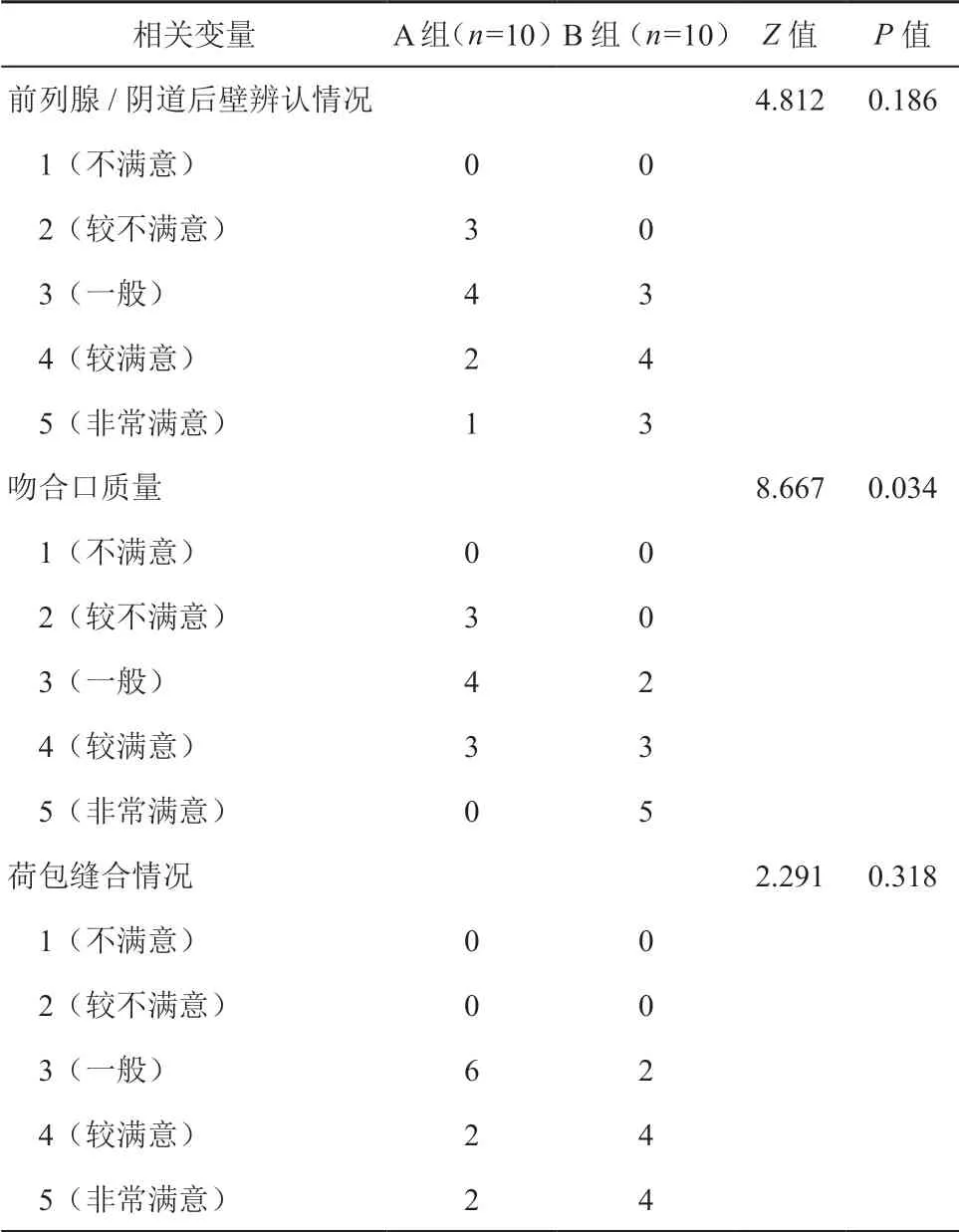
表5 兩組術者主觀評價情況
作為一種治療直腸癌的手術方式,必須進行技術的標準化,合適病例的選擇以及正確的手術指證。taTME的結構化培訓由此應運而生,包括文獻學習,視頻觀摩,理論教學,現場手術演示,冰凍尸體操作等一系列培訓項目[13]。通過前后對比發現,經肛平臺擺放明顯熟練,會陰部手術時間明顯縮短,有更大的信心行手工吻合,并且對術后吻合口質量的主觀評價均有明顯提高。這些變化都得益于結構化培訓的實施,并且大大縮短了taTME 的學習曲線。本中心團隊在培訓后謹慎把握適應證,保障醫療安全的前提下繼續開展此項工作。從理論學習到操作實踐再到理論提煉,經過培訓后,使所有學員的手術技能及理論水平處于螺旋形上升的過程。
taTME 手術作為近十年來結直腸外科手術方式的熱點,備受關注。但因受限于病例的選擇,器械的配置與技術的要求,需要開展此手術方式前,需避免盲目上馬。保障患者利益,保證醫療安全,永遠是醫生追求的目標,通過結構化培訓這種合理的教學方式,可使臨床醫生深入掌握盆底肛周的解剖結構,縮短學習曲線,提高手術安全性及保護患者的權益。
致謝
感謝中國taTME 病例登記協作研究數據庫的支持

