二甲雙胍聯合胰島素治療妊娠期糖尿病的效果及對不良妊娠結局和血脂代謝的影響
王海燕 吳麗芳 卓雙塔
妊娠期糖尿病是妊娠期間一種常見的并發癥,是妊娠高危因素。據調查顯示,近幾年,臨床妊娠期糖尿病發病率呈逐年增長趨勢,嚴重威脅母嬰安全[1-3]。因此,圍生期保健需重視妊娠期糖尿病患者的治療。目前,胰島素是控制血糖的有效藥物,是治療妊娠期糖尿病首選藥品[4-5]。但單純胰島素治療難以達到滿意效果。二甲雙胍是一種胰島素增敏劑,被廣泛用于糖尿病治療中,可有效控制血糖水平,改善母嬰預后,療效可觀[6-7]。本研究旨在探討二甲雙胍聯合胰島素治療妊娠期糖尿病的效果以及不良對妊娠結局和血脂代謝的影響,現報道如下。
1 資料與方法
1.1 一般資料 選取2017 年12 月-2019 年1 月本院200 例妊娠期糖尿病患者。(1)納入標準:符合妊娠期糖尿病診斷標準[8-9];均為單胎;經過飲食和運動管理血糖仍不能得到控制者;口服葡萄糖耐量試驗(oral glucose tolerance test,OGTT)測定結果,①空腹血糖(fasting plasma glucose,FPG)≥5.8 mmol/L;②糖負荷后1 h 血糖≥10.6 mmol/L;③糖負荷后2 h 血糖≥9.2 mmol/L;④糖負荷后3 h血糖≥8.1 mmol/L,符合上述2 項或2 項以上;自愿配合本次臨床試驗,自愿配合相關藥物治療。(2)排除標準:合并嚴重心力衰竭、肝腎功能不全、嚴重感染;合并嚴重精神疾病、意識障礙;對本研究藥物過敏。按照隨機數字表法分為研究組和對照組,各100 例。所有患者均知曉并同意本研究內容,該研究已通過醫院倫理委員會批準。
1.2 方法 兩組均常規進行血糖監測、飲食控制、運動療法、健康宣教等干預。(1)在此基礎上,對照組予以胰島素常規治療,諾和靈30R,(生產廠家:Novo Nordisk A/S,批準文號:國藥準字H20160216,規格:3 mL∶300 U)每天早餐、晚餐半小時前進行皮下注射,注射劑量0.2~0.3 U/(kg·d),胰島素治療后,如果患者血糖水平達標,則叮囑患者堅持治療,直至妊娠結束;如果患者血糖水平未達標,則增加胰島素劑量至4~6 U/(kg·d),直至妊娠結束。(2)研究組予以二甲雙胍聯合胰島素治療,在對照組治療基礎上應用鹽酸二甲雙胍片(生產企業:山東明仁福瑞達制藥股份有限公司,批準文號:國藥準字H37020003,規格:0.25 g)治療,口服,初始劑量500 mg/ 次,2 次/d,逐漸增加劑量到2 000 mg/d。兩組在整個治療過程中,密切注意患者的不良反應情況,若發現異常情況,及時采取有效處理措施。
1.3 觀察指標及評價標準 比較兩組患者治療前后血糖指標與血脂代謝指標,妊娠結局與并發癥情況。(1)血糖指標。包括空腹血糖(FPG)、餐后2 h 血糖(2 h PG)、糖化血紅蛋白(HbA1c)。(2)不良妊娠結局與并發癥。不良妊娠結局包括剖宮產、巨大兒、胎膜早破,并發癥包括羊水過多、尿路感染、妊娠期高血壓疾病。(3)血脂代謝。包括總膽固醇(TC)、三酰甘油(TG)、低密度脂蛋白(LDL-C)、高密度脂蛋白(HDL-C),采用美國貝克曼公司AU2700 生化分析儀檢測。
1.4 統計學處理 采用SPSS 19.0 軟件對所得數據進行統計分析,計量資料以()表示,組間比較采用獨立樣本t 檢驗,組內比較采用配對t 檢驗;計數資料以率(%)表示,比較采用χ2檢驗。以P<0.05 為差異有統計學意義。
2 結果
2.1 兩組一般資料比較 兩組年齡、孕周及孕產次比較,差異均無統計學意義(P>0.05),具有可比性,見表1。
表1 兩組一般資料比較()
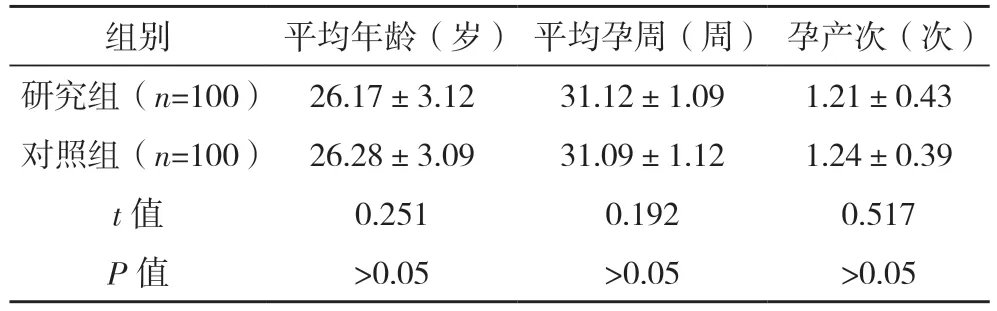
表1 兩組一般資料比較()
2.2 兩組治療前后血糖指標改善情況比較 治療前,兩組FPG、2 h PG、HbA1c 比較,差異均無統計學意義(P>0.05);治療后,兩組FPG、2 h PG、HbA1c 水平均降低,且研究組各指標均低于對照組,差異均有統計學意義(P<0.05)。見表2。
2.3 兩組不良妊娠結局與并發癥情況比較 研究組的不良妊娠結局與并發癥發生情況優于對照組,差異均有統計學意義(P<0.05),見表3。
2.4 兩組治療前后血脂代謝指標比較 治療前,兩組血脂代謝指標比較,差異均無統計學意義(P>0.05);治療后,兩組各指標較治療前均降低,且研究組各指標均優于對照組,差異均有統計學意義(P<0.05)。見表4。
表2 兩組治療前后血糖指標改善情況比較()
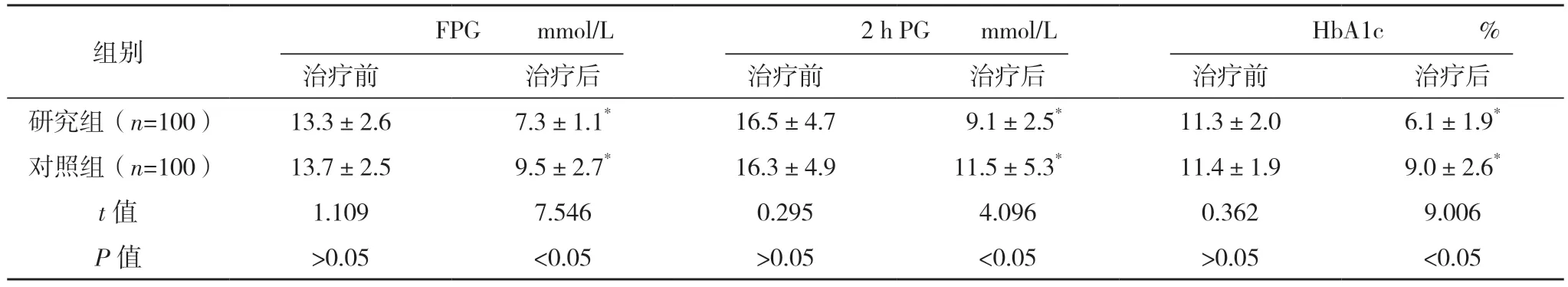
表2 兩組治療前后血糖指標改善情況比較()
*與治療前比較,P<0.05。
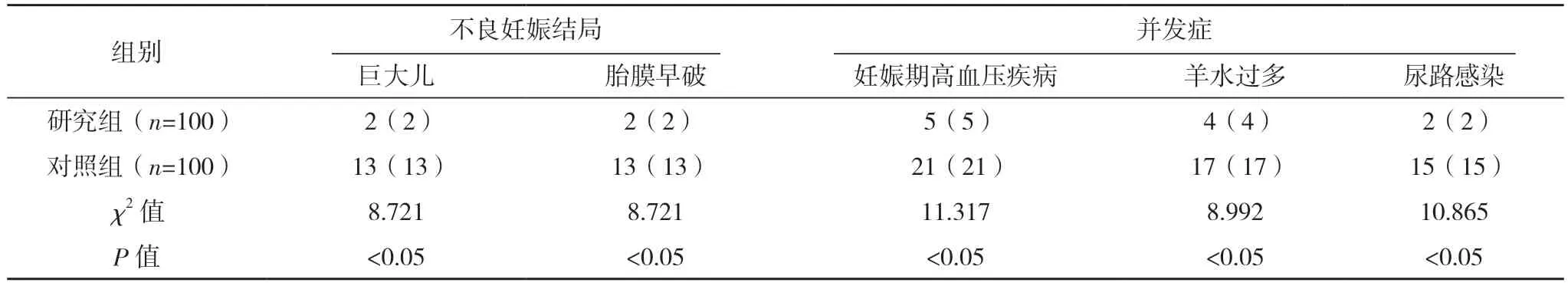
表3 兩組不良妊娠結局與并發癥情況比較 例(%)
表4 兩組治療前后血脂代謝指標比較[mmol/L,()]
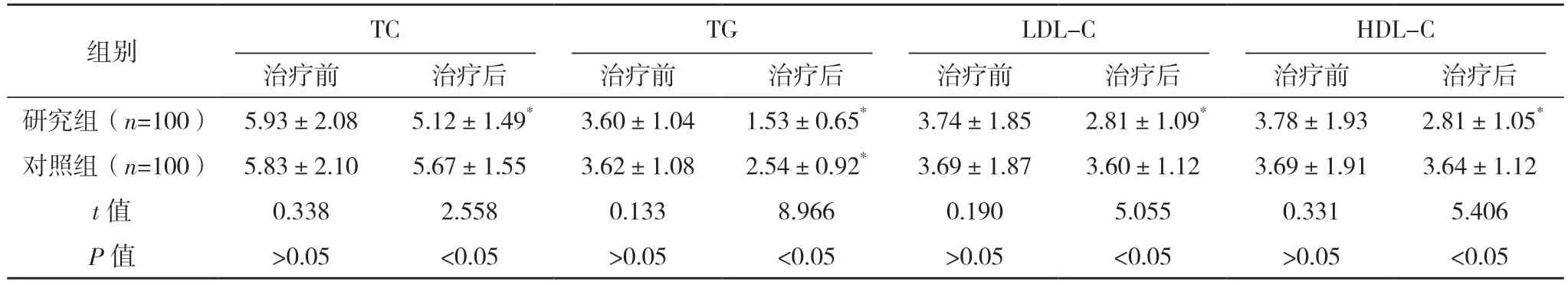
表4 兩組治療前后血脂代謝指標比較[mmol/L,()]
*與治療前比較,P<0.05。
3 討論
妊娠期糖尿病多發生于妊娠中晚期,一旦發病,導致機體內分泌紊亂,如果治療不及時,容易造成一系列嚴重并發癥,如流產、羊水過多、巨大兒、孕期感染、新生兒呼吸窘迫等,如果患者血糖控制不佳,則會嚴重影響患者自身及圍產兒,并且母嬰近、遠期的并發癥發病率也比較高,嚴重威脅母嬰安全[10-11]。據相關數據顯示,妊娠期糖尿病患者若治療不及時,則增加孕婦死亡率、胎兒腹中死亡率[12]。因此相比于普通糖尿病,妊娠期糖尿病的治療難度更大。臨床治療妊娠期糖尿病,需盡早進行運動、飲食等干預,改善母嬰結局,但是僅依靠飲食、運動療法難以保證良好效果,需聯合應用有效的降血糖藥物,有效控制血糖,減輕高血糖對母嬰的影響[13-14]。
目前,臨床治療糖尿病多采取胰島素治療,胰島素不僅可抑制體內肝糖原合成,促使體內組織攝取、利用葡萄糖,降低血糖,調節血糖代謝,減少因代謝紊亂而導致的并發癥[15-16]。諾和靈30R 是一種新型胰島素,低血糖發生率較低,安全性較高,但是單純使用難以保證良好的治療效果。二甲雙胍是一種口服降糖藥物,可最大程度降低胰島素抵抗,延緩葡萄糖攝取,增強胰島素作用,增加發揮降糖作用,有效改善妊娠結局,避免引發低血糖,提高治療安全性。胰島素聯合二甲雙胍治療可有效控制血糖,治療效果更佳。本次研究結果顯示,研究組治療后各血糖指標改善均明顯優于對照組(P<0.05),由此說明,聯合應用二甲雙胍和胰島素,可增強胰島素敏感性,可有效控制血糖。并且,研究組患者的不良妊娠結局與并發癥情況明顯優于對照組(P<0.05),由此提示,胰島素聯合二甲雙胍治療妊娠期糖尿病可有效改善不良妊娠結局,降低孕產婦及圍生兒并發癥發生率。
糖尿病妊娠患者脂代謝紊亂,胎兒能量供給出現剩余時,會轉換成脂肪,難以通過藥物進行適當調脂。據相關研究表明,糖尿病患者高血糖和脂代謝異常有著同樣的代謝改變基礎,妊娠期糖尿病可使孕婦脂代謝紊亂加重,而妊娠期糖尿病許多并發癥發生和血脂代謝異常有直接關系[17]。妊娠期糖尿病胰島素抵抗和分泌相對不足,并且分泌高血糖素增加,降低脂肪分解抑制作用,增加脂肪溶解,提升血中游離脂肪酸含量,不能轉化成酮體,三酰甘油合成增多[18-19]。對此,妊娠期糖尿病患者在治療的時候,最重要的改善糖代謝異常。妊娠期糖尿病患者存在脂代謝紊亂情況,有效控制血糖,可改善患者的脂代謝異常,進而減少相關并發癥[20]。本研究結果顯示,兩組治療前血脂代謝指標比較,差異均無統計學意義(P>0.05),由此說明兩組患者治療前均有脂代謝異常情況。治療后,研究組血脂代謝指標均明顯優于對照組(P<0.05),由此說明,二甲雙胍聯合胰島素治療可改善妊娠期糖尿病患者脂代謝紊亂情況。但是在臨床實際工作中,需充分結合孕婦妊娠期情況,綜合選擇針對性的治療方法,保證治療效果。
綜上所述,二甲雙胍聯合胰島素治療妊娠期糖尿病可有效控制血糖,降低孕產婦及新生兒不良結局發生率,同時改善血脂代謝,值得臨床上借鑒。

