黃陳枳術湯合腸內營養對胃腸道腫瘤手術患者RBP/ALB/CRP的影響
梁倩芳 潘丹峰 沈 峰 黃文靜
廣州市第一人民醫院營養科 (廣州 510180)
研究證實,對存在營養不良的腫瘤患者給予營養治療是必要的,營養治療可改善患者的預后,提高生存率[1- 2]。胃腸道腫瘤術后胃腸道功能的紊亂,吸收障礙,嚴重影響營養物質的攝入,導致患者營養不良,不利于康復。一直以來對于胃腸道功能紊亂的治療主要采取西醫對癥治療,但療效不甚滿意。近年來采用中醫湯劑治療腸道功能紊亂取得了較好的效果,但中藥對于促進腸內營養的吸收,與腸內營養聯合應用改善胃腸道腫瘤手術患者的營養狀況,降低C反應蛋白的研究甚少報道。對此,本研究采用簡單的傳統中藥湯劑結合腸內營養的方法,分析其兩者結合對提高腸內營養治療效果,降低炎性反應,改善營養狀況的影響。
1 資料與方法
1.1 一般資料
選取2018年3月—2019年12月在我院住院手術治療的58例胃腸道腫瘤術后患者。入選條件:不能經口進食或經口進食不能滿足營養需要的胃腸道腫瘤術后患者,符合中醫證候診斷標準,辨證有脾胃虛弱、或(和)兼氣滯血瘀的證型病人。排除標準:年齡小于18歲,大于80歲:對本藥物過敏者;有先天性氨基酸代謝異常等其他代謝性與變態性疾病者;嚴重胃腸功能障礙需完全腸外營養者;嚴重心、肺、肝、腎功能不全的患者,對營養制品過敏或不耐受者。按住院順序號,隨機分為兩組,對照組30例,觀察組28例,其中男36例,女22例,平均年齡(57.3±10.7)歲。其中胃癌 25 例,結直腸癌 33例。兩組患者在年齡、性別,術前自然狀況及手術方式等方面差異均無統計學意義(P>0.05),具有可比性。
1.2 方法
1.2.1 臨床治療 兩組患者術前,術后處理方式一致。術后所有病人均接受常規臨床治療,給予胃腸減壓,維持水電解質平衡、抗感染等對癥治療措施。
1.2.2 營養支持方法 兩組病人胃腸道功能恢復后,開始應用 EN 治療, EN 治療方式為經口或管飼給予腸內營養制品,遵循濃度由低到高,容量由少到多,速度由慢到快的原則,營養支持第一天給予全量的1/3,然后根據患者的耐受程度逐漸加至需要量,熱量按標準體質量105~126 kJ/kg計算供給,不足部分由腸外營養補充。觀察組除腸內營養外,加用黃陳枳術湯。黃陳枳術湯由黃芪15 g,炒枳實10 g,生白術20 g,廣陳皮10 g組成,為確保治療藥物的質量化及可控性,研究用藥均采用由廣州一方藥業有限公司生產銷售的中藥配方顆粒,每天兩次沖水服用。
1.3 觀察指標
1.3.1 生化指標 兩組病人于營養支持前(術前)、營養支持后7、14天分別晨采空腹靜脈血,檢測血清白蛋白(ALB)、視黃醇結合白蛋白(RPB)、血紅蛋白(Hb),C反應蛋白(CRP)。
1.3.2 觀察兩組病人在營養治療過程中發生惡心、嘔吐、腹瀉、腹脹等并發癥的情況。
1.4 統計學分析
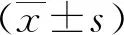
2 結 果
2.1 生化指標變化
兩組患者營養治療前各項指標的差異均無統計學意義(P>0.05);營養支持后兩組病人7天和14天的RBP和ALB均較營養支持前升高,中藥湯劑營養支持組較純營養支持組上升更為明顯,差異均有統計學意義(P<0.05)。兩組病人在營養支持后CRP均較營養支持前降低,中藥湯劑營養支持組較純營養支持組降低更為顯著,差異均有統計學意義(P<0.05)。其余指標差異無統計學意義,見表1。
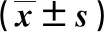
表1 兩組病人各項生化指標的比較
2.2 并發癥
患者在營養支持過程中均有發生胃腸道不良反應。其中觀察組不良反應發生率低于對照組,且差異有統計學意義(P<0.05),見表2。

表2 兩組病人胃腸道不良反應情況
3 討 論
近年來我國消化道腫瘤的發病率持續上升,它的發病率和死亡率占惡性腫瘤前五位中的四位[3]。治療消化道腫瘤的主要治療方法是手術切除聯合化療,消化道腫瘤患者術前多存在營養不良。大量的文獻和我們的經驗顯示,術后早期進行營養支持對病人的康復是有利的,它已成為改善術后病人臨床結局的重要治療措施之一[4]。對腫瘤病人術后進行營養支持,不僅不會促進腫瘤生長,還能通過營養支持增強免疫功能,提高生存率[5]。患者術前存在的營養不良和術后的損傷,導致病人的營養狀態進一步惡化,營養不良是術后發生感染性并發癥的主要因素之一,也是影響后續治療的耐受性,增加病死率、延長住院時間和增加住院費用的獨立危險因素之一。丁志、陳博[6- 7]等研究亦證明營養支持可改善腫瘤患者的營養狀況,提高免疫功能,減少并發癥和住院時間。雖然大量的研究顯示,營養支持有利于腫瘤術后的病人,但臨床上營養治療率并不高,而且以腸外營養為主[8- 9 ]。腸外營養是通過靜脈滴注營養液來改善患者的營養狀況,腸內營養是將可直接被消化道吸收或經簡單的化學性消化就能吸收的營養直接經口或鼻管或胃腸造口注入到胃腸道內,提供患者所需營養素的方法。與腸外營養相比,腸內營養更符合生理學的規律,它的消化及吸收過程能刺激內臟神經對消化道的支配和消化道激素的分泌,促使胃腸道功能恢復,預防腸萎縮,在提供營養支持的同時,避免肝腎負擔,保護胃腸道的正常菌群及免疫系統,維持腸黏膜屏障,減少消化道細菌、毒素異位,提高機體免疫力。
盡管腸內營養有諸多優點,但其在實施過程中仍會遇到不少問題。不恰當的應用可能帶來不良影響[10]。腸內營養期間容易發生腹脹、腹瀉、胃潴留及反流等胃腸道相關并發癥,這些并發癥的增多可影響腸內營養的使用和臨床治療,尤其是在腸內營養實施早期。胃腸道相關并發癥嚴重影響了腸內營養的臨床療效,造成患者熱能和蛋白質攝入的不足。RBP和ALB是特異性反映機體營養狀況、診斷營養不良的敏感指標。血清白蛋白水平與患者臨床預后密切相關,相關蛋白指標的下降導致病死率和住院日期增加[11]。本研究結果顯示,術后兩組病人7天和14天的RBP和ALB均較術前升高,這與之前所述腸內營養能改善腫瘤患者術后營養狀況的相關報道相符;觀察組較對照組上升更為明顯,說明黃陳枳術湯對促進腸內營養的吸收,提高耐受性,改善胃腸道癥狀有積極作用。
胃腸道腫瘤術后患者由于在創傷、手術等應激條件下,腸黏膜通透性增大,屏障功能受到損害,導致腸道菌群易位和發生腸源性感染[12]。CRP是臨床反映炎性反應的急性時相蛋白,敏感的非特異性炎性指標,有研究證實較高的CRP會導致結直腸癌的預后不良[13- 14]。本研究顯示,術后兩組病人在營養支持后7天和14天的CRP均較營養支持前降低,中藥湯劑營養支持組較純營養支持組下降更為顯著,說明黃陳枳術湯結合腸內營養的營養支持方式可能調節了機體的免疫功能,改善了病人的免疫水平,對胃腸功能的恢復、腸黏膜細胞結構與功能的完整性的維持及減少腸源性感染具有一定的作用。
西醫認為各種胃腸道癥狀的發生與手術的損傷,機體應激狀態及胃腸功能失調密切相關,治療上主要以對癥處理為主,胃腸道功能紊亂療效不確切,它們只是對癥,沒有針對病因病機,存在一定的不足。而祖國醫學則認為胃腸道的癥狀是與胃腸道術后特定病機密切相關的。中藥對胃腸道不僅起到保護和治療作用,而且中藥對機體有調理作用。本研究的黃陳枳術湯采用枳實,白術,黃芪,陳皮四物配伍成湯劑,其中的的黃芪益氣固表、有利水消腫之功效,其含有的多糖、皂甙、氨基酸,能提高血漿白蛋白水平[15],提高機體抗氧化能力[16]。陳皮理氣健脾,燥濕化痰,有增加胃腸運動功能[17]。枳術湯出自張仲景《金匱要略》,主要由枳實、白術兩味藥組成,兩者均能促進腸蠕動,促進胃腸術后病人的胃腸道功能恢復,加強腸道的消化和吸收能力[[18- 19]。本研究結果顯示中藥湯劑營養支持組較純營養支持組胃腸道功能的并發癥發生率較少,亦證實了相關的藥理作用。黃陳枳術湯中黃芪為君藥,歸脾肺經,為補中益,白術補脾燥濕,和中消滯,為臣藥。陳皮理氣和中,降逆寓補于消中。枳實歸脾、胃、大腸經。具有破氣消積,化痰散痞之功效。枳實以走為主,白術以守為要。四藥參合。急緩消補,相互制約,相互為用,有助于扶助正氣,使正氣旺盛,健脾和胃,從而達到氣血沖和,脈道通利,使脾的運化升清、胃的納食通降功能恢復,從而改善胃腸道腫瘤術后患者的胃腸道功能,以達到改善營養狀況、提高RBP/ALB的水平、提高免疫功能的作用。
綜上所述,簡單的中藥湯劑黃陳枳術湯與腸內營養合用對胃腸道腫瘤術后患者的營養支持能調節脾胃失衡,糾正胃腸道功能紊亂,提高營養治療效果和患者的免疫力,改善患者的營養狀況,縮短了住院時間。這種中西醫結合的治療方法不僅促進了患者的快速康復,也為中醫藥治療外科術后胃腸道臨床癥狀,術后病人營養狀況的改善提供新的思路和依據。但因樣本量小,患者病情相對較輕,可能對研究結果造成偏倚。

