早期腦室-腹腔分流術同期聯合顱骨修補術治療腦外傷伴腦積水的臨床效果研究
李占忠

【摘要】目的 探討早期腦室-腹腔分流術同期聯合顱骨修補術治療腦外傷伴腦積水的應用價值及效果。方法 116例腦外傷伴腦積水患者,所有患者均接受腦室-腹腔分流術聯合顱骨修補術治療,根據施術時間不同分為對照組與觀察組,各58例。對照組在腦室-腹腔分流術后2-3個月再接受顱骨修補術治療,觀察組同時期接受早期腦室-腹腔分流術與顱骨修補術治療。對比治療前后兩組各項評分[日常生活能力量表(ADL)、格拉斯哥昏迷評分《GCS)、格拉斯哥預后評分(GOS)、Fugl-Meyer運動功能評分法(FMA)]、臨床療效、并發癥(硬膜下積液、腦水腫、感染)發生率、預后情況(植物生存、重度殘疾、輕度殘疾、恢復良好)。結果 治療后,觀察組GOS、GCS、FMA、ADL評分分別為(4.25±0.56)、(15.24±2.51)、(77.65±17.24)、(76.25±16.54)分,對照組分別為(3.21±0.54)、(11.24±2.11)、(63.42±15.74)、(54.54±13.69)分,兩組GOS、GCS、FMA、ADL評分均較治療前升高,且觀察組高于對照組,差異有統計學意義(P<0.05)。觀察組治療總有效率93.10%高于對照組的68.97%,差異有統計學意義(P<0.05)。觀察組并發癥發生率13.79%低于對照組的36.21%,差異有統計學意義(P<0.05)。觀察組植物生存率6.90%明顯低于對照組的36.21%,恢復良好率53.45%明顯高于對照組的22.41%,差異均有統計學意義(P<0.05)。結論 早期腦室-腹腔分流術同期聯合顱骨修補術對腦外傷伴腦積水的效果滿意,具有臨床應用價值。
【關鍵詞】早期腦室-腹腔分流術;同期;顱骨修補術;腦外傷;腦積水
DOI:10.14163/j.cnki.11-5547/r.2020.16.005
顱腦損傷是神經外科常見疾病,多由高處墜落、工傷以及交通事故導致,隨著近些年交通事業的發展和工業水平的提高,顱腦損傷越發常見[1]。由于顱腦損傷常會給患者中樞神經造成損傷,治療難度大,因此致殘和致死率極高,給患者家庭以及社會造成巨大負擔[2]。統計顯示,大多顱腦損傷患者都伴有腦積水和顱骨缺損,又增加了臨床治療難度,隨著醫學技術的發展,臨床對顱腦損傷研究越發深入[3],標準的大骨瓣減壓術等手術已經具備較高的治療成功率,但患者自身創傷和手術等導致并發癥還是會嚴重影響患者預后[4],所以有研究建議,腦外傷伴腦積水患者手術治療后3個月可再行顱骨修補術,以改善預后,但療效不如意[5]。本研究選取本院神經外科2017年1月-2019年1月收治的116例腦外傷伴腦積水患者為研究對象,探討早期腦室-腹腔分流術同期聯合顱骨修補術對該類患者的治療效果。
1資料與方法
1.1一般資料 選取本院神經外科2017年1月~2019年1月收治的116例腦外傷伴腦積水患者為研究對象,所有患者均經CT等影像學檢查確診,存在不同程度的腦積水和顱骨缺損,臨床表現為尿失禁、步態不穩、頭痛、意識障礙、惡心嘔吐等。所有患者根據施術時間不同分為對照組與觀察組,各58例。對照組男39例,女19例;年齡25-68歲,平均年齡(42.14±8.72)歲;34例左側,24例右側;缺損位置:5例頂部,12例額部,13例顳部,28例額顳部;致傷原因:3例斗毆,17例高處墜落,38例車禍。觀察組男38例,女20例;年齡25-67歲,平均年齡(42.15±8.52)歲;33例左側,25例右側;缺損位置:4例頂部,13例額部,14例顳部,27例額顳部;致傷原因:3例斗毆,18例高處墜落,37例車禍。兩組患者一般資料對比差異無統計學意義(P>0.05),具有可比性。納入標準:無精神類疾病者;無泌尿系感染者;患者家屬均知情研究;無嚴重心肝腎功能障礙者。排除標準:顱內感染者;過敏體質者;凝血功能障礙者。
1.2方法 兩組患者均接受腦室-腹腔分流術聯合顱骨修補術治療,對照組腦室-腹腔分流術后2-3個月再接受顱骨修補術治療,觀察組則在2個月內完成聯合手術,手術方法:全身麻醉,幫助患者選取仰臥位,將頭部偏向一側,顱骨修補對側腦室前角切1.5-2.0cm小口,置入分流管,作為穿刺點,硬腦膜電凝后將肌瓣和皮瓣分離,使骨窗充分顯露,將分流管穿刺到側腦室前角,流出腦脊液后將導芯拔除,引流管長約3-6Cm,緩慢置入,釋放腦脊液,待腦組織恢復至骨窗緣相平處后,將分流閥置于皮瓣下,行顱骨修補術。選擇與骨窗面積一致的金屬顱骨板,覆蓋肌肉筋膜并固定,分流管置入腹腔內,逐層縫合切口,并預防性給予抗生素治療,同時嚴密監測引流液顏色、性質及水平[6]。
1.3觀察指標及判定標準
觀察治療前后兩組各項評分(ADL、GCs、GOs、FMA)、臨床療效、并發癥(硬膜下積液、腦水腫、感染)發生率、預后情況(植物生存、重度殘疾、輕度殘疾、恢復良好)。①病情嚴重程度采用GOS評分判定[7]:分為1-5級,各自對應1-5分,1級:死亡;2級:植物生存狀態,僅存在最小反應;3級:重度殘疾,日常生活需要照料;4級:輕度殘疾,在保護措施下可進行一些工作;5級:恢復良好,可正常生活。②昏迷程度采用GCS評分判定[8]:分值1~15分,<8分:昏迷;9-11分:中度意識障礙;12-14分:輕度意識障礙;15分:意識清楚。③四肢運動功能采用FMA評分法判定[9]:上肢總分66分,下肢總分34分,共100分,100分:無運動障礙;96-99分:輕度運動障礙;85-95分:中度運動障礙;50-84分:明顯運動障礙;<50分:重度運動障礙。④日常生活能力采用ADL量表判定[10]:分值0-100分,≤40分:重度功能損害;41-60分:中度功能損害;>61分:輕度功能損害;100分:正常。⑤臨床療效判定[11]:無效:患者臨床癥狀無明顯改善;一般:患者臨床癥狀有所改善,GCS評分9-12分;有效:患者臨床癥狀明顯改善,GCS評分13-15分。總有效率=(一般+有效)/總例數×100%。
1.4統計學方法 采用SPSS14.0統計學軟件處理數據。計量資料以均數±標準差(x?±s)表示,采用t檢驗;計數資料以率(%)表示,采用X2檢驗。P<0.05表示差異有統計學意義。
2結果
2.1兩組治療前后各項評分對比治療后,兩組GOS、GCS、FMA、ADL評分均較治療前升高,且觀察組高于對照組,差異有統計學意義(P<0.05)。見表1。
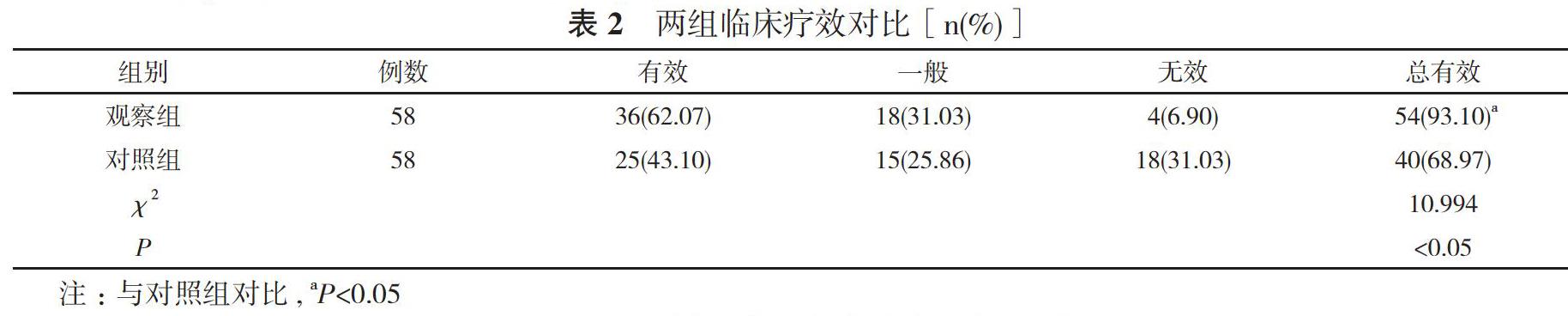
2.2兩組臨床療效對比 觀察組治療總有效率93.10%高于對照組的68.97%,差異有統計學意義(P<0.05)。見表2。
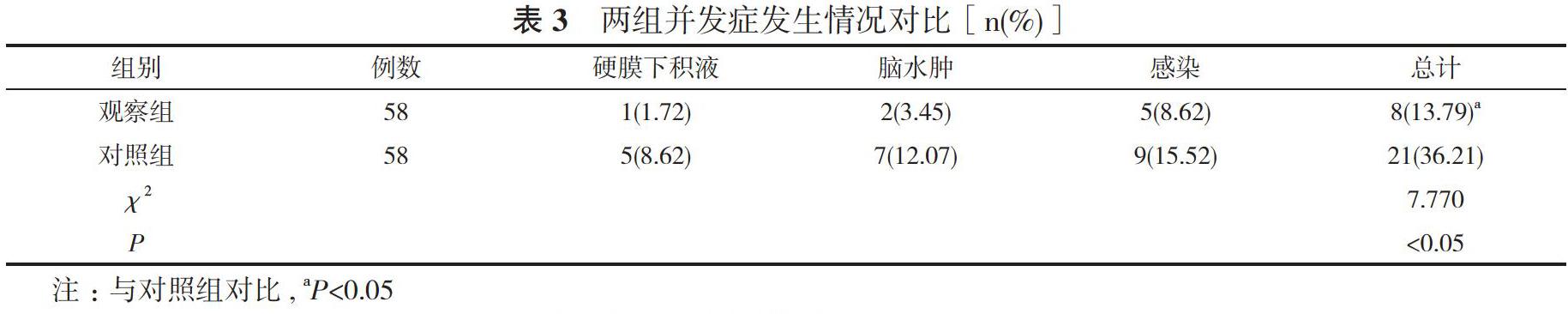
2.3兩組并發癥發生情況對比 觀察組并發癥發生率13.79%低于對照組的36.21%,差異有統計學意義(P<0.05)。見表3。
2.4兩組預后情況對比 觀察組植物生存率6.90%明顯低于對照組的36.21%,恢復良好率53.45%明顯高于對照組的22.41%,差異均有統計學意義(P<0.05)。見表4。
3討論
腦外傷伴腦積水在臨床較為常見,及時清除血腫,給予止血,控制顱內壓是治療的關鍵[12],以往臨床主要通過去骨瓣減壓術治療,雖然該手術具有較高的搶救成功率,能清除95%的顱內血腫,相比常規開顱減壓術骨窗位置更低,暴露范圍更廣,便于操刀者操作,直視下清除前、中顱窩和頂葉、顳、額的挫傷組織,充分的減壓[13]。但去骨瓣減壓術后卻常發生癲癇、腦脊液漏、感染、顱內再出血、腦積水、硬腦膜下積血等嚴重并發癥,有幾率會導致患者顱骨破損,給患者生命安全造成了嚴重威脅,限制了其使用率[14]。目前臨床主要通過顱骨修補術和腦室一腹腔分流術治療,但對于兩種手術是否可同步進行和手術時機還存在爭議[15]。
研究顯示,腦外傷伴腦積水患者多存在神經功能障礙,從理論上看,早期控制患者腦水腫效果較好,但早期腦室一腹腔分流術又容易導致腦組織塌陷[16]。另有研究顯示,腦外傷患者受傷后3個月內為最好的康復時間,因此若不早期進行腦室-腹腔分流術,可能導致患者神經功能出現不可逆的傷害,給患者預后造成嚴重影響[17]。綜合以上研究,作者認為可同期進行兩種手術,既能避免腦組織塌陷,也能促進顱內壓及其空間恢復,同時也避免了再次行顱骨修補術對患者造成二次傷害,同期實施有利于患者自身調節,盡早恢復顱腔形態和腦組織。本研究結果顯示,治療后,兩組GOS、GCS、FMA、ADL評分均較治療前升高,且觀察組高于對照組,差異有統計學意義(P<0.05)。觀察組治療總有效率93.10%高于對照組的68.97%,差異有統計學意義(P<0.05)。觀察組并發癥發生率13.79%低于對照組的36.21%,差異有統計學意義(P<0.05)。觀察組植物生存率6.90%明顯低于對照組的36.21%,恢復良好率53.45%明顯高于對照組的22.41%,差異均有統計學意義(P<0.05)。說明早期兩種手術同時實施療效更好,分析是同期實施兩種手術具有協調效應,其中腦室-腹腔分流術能恢復腦膨出組織,同期顱骨修補術則能及時修補顱腔形態,降低顱內壓,平衡顱內空間,降低并發癥,促進預后改善。楊鈞等[18]探討了早期與中期顱骨修補術和腦室腹腔分流術治療腦外傷的臨床差異,取得了與本研究一致的效果。
綜上所述,早期腦室-腹腔分流術同期聯合顱骨修補術對腦外傷伴腦積水的效果滿意,具有臨床應用價值。
參考文獻
[1]胡江濤.同期腦室-腹腔分流術聯合顱骨修補術治療69例腦外傷伴腦積水患者的研究.黑龍江醫藥科學,2019, 42(3):190-191.
[2]侯健,張霞,李曉明.腦室腹腔分流術與顱骨修補術同期治療腦外傷效果及并發癥率分析.當代醫學,2019,25(17):71-73.
[3]段勇剛.早期顱骨修補聯合腦室腹腔分流術對腦外傷患者肢體功能恢復及并發癥的影響.臨床醫學,2017,37(6):82-83.
[4]周元配,張顯奎,葉東,等.腦室腹腔分流術與顱骨修補術治療腦外傷患者對其意識恢復時間的影響對比.中國社區醫師,2019,35(6):76,78.
[5]林寧國,楊金星,沈衛民.早期顱骨修補聯合腦室-腹腔分流術治療重度腦外傷術后并腦積水的效果分析.中國醫學創新,2019,16(3):134-137.
[6]劉華鵬.早期與中期顱骨修補術聯合腦室腹腔分流術治療腦外傷的臨床研究.中國現代醫藥雜志.2018. 20(12):53-55.
[7]周新閣.早期顱骨修補聯合腦室腹腔分流術在腦外傷中的應用效果.河南醫學研究,2018,27(21):3978-3979.
[8]童祥龍.聯用早期腦室-腹腔分流術和同期顱骨修補術治療腦外傷伴腦積水的效果探討.當代醫藥論叢,2018,16(21):107-108.
[9]高揚.腦室腹腔分流術與顱骨修補術同期治療腦外傷的臨床療效觀察.中國醫藥指南,2018,16(25):70-71.
[10]張何源,任新海,王琪鴻,等.腦室——腹腔分流術聯合顱骨修補術治療腦外傷后腦積水的效果觀察.臨床合理用藥雜志,2018,11(25):125-126.
[11]王利清,孫煒,王寧,等.腦室腹腔分流術配合不同時期顱骨修補治療腦外傷療效及對神經功能的影響.川北醫學院學報,2018, 33(4):473-475,479.
[12]吳勝青,曾振坤,李景東,等.腦室-腹腔分流術和顱骨修補術同期治療與分期治療對于腦外傷伴腦積水的效果對比.中國當代醫藥,2018,25(17):56-58.
[13]王錚錚,高喜春,趙劍峰,等.早期顱骨修補聯合腦室-腹腔分流術治療重度腦外傷術后并腦積水的效果分析.浙江創傷外科.2018,23(1):6-8.
[14]李勁松,王龍,李潤明,等.腦室腹腔分流術與顱骨修補術同期治療腦外傷的臨床療效觀察.中國現代藥物應用,2018,12(4):36-37.
[15]王春建.同期顱骨修補術聯合腦室-腹腔分流術治療重型顱腦外傷的效果分析.系統醫學,2018,3(4):99-100,103.
[16]蘇志輝,趙慧.腦室腹腔分流術聯合不同時期顱骨修補治療腦外傷的對比研究.河南外科學雜志,2017,23(5):18-19.
[17]劉漢陽.不同時期顱骨修補和腦室腹腔分流術應用在腦外傷患者治療中的效果研究.航空航天醫學雜志,2017,28(8):964-965.
[18]楊鈞,張品元,吳陽,等.早期與中期顱骨修補術和腦室腹腔分流術治療腦外傷的臨床差異探討.中國耳鼻咽喉顱底外科雜志,2017,23(3):247-250.
[收稿日期:2019-11-19]
作者單位:262400 昌樂縣人民醫院神經外科

