可注射骨水泥椎弓根釘內固定術治療伴骨質疏松的多節段腰椎管狹窄癥的療效
陳斌偉 廖壯文 黃帥 劉圣曜
廣州醫科大學附屬第二醫院骨科(廣州510260)
隨著老年化社會的加劇,伴有骨質疏松的腰椎椎管狹窄癥的老年患者容易形成多節段腰椎管嚴重狹窄而產生腰痛及雙下肢麻痛乏力、間歇性跛行等癥狀而嚴重影響生活[1]。目前,單純的椎板椎管減壓和椎弓根釘內固定術對常伴有多發基礎疾病的老年骨質疏松多節段腰椎管狹窄患者的手術治療更具有安全性和可靠性[2-3],GHOGAWALA等[4]研究表明腰椎減壓聯合植骨融合在住院時間、出血量及再手術率方面較單純減壓內固定術者均無優勢。但由于老年骨質疏松患者椎體骨量丟失抗拔出能力減弱導致椎弓根釘容易出現松動、拔出等內固定失敗,而傳統骨水泥釘道強化釘技術取得滿意療效的同時也存在操作繁瑣及骨水泥滲漏風險高影響手術療效[5]。目前可注射高粘度骨水泥強化椎弓根釘技術能更好的減少骨水泥滲出的同時提高螺釘的抗拔出能力而穩定椎體,可達到更理想的手術效果[6、7],因此,本研究針對多節段伴骨質疏松的腰椎管狹窄癥的患者采用經后路單純腰椎管減壓和可注射骨水泥椎弓根釘內固定術的療效進行探討,現報告如下。
1 資料與方法
1.1 一般資料收集2013年1月至2017年5月在廣州醫科大學附屬第二醫院骨科診斷為伴有骨質疏松的兩個節段以上的腰椎管狹窄癥患者,按照納入標準和排除標準符合標準的60例患者均行腰椎后路單純椎管減壓椎弓根內固定手術治療。納入標準:(1)年齡≥65歲,伴有腰腿疼、下肢放射性疼痛以及間歇性跛行等癥狀病程1年以上,保守治療超過6個月無效;(2)腰椎的X線、CT以及MRI影像檢查結果顯示2個及以上多節段單純腰椎管狹窄,癥狀、體征與影像學相符合;(3)原發性骨質疏松患者,骨密度測量儀測量腰椎骨密度,T值<-2.5 SD;(4)本次為腰椎手術患者首次接受脊柱手術。排除標準:(1)病變節段存在失穩、滑脫和畸形;(2)合并有嚴重心腦血管疾病或心肺功能不能耐受手術者。將符合標準的60例患者根據有無可注射骨水泥椎弓根內固定分為兩組,將30例使用可注射骨水泥強化椎弓根釘設為觀察組,將30例使用常規椎弓根釘設為對照組,兩組病例手術均由同一治療組醫生完成,均由副主任醫師以上級別醫生主刀完成。術后常規抗骨質疏松癥治療,兩組病例均隨訪2年。本研究所有患者均知情且同意。
1.2 手術方式及術后處理對照組采用常規椎弓根釘,俯臥位腰椎后正中切口,術前C臂X光機進行定位,充分暴露減壓椎體雙側椎板及關節突關節外緣及橫突根部,在椎弓根“人字嵴”標準位置置入常規實心椎弓根螺釘,再次透視見椎弓根釘位置可。觀察組采用可注射骨水泥強化椎弓根釘,在椎弓根“人字嵴”標準位置置入中空多孔椎弓根螺釘,C臂X光機透視腰椎正側位見椎弓根螺釘位置均位于椎體內,調制高粘度聚甲基丙烯酸甲酯(polymethylmethacrylate,PMMA)骨水泥,待骨水泥拉絲期將高粘度骨水泥期通過螺旋加壓裝置注射入椎體內,邊操作邊透視,若出現滲漏的跡象則停止注射(圖1)。兩組病例置釘順利完成后用合適長度鈦棒按生理曲度裝入螺釘尾部凹槽緊鎖螺母,之后對患者的兩側椎板行狹窄區域的神經根管和側隱窩充分切除松解減壓,椎板切除范圍應包括病椎上、下各一半椎板,兩側范圍是椎板與關節突連接處,使患者的側隱窩能夠充分減壓,使神經根能夠充分顯露出來,術中觀察硬膜囊膨隆、神經根松弛情況,如果硬膜囊膨隆、神經根松弛、可移動范圍達1 cm左右,減壓結束,傷口放置負壓吸引球后縫合傷口[6]。
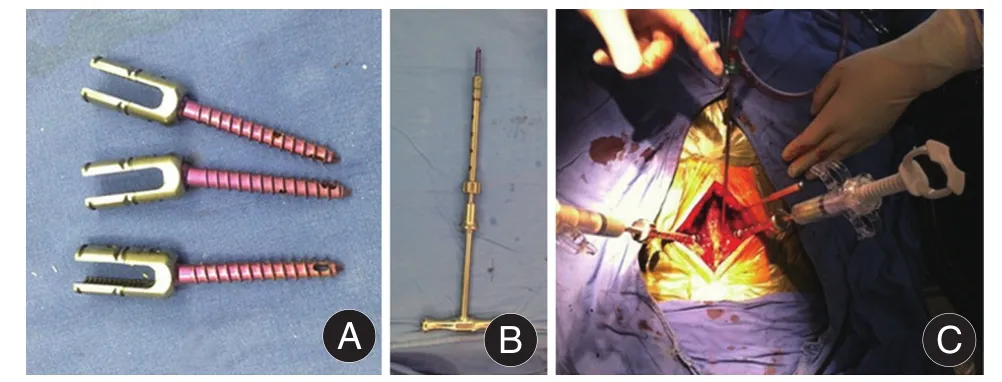
圖1 可注射骨水泥椎弓根釘手術流程Fig.1 Surgical procedure of injectable cement pedicle screw
所有病例于術后第1~2天拔除傷口引流管,第3~4天腰部佩戴腰圍下地活動及床上活動下肢,防止神經根粘連,術后佩戴腰圍2個月時間,加強腰背肌功能鍛煉。所有患者術后常規行規范抗骨質疏松治療:基礎補鈣治療(鈣+維生素D)和雙磷酸鹽類藥物(唑來膦酸注射液5 mg,1次/年靜滴)治療,定期隨訪2年以上。
1.3 臨床隨訪及評價記錄兩組病例手術時間、術中、術后出血量及手術并發癥情況;記錄術前、術后6個月及末次隨訪時行視覺模擬評分(visual analogue score,VAS)、Oswestry功能障礙指數(Oswestry disability index,ODI)評價臨床療效;隨訪期間行腰椎正側位X線片,必要時行腰椎CT檢查,評價椎弓根螺釘松動率。
1.4 統計學方法應用SPSS 20.0統計軟件進行分析,計量資料用()表示;各組均數間比較采用獨立樣本t檢驗,分類資料采用χ2檢驗,以P<0.05為差異具有統計學意義。
2 結果
2.1 一般資料兩組病例中觀察組男14例,女16例,年齡65~80歲,平均(72.0± 3.6)歲,病程2~6年,平均(4.3±1.3)年,骨密度(3.1±0.40)SD。椎管狹窄2個節段10例,3個節段15例,4節段5例。對照組男13例,女17例,年齡65~79歲,平均(71.1±3.6)歲,病程2~7年,平均(4.6±1.5)年,骨密度(3.2±0.3)SD。椎管狹窄2個節段9例,3個節段14例,4節段7例。兩組患者的一般資料比較,差異無統計學意義(P>0.05),具有可比性。見表1。
2.2 骨水泥滲漏情況及椎弓根松動情況所有患者均在氣管插管全麻下順利完成手術,圍手術期均未出現神經根損傷、切口感染、深靜脈血栓及肺栓塞等并發癥。觀察組患者在骨水泥注入過程共出現4例發生骨水泥滲漏,骨水泥滲漏發生率為13.3%(4/30),其中椎前滲漏1例、椎間隙滲漏2例、椎旁軟組織滲漏1例,但均未出現骨水泥過敏、肺栓塞、椎管向后滲漏引起椎管神經癥狀等骨水泥相關嚴重并發癥。觀察組隨訪期間未發生骨水泥椎弓根螺釘松動,對照組出現2例(6.7%,2/30)患者共4枚椎弓根螺釘出現松動(圖2)。
表1 兩組病例基本資料Tab.1 Basic datas of two groups±s
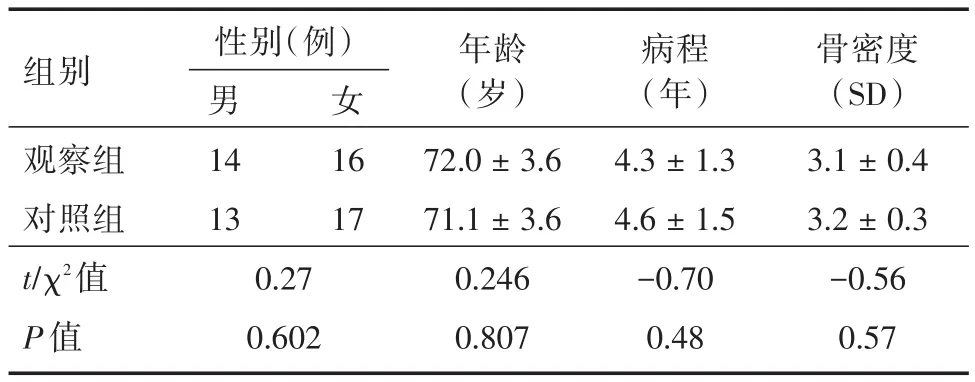
表1 兩組病例基本資料Tab.1 Basic datas of two groups±s
組別觀察組對照組t/χ2值P值性別(例)男14 13 0.27 0.602女16 17年齡(歲)72.0±3.6 71.1±3.6 0.246 0.807病程(年)4.3±1.3 4.6±1.5-0.70 0.48骨密度(SD)3.1±0.4 3.2±0.3-0.56 0.57
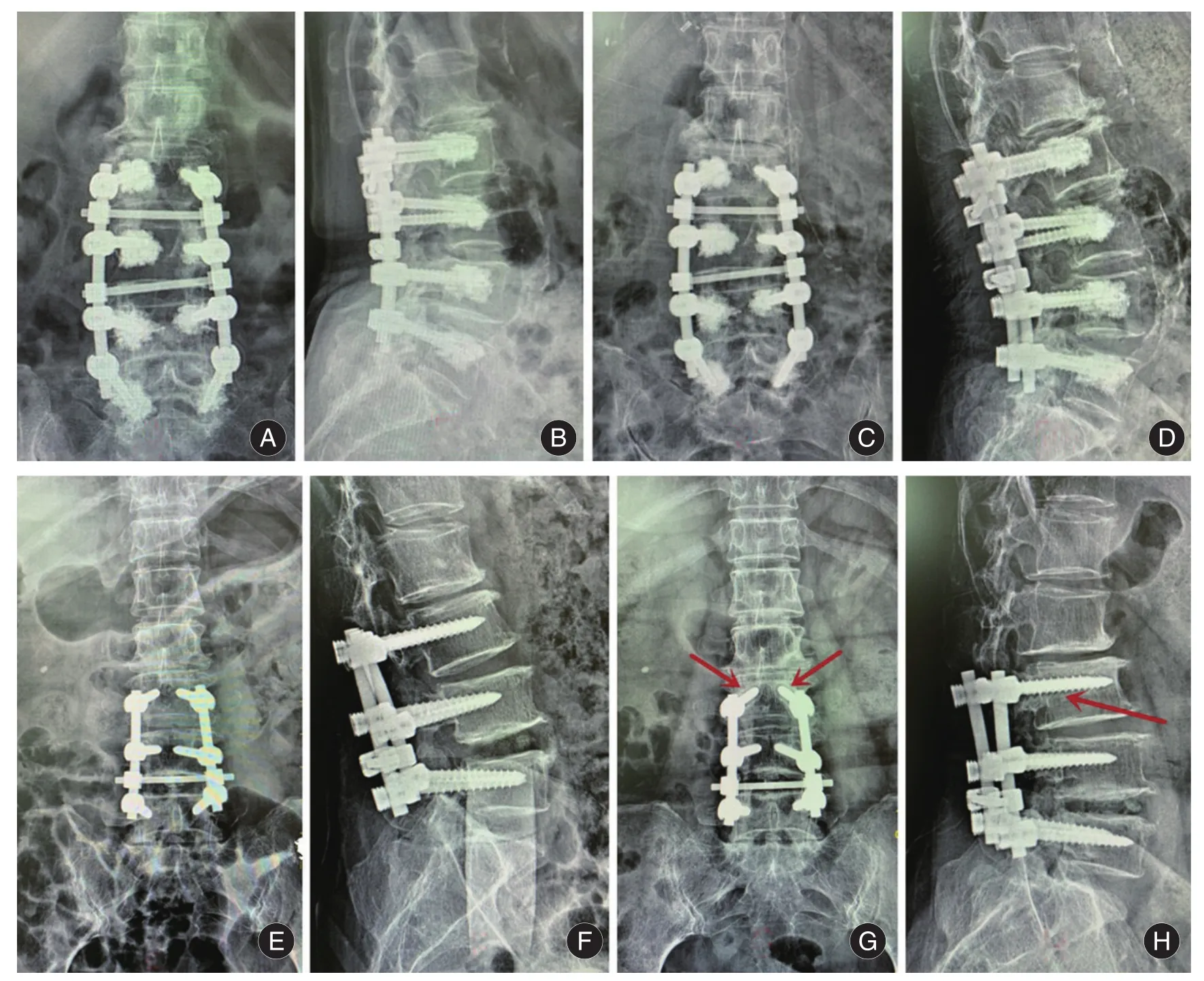
圖2 可注射骨水泥釘椎弓根釘與單純椎弓根釘對比Fig.2 Comparison between injectable cement and traditional pedicle screw
2.3 兩組病例手術基本情況從表2兩組患者手術基本情況對比中可見,觀察組的手術時間(205.4±24.7)min大于對照組的手術時間(181.6± 23.4)min,且差異具有統計學意義(P<0.05)。觀察組、對照組病例術中出血量(346.6±99.0)、(326.6±82.7)mL,術后出血量(185.0±41.8)、(189±47.5)mL,兩組出血量對比差異無統計學意義(P>0.05)。
2.4 術前、術后的VAS評分及ODI指數兩組患者術后6個月、末次隨訪的VAS評分及ODI指數均較術前顯著改善,差異均有統計學意義(P<0.05);兩組之間的在VAS評分及ODI指數在術前、術后6個月、末次隨訪各時間點之間的比較差異無統計學意義(表3)。
表2 兩組病例手術基本情況Tab.2 Operation datas of two groups±s
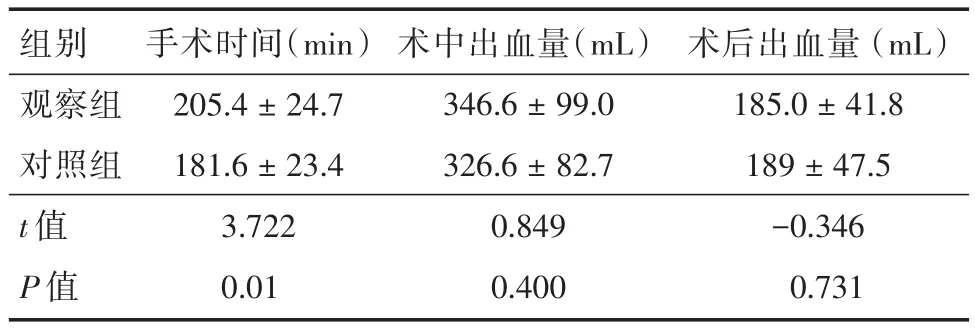
表2 兩組病例手術基本情況Tab.2 Operation datas of two groups±s
組別觀察組對照組t值P值手術時間(min)205.4±24.7 181.6±23.4 3.722 0.01術中出血量(mL)346.6±99.0 326.6±82.7 0.849 0.400術后出血量(mL)185.0±41.8 189±47.5-0.346 0.731
表3 兩組病例術前、術后VAS、ODI評分Tab.3 The preoperative and postoperative VAS and ODI score±s
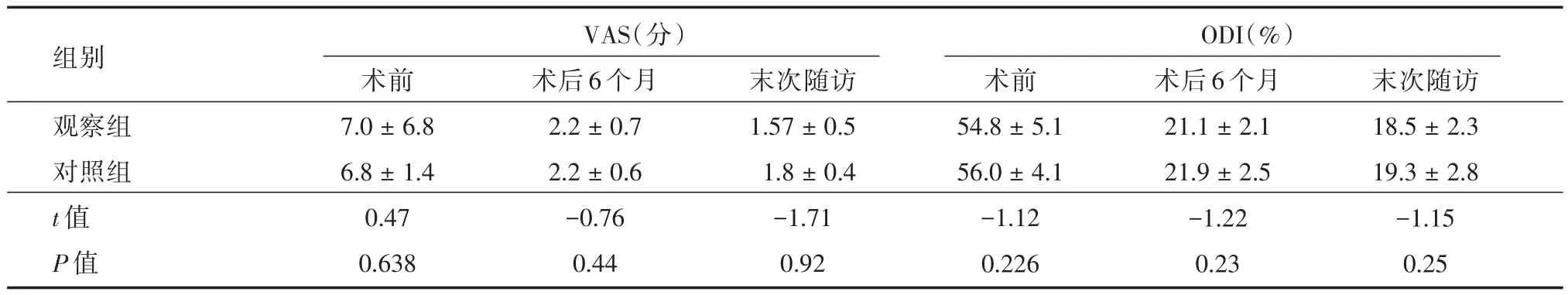
表3 兩組病例術前、術后VAS、ODI評分Tab.3 The preoperative and postoperative VAS and ODI score±s
VAS(分)ODI(%)組別觀察組對照組t值P值術前7.0±6.8 6.8±1.4 0.47 0.638術后6個月2.2±0.7 2.2±0.6-0.76 0.44末次隨訪1.57±0.5 1.8±0.4-1.71 0.92術前54.8±5.1 56.0±4.1-1.12 0.226術后6個月21.1±2.1 21.9±2.5-1.22 0.23末次隨訪18.5±2.3 19.3±2.8-1.15 0.25
3 討論
目前國內外治療腰椎管狹窄癥的主要手術方法為腰椎板切除椎管減壓、脊神經根探查松解[8]。FORSTH等[9]通過對50 ~ 80歲的腰椎管狹窄癥患者隨機分為減壓聯合融合手術組和單純減壓手術組的臨床療效觀察后得出:減壓聯合融合組比單純減壓手術組出血量大、住院時間長、住院費用高,術后隨訪2~5年臨床效果無統計學差異,而有的研究人員認為椎管減壓植骨融合術不再是DLSS的最根本治療手術方式,行植骨融合對治療腰椎管狹窄無明顯可觀效果[10-12]。本課題組病例研究對象主要為老年伴骨質疏松患者,年齡65~78歲,且骨密度T值<-2.5 SD,伴有多節腰椎管狹窄,目前此部分患者多合并多種內科疾病,為減少手術風險,采用多節段單純椎板減壓,不采用減壓聯合融合術,均無行植骨融合,評估術后療效。但本病例行多節段后路椎管減壓術后必然引起脊柱穩定性大大減少,全部病例同時行椎弓根內固定術[13]。
本課題實驗組采用新型空心多孔可注射骨水泥椎弓根釘技術,術中結合使用高粘度聚甲基丙烯酸甲酯(polymethyl methacrylate,PMMA)強化椎弓根釘技術是一種可靠性增加螺釘穩定性的方法。本組患者在骨水泥注入過程共出現4例發生骨水泥滲漏,水泥滲漏發生率為13.3%(4/30),但均未出現骨水泥過敏、肺栓塞、椎管向后滲漏引起椎管神經癥狀等骨水泥相關嚴重并發癥。比傳統的骨水泥強化椎弓根釘道技術[14],本研究采用的椎弓根釘具有以下優勢:(1)在椎弓根釘的多個側孔能使骨水泥椎弓根椎體融為一體,加強椎弓根螺釘的抗拔出力增加穩定性;(2)本組實驗裝置使用的骨水泥推送裝置為螺旋加壓套裝,操作簡單且能穩定勻速控制骨水泥流速,在簡化操作步驟的同時從而有效降低椎弓根釘骨水泥滲漏的風險[15];(3)減少目前臨床方面通過改進螺釘螺紋結構、增加椎弓根釘長度及直徑等改進椎弓根釘方法來增加椎弓根螺釘的抗把持力而容易造成椎弓根爆裂及損傷壓迫損傷神經根等風險[16]。本組所有病例均安全完成手術,無出現術后神經根損傷等神經并發癥。觀察組隨訪2年期間未發生骨水泥椎弓根螺釘松動,對照組出現2例(6.7%,2/30)患者共4枚椎弓根螺釘出現松動。
由表2數據可以看到觀察組手術時間(205.4±24.7)min長于對照組的(181.6±23.4)min,差異具有統計學意義。觀察組椎弓根置入的是帶有多孔空心可注入骨水泥的螺釘,在X光機透視釘位置滿意后用螺旋加壓裝置注入高粘度骨水泥,邊透視邊注入而避免骨水泥滲漏,且本組病例為2節段以上椎管狹窄,所以在手術操作時間會比單純椎弓根釘固定時間長。但由于增加操作步驟主要在置釘時間,隨著手術操作熟練性提高,在保證安全的前提下能逐漸縮短手術時間,減少出血風險。本組所有患者均為置釘后行椎板減壓術,考慮主要出血較多的手術環節為椎板減壓階段,所以,根據表2兩組病例術中、術后出血量對比,無統計學差異。
表3中可以兩組患者中VAS評分、ODI指數術后半年及末次隨訪均較術前明顯改善,說明椎管加壓椎弓根內固定術療效滿意,但用骨水泥椎弓根釘患者在加強椎弓根釘鉚合力的同時可以改善術后骨質疏松引起的早期腰痛癥狀,但隨著術后恢復時間的增加兩者臨床療效無明顯差別。觀察組隨訪期間未發生骨水泥椎弓根螺釘松動,對照組出現2例(6.7%,2/30)患者共4枚椎弓根螺釘出現松動,主要由于本研究病例均采用單純椎弓根固定椎管減壓且為2節段以上病例,術后對椎弓根把持力要求較大,也說明了可注射骨水泥椎弓釘在改善術后患者短期癥狀的同時明顯減低椎弓根釘松脫率[17-18]。
綜上所述,對于伴有骨質疏松多節段腰椎管狹窄癥患者,可注射骨水泥椎弓根釘內固定技術結合規范抗骨質疏松治療,在改善癥狀的同時明顯減少椎弓根釘的松脫率,在避免骨水泥外滲而增加透視次數同時會增加手術時間,但不影響出血量及術后康復,建議在病情允許時實行可注射骨水泥椎弓根釘技術。本研究也存在不足之處,如能增大多個臨床療效觀察指標及術后X線的Cobb角、術后MR檢查了解影像學改變能更全面論述,且受限于樣本量少,下一步將繼續隨訪長期的臨床療效及重新對椎弓根骨水泥具體量化指標的研究。

