癌癥病人阿片類藥物相關性便秘最佳循證實踐方案的制訂和應用
王 麗,陳佩娟,杜真真,陳春雨,張 露,張蘭芳
(南方醫科大學南方醫院,廣東 510515)
癌痛是中晚期癌癥病人最為常見的癥狀之一,阿片類藥物是治療慢性疼痛的主要藥物。在美國,超過50%的終末期癌癥病人使用阿片類藥物止痛治療。而阿片類藥物導致的胃腸道功能障礙是該類藥物常見的不良反應[1]。其中以阿片類藥物相關性便秘(OIC)最為常見,發生率為35%~70%[2],可明顯降低病人的生活質量,如其未得到有效控制,可引起腸梗阻等并發癥,影響疾病治療,成為緩解疼痛的障礙[3‐4]。而目前我國關于OIC 的預防及護理缺乏臨床科學實踐,故本研究基于循證實踐,查詢國際最新臨床實踐指南及系統評價,遵循科學證據對便秘進行預防及護理,并評價其臨床應用效果,旨在探索有效可行的評估預防管理模式,為此類病人便秘的系統管理提供科學依據。
1 構建循證實踐方案
1.1 搜索證據 檢索方式:以中文關鍵詞“癌癥、阿片類藥物、便秘、腸功能失調、預防、處理”,英文檢索詞“cancer/tumor/opioids/constipation/bowel dysfunction/prevention/treatment/management”計算機檢索相關領域的臨床實踐指南、系統評價等循證資源。檢索的數據庫包括:美國國立指南數據庫、Cochran圖書館、OVID循證數據庫、JBI 循證衛生保健數據庫、PubMed、中國生物醫學文獻數據庫、中文期刊全文數據庫、萬方數據資源系統等。
1.2 檢索結果 采用的證據主要來源于結構化的文獻檢索結果和循證資源數據庫,檢索結果主要為:臨床循證實踐指南6篇[5‐10],系統評價4篇[11‐14],前瞻性隨機對照研究1篇[15],JBI證據總結1篇[16]。
1.3 評價證據及制定循證實踐方案 以證據中的系統評價為信息來源,采用OQAQ(Oxman‐Guyatt Over‐view Quality Assessment Question)評價標準對納入的系統評價進行質量評價,采用英國2012 年更新的《臨床指南研究與評價系統》(Appraisal of Guidelines for Research and Evaluation,AGREEⅡ)對納入的指南進行質量評價;前瞻性隨機對照研究根據Cochrane Handbook(5.1.0)進行質量評價,證據總結的質量評價依據其納入指南或系統評價的質量而定[17]。在此基礎上,采用澳大利亞JBI 循證衛生保健機構2010 年版的推薦機構等級和證據水平分級表[18],對選擇、匯總、歸納出的最佳證據標注相應的證據等級和推薦建議(見表1)。然后,通過證據綜合、引入證據形成方案初稿、方案可用性評鑒及方案調整與修改4 個步驟量身制訂出適合臨床情境的癌癥病人OIC 預防及處理的循證實踐方案[19]。見圖1。

表1 癌癥病人OIC 預防和處理的最佳實踐推薦意見
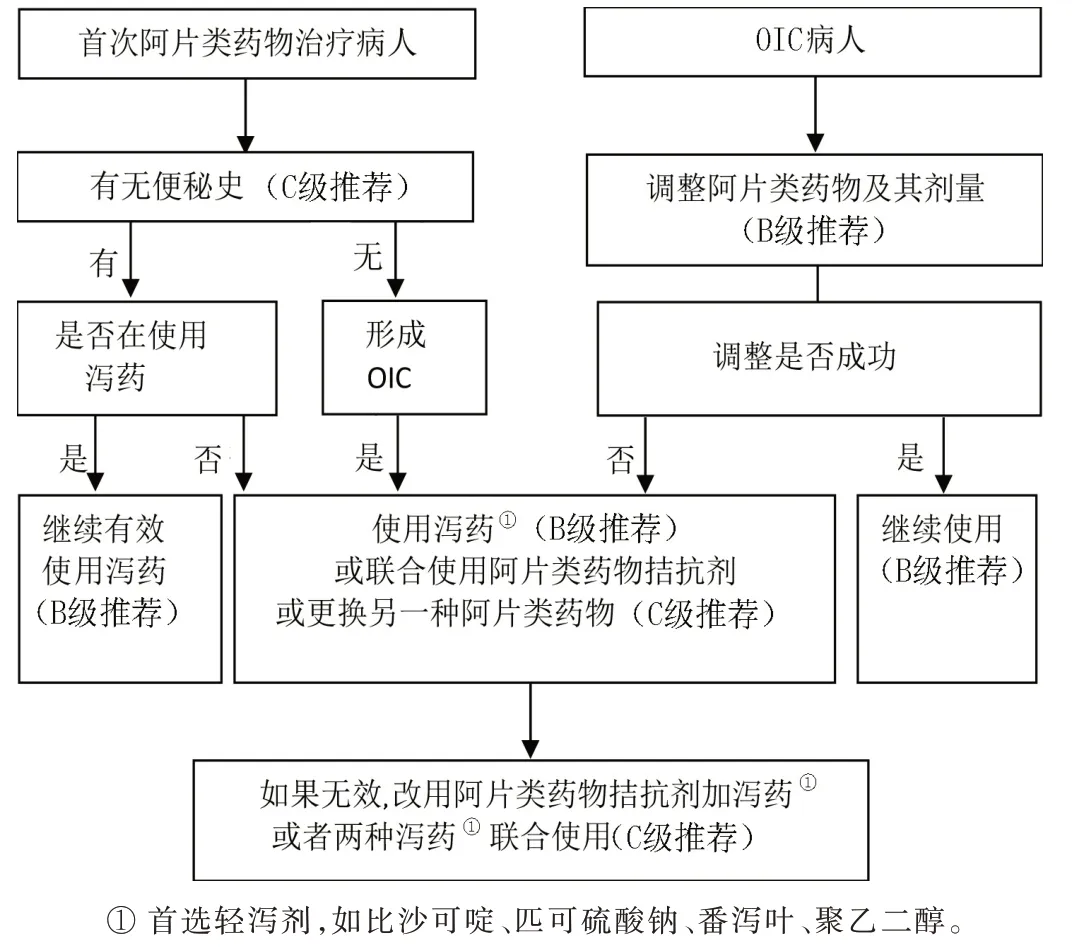
圖1 初始使用阿片類藥物和存在OIC 的處理指導流程
2 循證實踐方案的臨床應用
2.1 一般資料 采用便利抽樣的方法,選取2017 年4月—2018 年8 月入住放療科的癌癥病人為研究對象。納入標準:年齡≥18 歲,男女不限;認知、精神狀態正常;診斷明確的中重度癌痛(疼痛評分≥4 分),且首次服用阿片類藥物的病人;知曉自己所患疾病,自愿參加并簽署知情同意書。排除標準:既往存在直腸、結腸器質性病變,可能引起或加重便秘的共存疾病,包括慢性特發性便秘(功能性便秘)、腸道腫瘤、帕金森病、糖尿病以及致便秘用藥[如抗抑郁藥、抗組胺藥、鐵劑、非甾體抗炎藥(NSAIDs)]等;合并嚴重心、肝、腎等重要臟器功能不全者;留置胃管,流質飲食者;入選前參加過其他臨床試驗有可能影響本試驗結果的病人;未按規定方法治療,或資料不全者。符合上述標準者110 例,采用隨機數字表法分為對照組及觀察組,各55 例。
2.2 研究方法 觀察組和對照組均選擇服用以羥考酮緩釋片(批號: 189001;廠家:北京萌蒂制藥有限公司)為主的疼痛治療方案,所有病人均為每隔12 h 用藥1 次,根據疼痛程度遵醫囑調整用藥劑量,并進行便秘相關知識宣教。僅觀察組實施OIC 循證實踐方案,包括癌癥病人OIC 預防和處理的最佳實踐推薦意見和初始使用阿片類藥物和存在OIC 的處理指導流程。
2.3 評價指標
2.3.1 OIC 診斷標準 具體的診斷可參考新近發表的美國多學科工作組制定的OIC 診斷標準[20]:阿片類藥物治療超過1 周,自主排便次數每周少于3 次,排便費力,排便不盡感,大便干燥。但是應考慮到有些病人可能出現急性OIC,甚至服用1 次阿片類藥物后即出現便秘。
2.3.2 腸功能指數(Bowel Function Index,BFI)量表該量表由Mundipharma Research 機構于2002 年研制,專用于評估OIC 癥狀[5],共3 個條目,包括排便難易程度、排便不凈感和便秘的總體評價3 方面,每個條目均為0~100 數字評估表,0 表示無感覺,100 表示感覺最強烈,量表總分為3 個條目的平均分,分值越高,便秘的程度越重。總分為0~100 分,0~30 分為輕度便秘,31~60 分為中度便秘,61~100 分為重度便秘,分數越高,表示便秘越嚴重[21]。
2.3.3 生活質量核心量表(QLQ‐C30)該量表由歐洲癌癥研究與治療組織研制[22],專門用于癌癥病人,共包括30 個項目,其中5 個功能量表(軀體功能、角色功能、認知功能、情緒功能和社會功能)、3 個癥狀量表(疲乏、疼痛和惡心嘔吐)、6 個單項測量項目(包括氣促、失眠、食欲不振、便秘、腹瀉和經濟困難)和1 個整體生活質量量表。其中,5 個功能量表得分越高,生活質量越高;癥狀量表和單項項目的得分越高,癥狀越明顯。
2.4 統計學分析 采用SPSS 13.0 軟件對數據進行統計分析,計量資料以均數±標準差()表示,多組間比較采用方差分析,兩組間比較采用獨立樣本t檢驗,治療前后組內比較采用配對t檢驗。計數資料采用百分比表示,進行χ2檢驗。以P<0.05 為差異有統計學意義。
3 結果
3.1 一般資料分析 在干預過程中脫落10 例(脫落原因包括放棄治療、未按治療計劃提前出院及轉院等),此10 例不計入統計學分析,最終收集100 例完整資料(對照組51 例,觀察組49 例)。其中男69 例,女31例;年齡25~74(53.37±12.41)歲。兩組年齡、性別、文化程度、婚姻狀況、臨床分期、疾病種類等一般資料比較,差異均無統計學意義(P>0.05),組間具有可比性。詳見表2。

表2 兩組病人一般資料比較
3.2 兩組病人OIC 發生情況及腸功能指數評分比較 跟蹤隨訪8 周后,對照組便秘發生率為54.90%,顯著高于觀察組(26.53%),差異有統計學意義(P=0.004);在便秘的發生程度上,觀察組顯著輕于對照組(P=0.042),其中對照組以中度便秘為主,觀察組以輕度便秘為主,具體見表3。兩組病人腸功能指數比較顯示,觀察組3 個維度評分均顯著低于對照組(P<0.001),具體見表4。
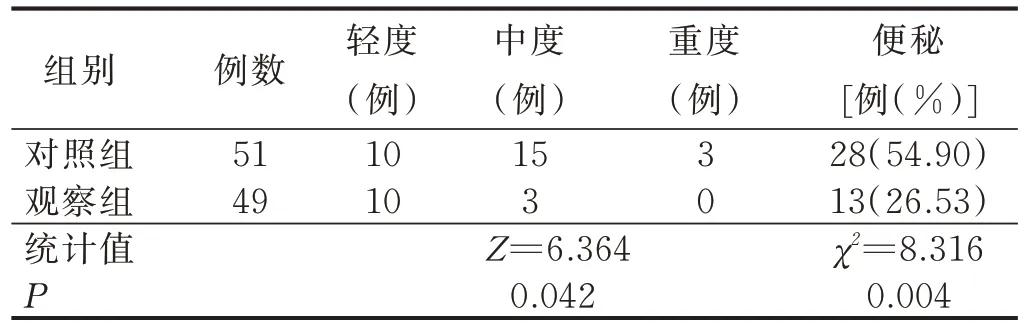
表3 兩組病人隨訪8 周后阿片類藥物相關性便秘發生情況比較
表4 兩組病人OIC 腸功能指數評分比較() 單位:分
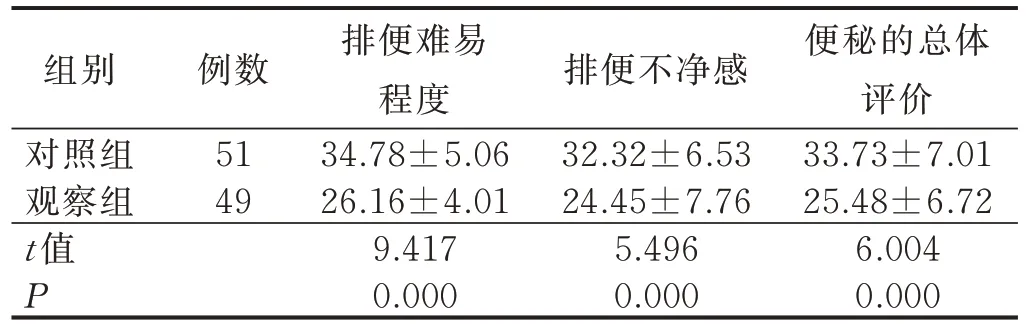
表4 兩組病人OIC 腸功能指數評分比較() 單位:分
3.3 兩組癌痛病人生活質量評分比較 將干預前兩組病人的得分和常模[23]進行比較,結果顯示,癌痛病人的整體生活質量處于中等偏下水平,在功能領域方面評分均顯著低于常模(P<0.05),以軀體功能表現最為明顯;而癥狀領域以及單項條目方面,氣促、腹瀉評分與常模比較差異無統計學意義(P>0.05),便秘癥狀得分顯著低于常模P<0.05),而疲乏、疼痛、食欲下降、惡心嘔吐、失眠、經濟困難評分均高于常模,差異有統計學意義(P<0.05),其中以疼痛最為突出。
干預前兩組病人生活質量評分差異無統計學意義(P>0.05)。干預后兩組癌痛病人總體生活質量及功能維度評分均有所提高,且觀察組的生活質量評分顯著高于對照組(P<0.05);癥狀領域以及單項條目方面,疲乏、疼痛、食欲下降、惡心嘔吐、失眠、經濟困難評分均有所降低,在疼痛、疲乏兩個方面觀察組評分低于對照組,差異有統計學意義(P<0.05);觀察組便秘癥狀得分顯著低于對照組(P<0.05)。具體見表5、表6。
表5 干預前兩組病人與常模[23]生活質量評分比較() 單位:分
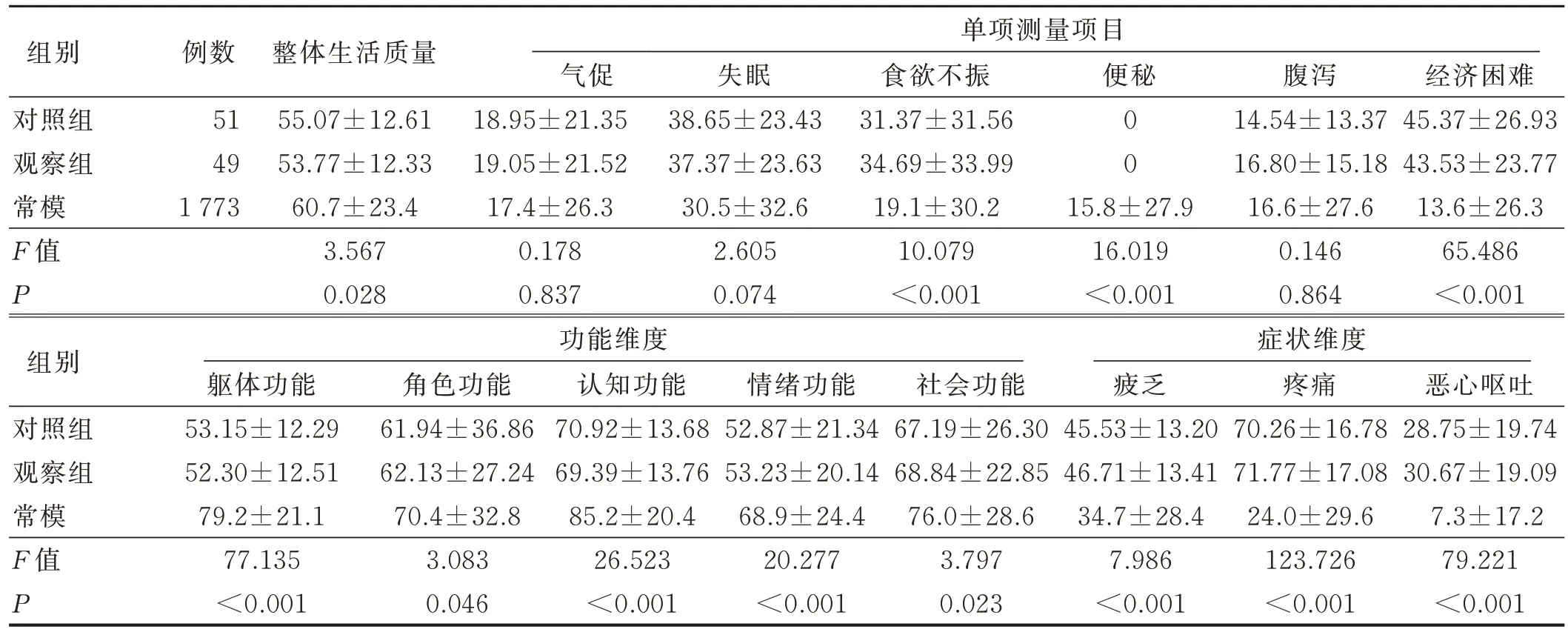
表5 干預前兩組病人與常模[23]生活質量評分比較() 單位:分
表6 干預后兩組病人生活質量評分比較() 單位:分
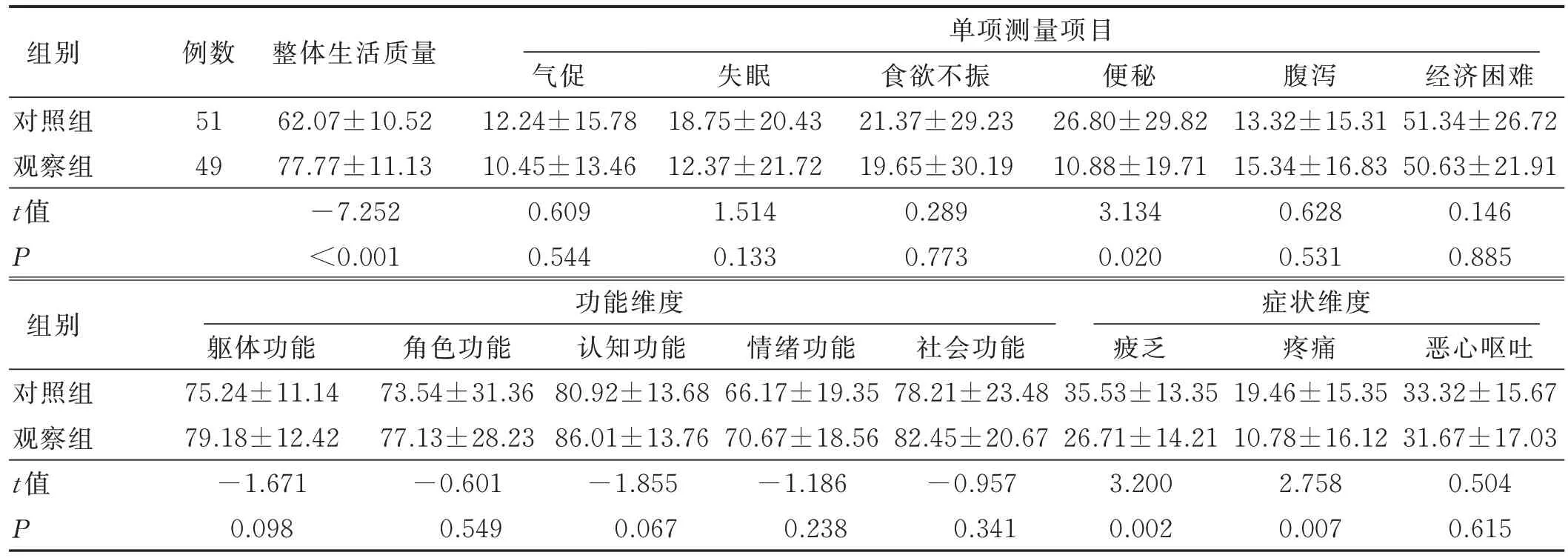
表6 干預后兩組病人生活質量評分比較() 單位:分
3 討論
3.1 循證實踐方案有助于降低癌癥病人OIC 的發生率,改善腸功能指數 癌痛是中晚期癌癥病人最為常見的癥狀之一,阿片類藥物是臨床上治療中重度癌痛常用的藥物,便秘是阿片類藥物最嚴重、也是最為突出的不良反應,發生率為35%~70%[2]。目前OIC 常見的治療與預防措施包括阿片類藥物轉換、預防性用藥(大便軟化劑、刺激性瀉藥等)和改變生活習慣(如增加液體攝入、增加膳食纖維、適當參加鍛煉等)。盡管如此,仍有許多病人便秘的癥狀并沒有完全改善。故本研究基于循證實踐制定出癌癥病人OIC 的干預方案并應用于臨床,結果發現,對照組OIC 發生率為54.90%。而國內學者楊麗華等[21]對107 例口服阿片類藥物的癌痛病人便秘情況進行調查,其發生率為91.6%,可能與以下因素有關:①研究納入的研究對象不同,存在抽樣誤差及地域性差異;②隨著醫務工作者對癌痛的重視及規范化治療的開展,使得阿片類藥物不良反應有所改善;③針對病人腸功能指數的調查時間點不同,本研究是口服阿片類藥物后8 周進行調查,而阿片類藥物引起的便秘多發生于初始口服該藥1~7 d[22],隨后得到臨床治療,故發生率有所下降。進一步比較兩組的腸功能指數,發現3 個維度評分觀察組均顯著低于對照組,國內學者張蘭[24]的研究結果也證實了循證護理干預對病人便秘癥狀的有效性。
3.2 癌痛病人的生活質量水平較低,臨床工作者應給予重視 本研究結果顯示,癌痛病人的整體生活質量處于中等偏下水平,顯著低于常模,略低于黃芹等[25]對188 例晚期腫瘤病人生活質量的調查結果。與楊萍等[26]對北京市30 所醫院的580 例存在癌痛的癌癥病人的調查結果相一致。軀體功能、認知、情緒功能等得分顯著低于常模,而疼痛、疲乏、惡心嘔吐、食欲不振、經濟困難顯著高于常模。許麗媛等[22]通過調查166 例應用阿片類藥物的癌痛病人的總體生活質量,也支持此觀點。干預前便秘維度得分顯示為0,可能與本研究納入的研究對象均為中重度疼痛且無便秘史的癌癥病人有關[27],軀體癥狀較為明顯,疼痛癥狀是主要突出問題;其次,本研究調查時病人初次發生癌痛初次口服阿片類藥物,國外學者Deng 等[28]研究認為疼痛與軀體癥狀、情緒癥狀、疲乏、食欲不振均有一定相關性,故癌痛病人在以上維度表現較為突出,因此,若疼痛得不到有效控制,勢必會導致病人軀體不適、焦慮等情緒問題,從而影響病人的生活質量。因癌癥病人處于疾病治療過程中,費用花銷較大,增加病人的經濟負擔,而化療均引起一定程度的惡心嘔吐,故較常模評分顯著提高。因此,醫護人員應關注癌痛病人的生活質量,對發生疼痛的病人進行及時治療,護理方面在病人家屬的配合下,給予病人更多的關心、照顧、支持,提供全面的人文關懷,疏導病人的心理焦慮等不適來提高病人的生活質量。
3.3 循證實踐方案提高了癌痛病人的生活質量 隨著循證醫學的發展及醫學技術的提高,癌癥病人治療效果的評價由以“疾病為中心”轉換為以“病人為中心”,故如何提高癌痛病人生活質量已引起了社會各界的關注及重視。本研究結果顯示,干預后兩組病人總體生活質量及功能維度評分較干預前均提升,且觀察組的總體生活質量顯著高于對照組,這與臨床對疼痛的規范化治療有關。隨著疼痛得到控制,兩組病人疲乏、食欲下降、惡心嘔吐、失眠評分均有所降低。尤其在疼痛、便秘、疲乏方面,觀察組評分顯著低于對照組,這與觀察組開展基于循證實踐的OIC 防治方案的實施有關,證實了循證實踐干預的有效性。由于阿片類藥物引起的便秘不可耐受,疼痛癥狀與便秘癥狀可能具有一定相關性,即若便秘得不到有效的預防及治療可影響病人疼痛的治療效果,主要包括漏服及減少阿片類藥物的劑量,導致疼痛控制不理想,進而嚴重影響病人的生活質量[29]。故臨床醫務工作者在規范化治療癌痛的同時,切實做好病人阿片類藥物的健康宣教,改變病人不合理用藥的觀念,加強用藥指導,提高病人用藥的依從性,積極預防及治療由阿片類藥物引起的便秘癥狀,做到“無痛生活”,從而提高生活質量[26]。
4 小結
本研究通過檢索文獻資料,篩查出防治OIC 的最佳臨床證據,并制定了相應的循證實踐方案,初步將該方案應用于臨床,并取得一定療效。在開展本次循證實踐項目過程中給本研究團隊帶來一定的啟示。首先,對于實踐者及其團隊而言,通過循證知識的培訓及學習,如文獻的類別、文獻檢索策略、證據的評價方法、證據水平及推薦等級等,在一定程度上增強了團隊循證護理實踐的認識,起到帶動科室其他護理工作者學習循證知識并將其應用臨床的意識。其次,通過循證實踐制訂出護理干預流程,使護理工作者在工作中做到有據可依,在工作中會主動思考目前的護理方法是否規范、科學并通過查閱文獻尋找循證證據,提高護理工作者的專業知識。最后,由于循證實踐的研究成果最終將在臨床中推廣應用才能體現其價值,故循證問題的提出應具有可操作性、可接受性,不可脫離臨床工作,循證實踐團隊應職責分明,積極配合才能將科研成果更好地應用于臨床,最終到達提高護理質量的目的。

