腹腔鏡與開腹手術下行胃十二指腸穿孔修補術的綜合療效對比研究
韓立軍 丁杞鋒 黃炎林
(東莞市大嶺山醫院普外科 東莞 523000)
胃十二指腸穿孔是一種多發于胃十二指腸潰瘍患者人群中的消化系統急癥,病發部位主要為胃竇前壁小彎側及十二指腸球部前壁,具有起病急、活躍性高等特征[1]。一旦患有胃十二指腸穿孔,若未能及時治療,極易引發腹膜炎等并發癥,對患者健康造成嚴重的影響。以往多采用開腹術進行治療,創傷大、并發癥發生率高,且住院時間長,增加了患者身心負擔。隨著醫療技術的發展不斷更新,腹腔鏡近年來在臨床治療胃十二指腸穿孔中被廣泛應用[2]。本研究針對行胃十二指腸穿孔修補術患者采用腹腔鏡與開腹手術的療效,選取2015年10月~2018年9月本院收治的58例胃十二指腸穿孔患者進行研究,現報道如下。
1 資料及方法
1.1 基礎資料
選取2015年10月~2018年9月本院收治的58例胃十二指腸穿孔患者作為研究對象,研究通過醫院倫理委員會批準。依據隨機數表法分為觀察組與對照組,各29例。觀察組男19例,女10例;年齡20~65歲,平均年齡(35.11±1.36)歲;穿孔至入院時間1~24h,平均穿孔至入院時間(16.98±1.79)h。對照組男17例,女12例;年齡19~66歲,平均年齡(36.01±1.85)歲;穿孔至入院時間3~25h,平均穿孔至入院時間(17.57±1.25)h。入組標準:患者無禁忌癥;簽署知情同意書;臨床資料完整。排除標準:合并心、腎、肝等嚴重疾病;嚴重腦部創傷史、精神病史、意識障礙等;依從性低,主動退出此項研究的患者;有腹部手術史;明顯腸梗阻腸管擴張。比較兩組患者性別、年齡、胃十二指腸穿孔至入院時間等基礎資料,差異無統計學意義(P>0.05),有對比意義。
1.2 治療方法
兩組患者術前常規麻醉,取仰臥位,予以氣管插管。對照組患者行上腹部縱向切口,觀察患者穿孔部位,采用氯化鈉(0.9%)沖洗,胃十二指腸穿孔處用4號線間距5mm全層間斷縫合兩針并加蓋大網膜固定,引流管留置,縫合切口;術后禁食、予以腸胃營養支持,同時予以抗生素等常規治療。觀察組幫助患者構建氣腹,調整壓力13~15mmHg,將鞘管插入臍部,借助腹腔鏡觀察患者胃穿孔胃部、情況;觀察過程中,按照胃十二指腸潰瘍實際狀況調整腹腔鏡,及時吸收清理漏出的食物與胃液,根據患者胃十二指腸穿孔狀況以及周邊組織進行治療;應用2-0號可吸收線在距離穿孔邊緣5~8mm處作全層間斷性縫合,縫合針數根據胃十二指腸穿孔大小而定,通常縫合2~3針;縫合結束后應用大網膜覆蓋穿孔部位,采用氯化鈉(0.9%)沖洗,下腹部與穿孔部位放置引流管,術后禁食、予以胃腸內營養支持,同時予以抗生素等常規治療。
1.3 評價指標
觀察評估兩組患者綜合臨床療效。療效評定標準[3]:顯效:穿孔部位愈合70%以上,臨床癥狀消失,無并發癥;有效,穿孔部位愈合50%~70%,臨床癥狀明顯改善,并發癥僅有1種;無效,穿孔部位愈合<50%,甚至病情加重,并發癥2種以上。總有效率=顯效率+有效率。觀察比較兩組患者住院天數、首次排氣時間、首次下床活動時間、術中出血量以及手術時間,比較兩組患者并發癥發生狀況:胃十二指腸穿孔復發、腹腔感染、腸梗阻、切口感染、盆腔感染、胃出血等。
1.4 統計方法
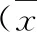
2 結果
2.1 兩組患者綜合療效比較
觀察組患者顯效55.17%、有效37.94%、無效6.89%,總有效率為93.11%;對照組患者顯效27.57%、有效44.85%、無效27.58%,總有效率為72.42%。觀察組患者綜合療效高于對照組,差異有統計學意義(P<0.05),見表1。
表1 兩組患者綜合療效比較[n(%)]

分組例數顯效有效無效總有效率對照組298(27.57)13(44.85)8(27.58)72.42觀察組2916(55.17)11(37.94)2(6.89)93.11χ2值15.004P值0.000
2.2 兩組患者臨床指標狀況比較
觀察組患者住院天數、首次排氣時間、首次下床活動時間、術中出血量以及手術時間分別為:(5.01±1.84)d、(15.56±2.29)h、(15.79±1.32)h、(12.89±1.17)ml、(66.01±1.43)min,均優于對照組[(8.39±1.76)d、(33.87±2.01)h、(26.99±1.55)h、(25.56±1.30)ml、(79.51±2.12)min],差異有統計學意義(P<0.05),見表2。
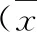

分組例數(n)住院天數(d)首次排氣時間(h)首次下床活動時間(h)術中出血量(ml)手術時間(min)對照組298.39±1.7633.87±2.0126.99±1.5525.56±1.3079.51±2.12觀察組295.01±1.8415.56±2.2915.79±1.3212.89±1.1766.01±1.43t值7.14832.36029.62539.01128.429P值0.0000.0000.0000.0000.000
2.3 兩組患者術后并發癥發生情況比較
觀察組患者腸梗阻3.45%、切口感染3.45%、胃出血3.45%,總發生率10.35%,并發癥發生狀況優于對照組(胃十二指腸穿孔復發6.89%、腹腔感染3.45%、腸梗阻6.89%、切口感染6.89%、盆腔感染3.45%、胃出血6.89%,總發生率34.46%),差異有統計學意義(P<0.05),見表3。
表3 兩組患者術后并發癥發生情況比較[n(%)]
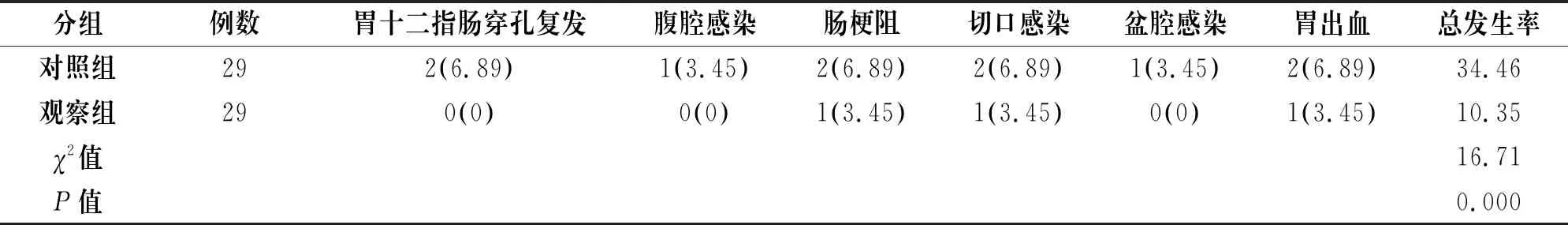
分組例數胃十二指腸穿孔復發腹腔感染腸梗阻切口感染盆腔感染胃出血總發生率對照組292(6.89)1(3.45)2(6.89)2(6.89)1(3.45)2(6.89)34.46觀察組290(0)0(0)1(3.45)1(3.45)0(0)1(3.45)10.35χ2值16.71P值0.000
3 討論
胃十二指腸穿孔屬于普外科臨床常見的急腹癥之一,起病迅速,發展快,病情危險,危及患者生命安全。作為消化性潰瘍嚴重的并發癥,患者臨床癥狀表現為上腹部劇烈疼痛,患者難以忍受;同時患者十二指腸、胃中的內容物會逐漸流出,刺激腹膜,從而疼痛擴散至全腹部。疼痛擴散后,患者的臨場表現轉換為血壓低、嘔吐、惡心、脈搏加快等,嚴重者甚至出現敗血癥、膿毒血癥、中毒性腸麻痹,若還未能診治,隨著病情的發展最終造成中毒性休克,引發死亡。研究報道,急性胃十二指腸穿孔死亡率高達20%[4],且年齡不一。以往臨床多采用開腹術下行胃十二指腸穿孔修復術治療胃十二指腸穿孔,雖然有一定臨床療效,但并發癥發生率高,住院時間長,對患者預后造成不良影響。
近年來,醫療技術的進步更新了胃十二指腸穿孔修復術。與開腹術下行胃十二指腸穿孔修復術相比較,腹腔鏡下行胃十二指腸穿孔修復術效果更佳[5]。主要體現在:其一,術中能夠通過腹腔鏡全面觀察患者胃十二指腸穿孔部位,滿足手術需求,此外還能借助輔助檢查工具經過腹腔鏡,觀察患者病情發展狀況,避免開腹術中的盲點問題;其二,腹腔鏡下行胃十二指腸穿孔修復術的創口小,減少患者手術時損傷,有利于患者康復;其三,能有效控制術中出血狀況,同時避免臟器的外露,從而降低患者臟器的刺激程度,減少手術給腸胃帶來的不良影響,縮短患者首次排氣時間。臨床研究顯示,對胃十二指腸穿孔患者采取腹腔鏡下行胃十二指腸穿孔修復術,總有效率為95.00%,高于對照組(開腹術)75.00%,且腹腔鏡組的并發癥發生率為5.00%,明顯高于對照組20.00%,差異均有統計學意義(P<0.05)。本研究結論與其基本保持一致。本研究結果顯示:觀察組患者臨床療效為93.11%,高于對照組(72.42%);觀察組察組患者住院天數、首次排氣時間、首次下床活動時間、術中出血量以及手術時間等臨床指標均優于對照組;且觀察組胃十二指腸穿孔復發、腹腔感染、腸梗阻、切口感染、盆腔感染、胃出血等并發癥發生率為10.35%,低于對照組,差異均有統計學意義(P<0.05)。但由于本研究數據較小,造成研究結果存在差異,需收集更多病例,擴大數據才能得到精準結果。
綜上所述,腹腔鏡對比開腹術下行胃十二指腸穿孔修復術,能有效提高臨床療效,改善患者臨床各指標,降低并發癥發生率,推廣價值顯著。