Child-Pugh評分和ALBI分級預測經肝動脈化療栓塞治療不可切除肝細胞癌預后的價值比較
王哲軒,王恩鑫,夏冬東,白 葦,王秋和,袁 潔,李曉梅,牛 靜,郭文剛,李 凱,殷占新, 韓國宏
空軍軍醫大學西京消化病醫院 消化介入科, 西安 710032
Child-Pugh評分系統常規運用于評估伴有慢性肝病的肝細胞癌(HCC)患者的疾病嚴重程度和預后,對確定患者HCC治療方式選擇起著核心作用,因此其也是巴塞羅那臨床肝癌(BCLC)分期系統的基石[1]。 然而,在這種情況下應用Child-Pugh評分系統已經超出了最初的適應人群,并且在進行評估時引入了腹水和肝性腦病這些相對主觀的因素[2-3]。
Johnson等[4]最近提出了一個基于Alb和TBil水平來評估肝功能的新模型,稱為ALBI評分。ALBI評分只運用了這2個客觀指標對肝癌患者的肝功能進行分層,使得臨床應用更加方便;尤其是對于Child-Pugh A級的患者,ALBI評分仍然能夠進一步對肝功能進行細致的分類,對指導患者的治療選擇尤其重要[5]。ALBI的臨床適應性已在多個國家和地區的患者中得到普遍的驗證[6-10]。
根據當前的治療指南,肝動脈化療栓塞術(TACE)是BCLC B期患者的標準治療方法[11-12];并且在真實世界當中,TACE仍然是不可切除肝癌患者最常應用的治療方式[13]。對于BCLC A期的肝癌,TACE可以作為肝切除以及肝移植之前的降級、降期的“橋接”治療,以及聯合消融的治愈性治療[14-15]。對于BCLC C期的肝癌,TACE聯合分子靶向藥物索拉非尼可以取得顯著的療效[16]。無論哪種情況,就治療耐受性而言,肝病的嚴重程度都是預測患者生存以及治療獲益的關鍵因素。Child-Pugh評分一直以來用于評估肝癌患者的肝功能,以確定患者是否適合介入治療。因此,本研究旨在評估并比較經典的Child-Pugh評分和最新的ALBI評分作為接受TACE治療的HCC患者生存預測的有效性以及區分能力。
1 資料與方法
1.1 研究對象 回顧性收集2010年1月-2014年12月在本院接受TACE治療的不可切除HCC患者。納入標準:(1)根據美國肝病學會(AASLD)[11]和歐洲肝病學會(EASL)[12]肝癌治療指南診斷為HCC,并接受TACE治療;(2)Child-Pugh A級;(3)美國東部腫瘤協作組(ECOG)體能評分≤1分。排除標準:(1)癌栓侵犯門靜脈主干及其分支;(2)有肝外轉移;(3)腫瘤破裂出血;(4)彌漫性HCC;(5)伴有肝硬化失代償事件(黃疸、腹水、消化道出血、肝性腦病);(6)伴有其他惡性腫瘤;(7)合并嚴重的心腦肺腎等疾病。本研究通過空軍軍醫大學西京消化病醫院醫學倫理委員會審批(批號:KY20192054-C-1),所有患者及家屬均簽署知情同意書。
1.2 數據收集 收集患者的流行病學資料(年齡、性別、病因等),實驗室檢查資料(血常規、肝腎功能、凝血功能等),以及影像學檢查資料(腫瘤大小、數目等)。總生存時間:從患者接受首次TACE治療開始到患者死亡或最后1次臨床隨訪(刪失)。
1.3 評估和分期 依據基線數據,按照Child-Pugh評分(肝功能)和BCLC分期(肝功能,腫瘤大小和數量,癌癥癥狀)進行分期。ALBI計算公式:ALBI評分=(log10TBil×0.66)+(-0.085×Alb),其中膽紅素的單位為μmol/L,Alb的單位為g/L。1級:ALBI評分≤-2.6;2級:-2.6
1.4 TACE治療方法 所有患者均采用傳統的碘油TACE治療。使用2~20 ml碘化油與多柔比星(10~40 mg)、絲裂霉素(2~10 mg)混合形成乳劑,經肝動脈導管超選擇注入腫瘤的供血動脈,然后使用明膠海綿或 PVA顆粒進行動脈栓塞,直至主要供血動脈血流停滯。
1.5 隨訪及復查 TACE治療術后2 d進行CT平掃,評估碘油的沉積情況;首次TACE治療后患者在4~6周內復查實驗室檢查以及腹部增強CT或MRI,根據影像學評價的結果、患者的肝功能以及總體情況決定患者是否應該再次接受TACE治療。隨訪截至日期為2016年6月30日。
1.6 統計學方法 采用SPSS17.0和R 3.3.1統計軟件進行數據分析。本研究使用意向性分析原則進行統計分析。計量資料采用M(P25~P75)表示。采用Kaplan-Meier法繪制生存曲線,log-rank檢驗進行生存分析,并采用逐步向前的Cox回歸模型進行多因素分析。采用依時受試者工作特征曲線(ROC)、曲線下面積(AUC)以及C指數評估并比較2種預后模型對總體生存的預測能力。生存時間,風險比(HR)以及C指數均計算區間估計值[95%可信區間(CI)]。P<0.05為差異具有統計學意義。
2 結果
2.1 一般資料 本研究最終納入185例患者,所有患者基線特征見表1。

表1 185例患者基線特征
注:ECOG, 東部合作腫瘤小組。
2.2 總體生存情況 截至隨訪結束,共有148例患者死亡,37例存活,中位隨訪時間21.6 (10.3~32.8)個月。在隨訪期內,患者行TACE的次數為2(1~3)次,生存時間21.6(15.5~27.7)個月。
2.3 中位生存時間比較 根據Child-Pugh評分,5分患者的中位生存時間為25.3(20.1-30.5)個月,6分患者的中位生存時間為8.6(7.5~16.9)個月,二者生存時間比較差異有統計學意義(P=0.002)(圖1a)。根據ALBI評分,1級的患者中位生存時間為29.1(25.9~32.3)個月,2級患者的中位生存時間為15.1(12.7~17.6)個月,二者生存時間比較差異有統計學意義(P<0.001)(圖1b)。
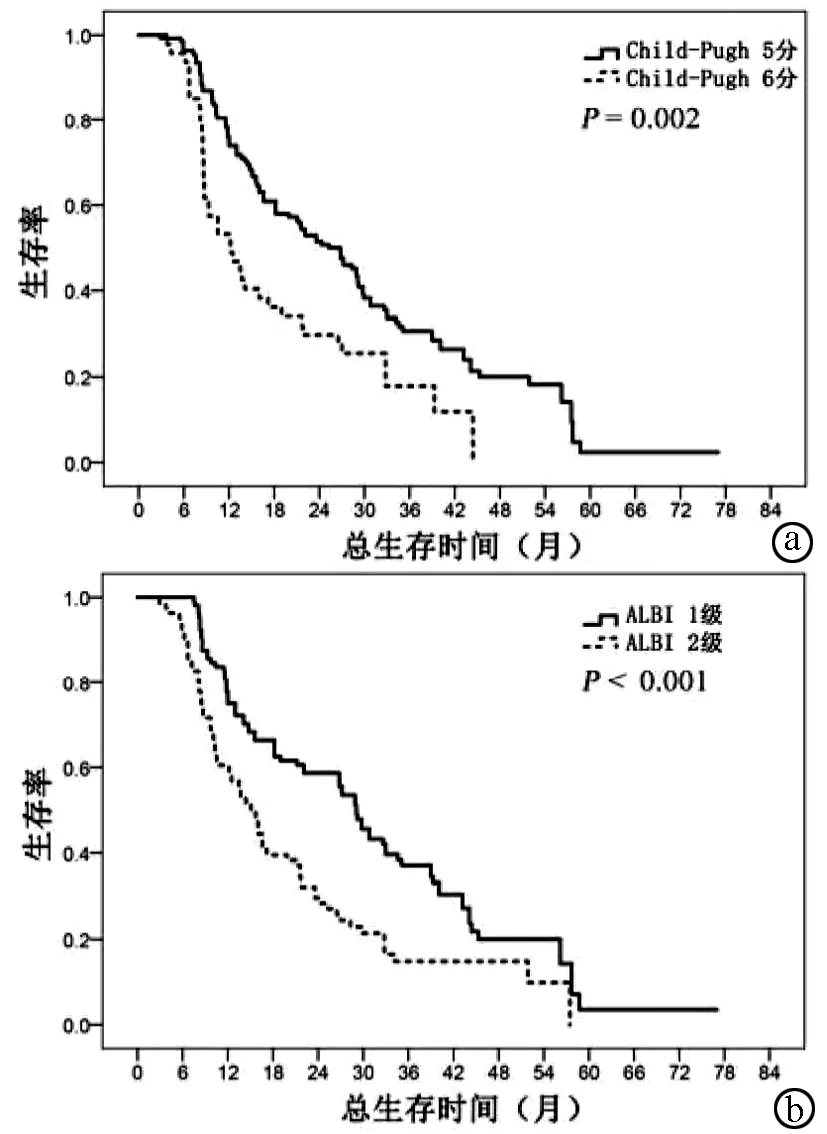
注:a,Child-Pugh評分分層;b,ALBI等級分層。
2.4 Child-Pugh評分和ALBI分級對患者生存的影響
患者的基線特征為自變量,生存狀態和時間為因變量,進行Cox回歸分析,單因素分析結果顯示,ECOG評分、腫瘤大小、腫瘤數目、AFP、AST、Alb、TBil、Child-Pugh評分以及ALBI分級均與生存相關(P值均<0.05)(表2);通過三個分析模型發現,腫瘤大小在逐步回歸之后,未被引入最終的多因素回歸模型;在多因素分析調整風險比(HR)之后,Child-Pugh評分(HR=1.75,P=0.005)和ALBI評分(HR=1.82,P=0.001)都可以獨立預測患者的總生存時間,并且組成ALBI評分的兩個變量,Alb(HR=0.93,P<0.001)和TBil(HR=1.04,P<0.001)也是生存的獨立預測因素(表2)。
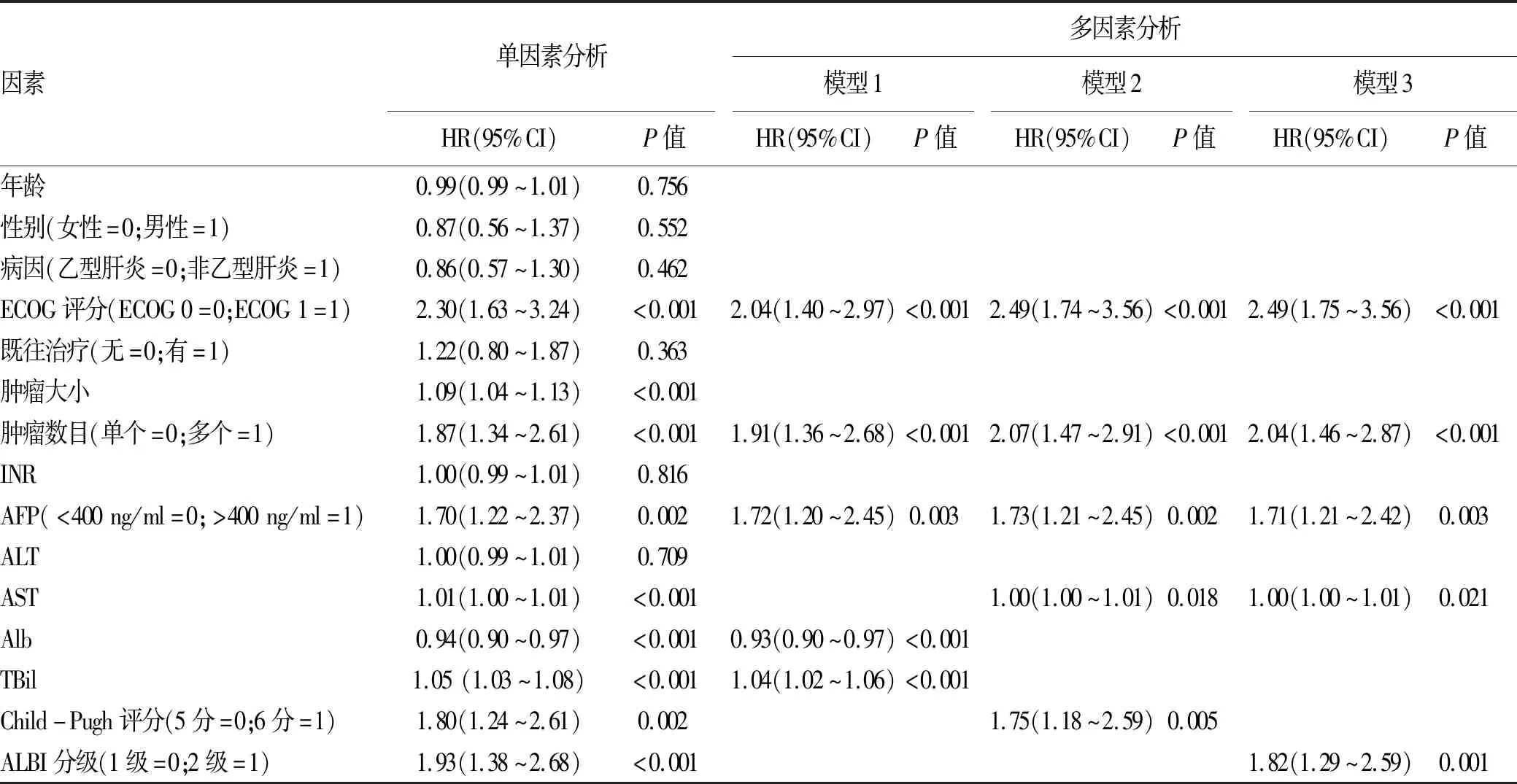
表2 Cox回歸分析
注:模型1,納入除AST、Child-Pugh評分和ALBI等級外單因素分析有意義的變量;模型2,納入除Alb、TBil和ALBI等級以外單因素分析有意義的變量;模型3,納入除Alb、TBil和Child-Pugh評分以外單因素分析有意義的變量。
2.5 預測價值的比較 ROC曲線結果顯示,隨著觀察時間的延長,Child-Pugh評分對生存的預測能力呈下降趨勢,而ALBI評分的預測能力比較穩定。在預測1年以內的生存方面,2種評分方式的預測能力相近,而隨著時間的延長,ALBI評分的預測價值更高(圖2)。另外,Child-Pugh評分的C指數為0.57(95%CI:0.53~0.60),ALBI的C指數為0.63(95%CI:0.57~0.68)。
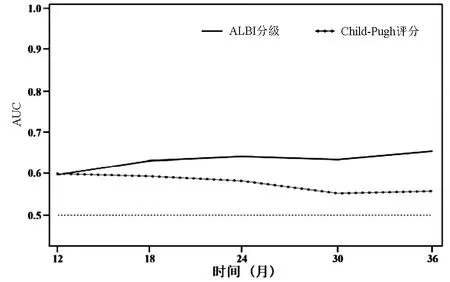
圖2 依時ROC曲線
3 討論
ALBI分級系統是一個只通過Alb和TBil的水平就可以評價HCC患者肝功能的簡單實用的模型,并且與患者生存相關[4]。該預測模型的產生采用的是連續性的Alb和TBil數值,從而避免了利用截斷點分層而帶來的主觀性;另外,比較Child-Pugh評分,ALBI分級納入了更少的變量并且排除了主觀判斷性更強的腹水以及肝性腦病,使得該模型更加方便和客觀[5]。本研究結果發現,在損失更多變量的前提下,ALBI評分仍然能顯示出相似甚至更高的預測能力,從而進一步肯定了其預后價值。然而,本研究排除了伴有失代償事件的Child-Pugh A級的患者,因此在其結果的外推和拓展上仍然受到一定的限制,需要更加謹慎。另外,根據Child-Pugh評分進行分層,2組人群分別占74.6%和25.4%;根據ALBI分級進行分層,2組人群分別占56.2%和43.8%。由此可以看出,Child-Pugh評分的分層并不均衡,而ALBI分級的分層卻更為平均。因此,對于Child-Pugh A級的患者在進一步統計分析分層時,應該優先考慮ALBI評分。
TACE是中期肝癌的標準治療,也是在不可切除肝癌中應用最為廣泛的姑息性治療方式,并且其長期療效得到了普遍的臨床證實[13]。由于接受TACE治療人群存在巨大的復雜性,因此在進行TACE治療之前進行合理、細致的危險分層,對于選擇合適的手術人群,早期判斷預后具有重要價值[17]。近年來多種評分系統通過整合患者基線的腫瘤負荷、肝功能及AFP水平,對患者進行危險分層,并以此來篩選出TACE的合適人群。但是這些評分系統復雜的計算方式使得其臨床應用受到了很大的限制,并且在統計學方法上存在過度擬合的問題,因此回歸并改良傳統的腫瘤臨床分期以及亞分期尤其重要[18-19]。本研究發現,不管是Child-Pugh評分還是ALBI評分,其C指數以及AUC都不超過0.75,這就對肝功能在研究人群中的預后作用提出了質疑。前期,筆者團隊聯合全國24個研究中心,提出“Six-and-Twelve”的預后模型,只需通過腫瘤最大徑和數目相加的代數和來預測HCC患者接受TACE治療的療效,并對中期肝癌的腫瘤負荷進行分層[20]。因此,對于Child-Pugh A級的HCC患者,可能腫瘤負荷對其預后的影響更大,聯合ALBI評分可能會達到錦上添花的作用效果。根據本研究結果,Child-Pugh評分的早期預測能力與ALBI等級相當,但對1年以后的預測能力顯著降低,因此對于死亡風險高的患者(腫瘤負荷大,體能評分差以及門靜脈侵犯)可能2種評分方式都合適,而死亡風險低的患者ALBI評分可能更好。但是由于樣本量較小,難以通過亞組分析得到相對可靠的結果。
綜上所述,本研究發現Child-Pugh評分和ALBI分級均可以對肝功能良好(Child-Pugh A級)并接受TACE治療的不可切除HCC患者進行預后預測,而ALBI分級的預測能力要比Child-Pugh評分更強。通過聯合ALBI評分與腫瘤負荷等其他相關因素,可能會實現更加細致合理的危險分層。

