膿毒癥合并早期急性腎損傷患者sTREM-1、Ang-2及PCT水平變化及其與預后相關性分析
梁 維,趙 靜,馮 玲,何志婷
膿毒癥是一種因患者全身出現(xiàn)的惡性炎性反應狀態(tài),主要由于各種感染、創(chuàng)傷、外科手術等反復刺激導致機體產(chǎn)生大量炎性因子,患者的病情多變且不穩(wěn)定,容易合并急性腎損傷(acute kidney injury, AKI),隨著病情的進一步發(fā)展可能會出現(xiàn)多器官功能衰竭[1-2]。臨床研究顯示,膿毒癥一旦發(fā)生AKI后其預后效果差、病死率高[3]。因此判斷膿毒癥患者的AKI發(fā)生,有利于對患者采取有效、針對性的干預治療,減緩腎臟的進一步損傷,改善患者的預后,由于目前臨床對于膿毒癥患者AKI的診斷指標缺乏足夠的敏感性和特異性,因此尋求高敏感性和特異性生物標志物尤為重要[4-5]。研究顯示,可溶性髓樣細胞觸發(fā)受體-1(sTREM-1)、血管生成素-2(Ang-2)及降鈣素原(PCT)水平在早期腎損傷患者的血清中表達顯著增加,并可隨病情的嚴重程度而變化[6-8],提示其可作為早期AKI診斷及預后監(jiān)測的生物標志物,因此本研究通過探討膿毒癥合并早期AKI患者治療前后sTREM-1、Ang-2及PCT水平變化,分析其與預后相關性。現(xiàn)報告如下。
1 資料與方法
1.1臨床資料 將2015年6月—2018年1月我院收治的98例ICU膿毒癥患者為研究對象,其中膿毒癥合并AKI者35例,男19例,女16例,年齡32~87(67.07±8.27)歲;體重59~82(72.37±2.14)kg;體重指數(shù)(BMI)17~23(19.75±2.27)kg/m2。未合并AKI者63例,男33例,女30例,年齡38~87(66.97±8.19)歲;體重59~83(72.25±2.21)kg;BMI為16~23(19.81±2.31)kg/m2。2組年齡、性別、BMI比較差異無統(tǒng)計學意義(P>0.05),具有可比性。
1.2納入及排除標準 納入標準:首次入住我院ICU膿毒癥患者;符合2012年膿毒癥指南對膿毒癥的診斷標準[9];2012年KDIGO指南推薦的AKI診斷標準[10]:48 h內肌酐(Scr)升高≥0.3 mg/dl;原Scr值增長≥50%基線水平;尿量<0.5 ml/(kg·h)且持續(xù)6 h以上;患者熟知本研究自愿參與。排除標準:原有慢性腎功能不全;腫瘤患者;因藥物、疾病等引起的非膿毒癥AKI患者;3個月內使用過糖皮質激素治療;治療不耐受。終點時間:患者發(fā)生明確的AKI;患者轉出ICU病房;患者死亡。本研究均經(jīng)醫(yī)院倫理委員會批準。
1.3治療方法 按照國際膿毒癥診療治療處理,對所有患者治療前保留患者的血液樣本,同時給予抗感染、體液復蘇、機械通氣、抗休克等方式進行一般治療處理。AKI患者采用連續(xù)血液凈化治療,選用旭化成ACH-10床邊血液凈化機,采用低分子肝素抗凝,置換液2 L/h以前稀釋方式輸入,首次連續(xù)24 h或48 h治療,病情穩(wěn)定后改為日間透析12 h,共進行72 h;治療過程中密切監(jiān)測患者的血壓、凝血功能、血糖等變化。
1.4觀察指標 所有患者入院24 h內空腹采集4 ml外周血于一次性采血管,室溫靜置30 min,3000 r/min離心8 min分離血清,-80℃保存,由專門人員管理并檢測。根據(jù)患者的病情發(fā)展,一旦確診發(fā)生早期AKI,立即將患者的血液樣本分離血清保存,AKI患者采用連續(xù)血液凈化治療48 h后,再次采集患者血清,采用酶聯(lián)免疫吸附法(ELISA)測定所有血清樣本中sTREM-1、Ang-2及PCT水平,試劑盒由江蘇江萊生物有限公司提供。根據(jù)膿毒癥合并AKI患者治療28 d疾病轉歸情況分為惡化組和好轉組,惡化標準:患者死亡;器官功能無明顯好轉。對比2組血清中上述蛋白水平。
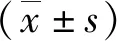
2 結果
2.1膿毒癥合并AKI組和未合并AKI組血清中sTREM-1、Ang-2及PCT水平比較 膿毒癥合并AKI組血清中sTREM-1、Ang-2及PCT水平明顯高于未合并AKI組,差異有統(tǒng)計學意義(P<0.01)。見表1。
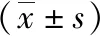
表1 膿毒癥合并AKI組和未合并AKI組血清中sTREM-1、Ang-2及PCT水平對比
注:AKI為急性腎損傷;sTREM-1為可溶性髓樣細胞觸發(fā)受體-1,Ang-2為血管生成素-2,PCT為降鈣素原;與未合并AKI組比較,bP<0.01
2.2膿毒癥合并AKI患者治療前后血清中sTREM-1、Ang-2及PCT水平比較 膿毒癥合并AKI患者治療后血清中sTREM-1、Ang-2及PCT水平明顯低于治療前,差異有統(tǒng)計學意義(P<0.01)。見表2。
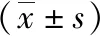
表2 35例膿毒癥合并AKI患者治療前后血清中sTREM-1、Ang-2及PCT水平比較
注:AKI為急性腎損傷;sTREM-1為可溶性髓樣細胞觸發(fā)受體-1,Ang-2為血管生成素-2,PCT為降鈣素原;與治療前比較,bP<0.01
2.3膿毒癥合并AKI惡化組和好轉組患者血清中sTREM-1、Ang-2及PCT水平比較 膿毒癥合并AKI惡化組患者血清中sTREM-1、Ang-2及PCT水平明顯高于好轉組,差異有統(tǒng)計學意義(P<0.01)。見表3。
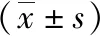
表3 35例膿毒癥合并AKI血清中sTREM-1、Ang-2及PCT水平比較
注:AKI為急性腎損傷;sTREM-1為可溶性髓樣細胞觸發(fā)受體-1,Ang-2為血管生成素-2,PCT為降鈣素原;與好轉組比較,bP<0.01
2.4血清sTREM-1、Ang-2及PCT水平與膿毒癥AKI惡化患者相關性分析 繪制膿毒癥合并AKI惡化患者血清中sTREM-1、Ang-2及PCT水平ROC曲線分析,顯示sTREM-1的曲線下面積(AUC)為0.76,Ang-2的AUC為0.73,PCT的AUC為0.81。見圖1,表4。

圖1 血清sTREM-1、Ang-2及PCT水平與膿毒癥AKI惡化患者相關性ROC曲線分析
AKI為急性腎損傷;sTREM-1為可溶性髓樣細胞觸發(fā)受體-1,Ang-2為血管生成素-2,PCT為降鈣素原

表4 血清sTREM-1、Ang-2及PCT水平與膿毒癥AKI惡化患者ROC曲線分析
注:AKI為急性腎損傷;sTREM-1為可溶性髓樣細胞觸發(fā)受體-1,Ang-2為血管生成素-2,PCT為降鈣素原
3 討論
膿毒癥是一種常見的致命性疾病,患者因無法有效控制入侵機體的微生物活動性感染,引起全身性的炎性綜合反應,容易進一步發(fā)展為膿毒性休克、多器官功能障礙綜合征。其中AKI是膿毒癥患者常見的并發(fā)癥,與膿毒癥未合并AKI患者相比,其住院時間更久,且發(fā)病率和病死率較高。本研究中膿毒癥AKI發(fā)病率為35.71%,與國內外報道的膿毒癥AKI發(fā)病率在31.5%~44.9%相近[11-12]。
膿毒癥的發(fā)病過程中,多種炎性介質為疾病的發(fā)展起到關鍵作用,TREM-1是表達于中性粒細胞和巨噬細胞表面的受體,是免疫球蛋白的成員之一,發(fā)揮免疫型號放大的功效,血清中可溶性TREM-1水平與患者炎性反應程度密切相關[13];Ang-2屬于血管生成素,屬于前炎性細胞因子,與細胞損傷程度相關[14];PCT是甲狀腺C細胞分泌的糖蛋白,正常情況下血清中的表達水平極低,當機體存在感染的情況下其水平顯著增加[15]。本研究結果顯示,膿毒癥合并AKI組血清中sTREM-1、Ang-2及PCT水平明顯高于未合并AKI組,這可能與患者因腎損傷引起機體更為強烈的炎性反應有關,同時羅運山等[16]、劉禹和楊衛(wèi)澤[17]的研究也顯示,膿毒癥AKI患者血清中炎性因子水平明顯高于非AKI患者。
為了探討上述生物標志物能否作為膿毒癥AKI患者治療效果及預后的評估依據(jù),本研究對患者治療前后血清中生物標志物的水平進行檢測,結果顯示膿毒癥合并AKI組治療后血清中sTREM-1、Ang-2及PCT水平明顯降低,提示患者血清中上述蛋白的監(jiān)測可以作為評估治療效果的參考依據(jù),其可能原因與患者接受血液凈化治療,能夠清除因腎損傷導致代謝產(chǎn)物積累,降低炎性因子刺激有關[18]。本研究結果還顯示,膿毒癥合并AKI惡化組患者血清中sTREM-1、Ang-2、PCT明顯高于好轉組,提示其可以作為評估預后的指標。通過ROC曲線分析上述指標與膿毒癥合并AKI惡化的相關性,結果顯示sTREM-1的AUC為0.76,Ang-2的AUC為0.73,PCT的AUC為0.81,表明上述指標均可以作為膿毒癥AKI患者不良預后的檢測指標,其可能原因是由于隨著患者病情的發(fā)展,連續(xù)的血液凈化雖然能夠在一定程度緩解機體的炎性反應程度,但無法在較短的時間內緩解患者的器官功能障礙,導致患者預后不良。潘定康等[19]、王雪婷等[20]研究也表明,膿毒癥AKI患者經(jīng)過治療后,血清中高水平的sTREM-1、Ang-2、PCT預示患者可能存在較差的預后。
綜上所述,膿毒癥合并早期AKI患者治療后較高水平的sTREM-1、Ang-2、PCT血清含量與患者的不良預后密切相關。

