射頻消融術與傳統手術治療外傷性脾破裂的臨床效果比較
肖 琳,姜淮蕪,歐榮冊
在臨床腹部臟器傷中,外傷性脾破裂是較為常見的一種,在腹部閉合性損傷中占20%~38%。據臨床深入研究,脾臟具有造血、儲血、濾血、抗感染、抗腫瘤等作用,在免疫功能中發揮的價值具有多重性[1-3]。對外傷性脾破裂的治療采用脾部分切除、動脈結扎、脾修補術等,脾臟血流豐富,進行脾臟部分切除后容易導致兇險感染,對術后患者的免疫功能與生命健康安全造成嚴重影響[4-5]。隨著臨床的醫療水平不斷進步,治療脾破裂傷對脾臟進行保留的手術逐漸增多,如縫合修補術、物理凝固止血、生物膠粘合止血等,而射頻消融術為物理凝固治療,主要作用機制是通過熱效應使組織固化達到止血目的。本研究對傳統手術與射頻消融術治療外傷性脾破裂患者的臨床效果進行對比。現報告如下。
1 資料與方法
1.1臨床資料 選取我院2014年2月—2019年2月收治90例外傷性脾破裂為研究對象,按不同的治療方案分為對照組和觀察組各45例。納入標準:無手術禁忌證能耐受手術;所有患者均有明確外傷,經CT、超聲確診;患者及其家屬簽署治療知情同意書。排除標準:病情嚴重需進行脾切除患者;存在嚴重精神障礙無自我意識患者;不愿接受手術治療,要求保守治療患者。觀察組男24例,女21例,年齡24~62(37.41±2.13)歲;脾受損程度分級據《全國外科脾臟外科學術研討會所制定的受損程度分級》[6]分為Ⅰ級19例,Ⅱ級14例,Ⅲ級12例。對照組男28例,女17例,年齡24~62(38.72±2.34)歲;脾受損程度分為Ⅰ級17例,Ⅱ級15例,Ⅲ級13例。2組性別、年齡等臨床資料比較差異無統計學意義(P>0.05),具有可比性。
1.2方法 所有患者均進行術前準備,開通靜脈通道,監測生命體征。對照組采用傳統脾破裂傷縫合修補術。觀察組采取射頻消融方案:進行腹腔探查,對脾臟保留價值進行確認后對脾臟進行止血治療,可采用尿管間斷或指捏法阻斷脾蒂。相關參數調整好后據不同患者的脾臟損傷程度采取不同的止血方法進行射頻消融。對損傷Ⅰ、Ⅱ級患者可采用Hahib 4X雙極凝血器淺插或靠近裂口0.5 cm處,對于損傷Ⅲ、Ⅳ級病情較嚴重患者則在創面直接使用凝血器進行射頻止血后再對創面用普通刀片進行修整,然后創面針垂直插入行射頻消融治療。對需要進行部分脾臟切除患者則先標記預切線,創造凝固帶約2 cm寬度,對垂直深度進行確定后進行最大深度穿刺,采用疊瓦式推進,用普通刀片對凝血帶進行部分脾切除,在取出切除部分脾組織后,對術區、腹腔進行沖洗,留置常規腹腔引流管。術后均給予抗感染等對癥治療。
1.3觀察指標
1.3.1血小板檢測:檢測2組術前、術后1、5、10、15、30 d血小板計數。抽取靜脈血5 ml采用自動血細胞計數儀檢測。
1.3.2免疫功能:對2組術前、術后30 d時抽取靜脈血進行免疫功能檢測。采用免疫分析檢測免疫球蛋白IgG、IgM、IgA水平。
1.3.3術中情況:觀察2組術中出血量、手術時間、是否保脾成功。
1.3.4術后情況:觀察術后24 h腹腔引流量、術后輸血例數、總住院時間、術后并發癥發生情況。
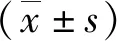
2 結果
2.1血小板 2組血小板水平術后1、5、10、15、30 d高于術前(P<0.05),且術后10 d達到最高峰后逐漸下降。2組術后1、5、10、15、30 d血小板計數比較差異無統計學意義(P>0.05)。見表1。

表1 2組外傷性脾破裂手術前后血小板變化情況
注:觀察組采取射頻消融方案,對照組采用傳統脾破裂傷縫合修補術;與術前比較,aP<0.05
2.2術中情況 觀察組手術時間短于對照組,術中出血量少于對照組,保脾成功率高于對照組,差異有統計學意義(P<0.05,P<0.01)。見表2。

表2 2組外傷性脾破裂術中情況比較
注:觀察組采取射頻消融方案,對照組采用傳統脾破裂傷縫合修補術;與對照組比較,bP<0.01
2.3術后情況 觀察組術后24 h引流量少于對照組,住院時間短于對照組,輸血率和術后并發癥發生率低于對照組,差異有統計學意義(P<0.05,P<0.01)。見表3。

表3 2組外傷性脾破裂術后情況比較
注:觀察組采取射頻消融方案,對照組采用傳統脾破裂傷縫合修補術;與對照組比較,aP<0.05,bP<0.01
2.4免疫指標變化 2組術前免疫指標IgG、IgM、IgA水平比較差異無統計學意義(P>0.05)。2組術后30 d IgG、IgM、IgA水平均低于術前,但觀察組高于對照組,差異有統計學意義(P<0.05,P<0.01)。見表4。

表4 2組外傷性脾破裂手術前后免疫指標變化情況
注:觀察組采取射頻消融方案,對照組采用傳統脾破裂傷縫合修補術;與術前比較,aP<0.05;與對照組比較,cP<0.05,bP<0.01
3 討論
在人體中脾臟有豐富的血流且質地較脆,在遭受重力損傷時極易出現外傷破裂引發大出血,對患者的生命健康安全造成嚴重威脅[7]。在既往臨床對脾受損的治療觀點是“一旦受損,立即切除”[8-9],隨著研究不斷深入,此觀點已逐漸轉向“明確診斷,對術式謹慎選擇,發展新術式”,脾臟對內分泌、腫瘤免疫、血流動力學具有調節作用[10]。脾臟的功能較多,在受損時根據患者病情來抉擇是否進行切除或保留。隨著醫療技術的不斷發展臨床目前存在較多類型保脾手術,但如何對脾臟斷面術后再出血進行徹底治療是一道難題[11-12]。目前射頻消融術治療脾臟破損具有出血少、操作簡單、安全性高的優點。其作用的主要機制是將電極針直接插入組織中,利用射頻的發射器將其中的電流通過電極針導入組織中,而隨著正負極電流的轉化,頻繁震蕩組織中的離子,而不斷地對電流方向進行轉換,也會頻繁變換極化的生物大分子,經過這兩種方式的摩擦作用,將電能轉換為熱能,使組織的局部溫度升高,造成組織中細胞變性出現熱凝固性的壞死[13-15]。有研究表明,射頻消融術在進行局部的熱效應后對周圍組織也會產生影響,出現血栓性梗死、脾臟組織凝固性壞死,從而對脾臟的斷面進行徹底止血[16-17]。
人體最大的淋巴器官就是脾臟,在切除后會使患者機體免疫功能降低,同時也是脾切除術后引發兇險性感染的重要因素[18-20]。相關研究結果表明,經脾切除術后的直腸癌患者發生血栓的概率為1.8%~57.0%,患者5年生存率顯著降低,對患者的生命安全造成嚴重威脅[21-23]。本研究結果顯示,2組術后1、5、10、15、30 d血小板水平均高于術前,在術后10 d達到峰值后緩慢下降。提示2組術后血栓的發生風險有一定程度的降低[24]。本研究結果還顯示,2組術后30 d IgG、IgM、IgA水平均低于術前,但觀察組高于對照組,提示患者的免疫功能指標不會受到射頻消融術的影響,對人體影響較小。本研究結果顯示,觀察組手術時間和住院時間短于對照組,術中出血量、24 h引流量少于對照組,保脾成功率高于對照組,并發癥發生率低于對照組。對其原因進行具體分析,因對外傷性脾破裂傷患者采用射頻消融術,整個手術的操作過程明顯簡化,主要治療過程是進行切開和射頻消融,且術中對脾門沒有必要一定阻斷,相對傳統術式縮短了一定手術時間,對手術麻醉藥物的不良反應及血流動力學的不穩定狀態進行減輕,對患者的血流動力學維持于穩定的狀態,可對組織缺血/再灌注帶來的損傷有效減低[25-26]。
綜上所述,射頻消融術對外傷性脾破裂患者的療效顯著,可達到術中及術后有效止血目的,能夠縮短手術時間及減少術中出血量,對患者血小板及免疫功能不會造成重大影響,在臨床值得廣泛推廣應用。

