分析剖宮產不同子宮切口縫合方式對切口瘢痕憩室形成的影響
許慶雅
河南靈寶市婦幼保健院產科 靈寶 472500
子宮切口瘢痕憩室是因切口愈合不良導致子宮下段薄弱,切口處內膜、肌層及漿膜層呈疝囊樣向外突出,從而形成的一種憩室樣改變。也是剖宮產后常見的一種遠期并發癥,可導致月經紊亂、憩室妊娠、不孕等風險。其中憩室妊娠破裂導致大出血可危及患者生命安全。因此有效預防和控制該病的發病率已成為目前產科臨床研究的重點和難點之一。2016-12—2018-10間,我們對86例擇期剖宮產術的產婦分別應用單層和雙層連續縫合子宮切口,旨在探討和分析剖宮產術中兩種縫合方式對子宮切口瘢痕憩室形成的情況,報告如下。
1 資料與方法
1.1一般資料本組86例患者均為首次行擇期子宮下段剖宮產術的足月單胎產婦。妊娠前月經周期及血紅蛋白正常。排除標準:(1)既往有子宮手術史者。(2)合并全身嚴重器質性病變及糖尿病者。(3)隨訪資料不全及存在其他手術禁忌證者。產婦均簽署治療知情同意書。根據不同子宮切口縫合方式分為2組,每組43例。對照組:年齡22~37歲,平均27.86歲。體質量56~76 kg,平均63.20 kg。孕周37~40周,平均39.06周。觀察組:年齡23~36歲,平均27.40歲。體質量57~78 kg,平均64.48 kg。孕周38~40周,平均39.24周。2組產婦基本資料比較,差異無統計學意義(P>0.05),有可比性。
1.2方法[1-2]胎兒娩出后,清理附屬物及宮腔。對照組采用連續單層縫合子宮切口:應用1號可吸收線,先將子宮上下切緣對齊,從一側子宮切口外側約0.5 cm處進第1針實施縫合打結。然后實施全層連續性鎖邊縫合,針距及距切緣1.0~1.5 cm。松緊程度適宜,避免縫線過緊、過密影響子宮血運。縫至對側角外約1 cm處進行打結。觀察組采用雙層連續縫合子宮切口:先將子宮切口肌層全層縫合,再應用1號可吸收線進行橫向的連續縫合,針距1.5 cm。切記沿子宮內膜切緣(約距切緣1.0 cm)實施縫合,從而避免將子宮內膜縫合入子宮切口。切口肌層全層縫合后再將子宮漿膜層與淺肌層予以往返連續縫合。縫合時將膀胱返折腹膜關閉,從而保持切口的漿膜化。2組術后均預防性使用抗生素48~72 h。
1.3觀察指標(1)手術時間、術后24 h出血量,及術后肛門排氣恢復時間、血性惡露持續時間、住院時間。(2)隨訪12個月,應用陰道三維彩色超聲復查子宮切口瘢痕憩室形成情況(包括瘢痕憩室形成率、憩室容積及憩室肌層厚度)。
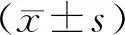
2 結果
2.1手術時間等指標2組患者手術、血性惡露持續、肛門排氣恢復及住院時間和術后24 h總出血量等指標比較,差異無統計學意義(P>0.05),見表1。
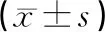
表1 2組手術時間等指標比較
注:組間比較,*P>0.05
2.2子宮切口瘢痕憩室形成情況術后12個月,觀察組子宮切口瘢痕憩室形成率低于對照組,憩室容積小于對照組,憩室肌層厚度大于對照組,差異有統計學意義(P<0.05),見表2。
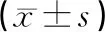
表2 2組子宮切口瘢痕憩室形成情況
注:組間比較,*P<0.05
3 討論
隨著我國二孩政策的開放以及剖宮產率的增加,剖宮產術后子宮切口瘢痕憩室的形成風險明顯提高,其引起的一系列臨床問題日益凸顯[2]。本病經彩超及(或)宮腔鏡檢查可早期確診。對于藥物治療無效的患者,根據其病變嚴重程度、臨床癥狀及有無生育要求等,可選擇陰式、宮腹腔鏡聯合或宮腔鏡聯合陰式等手術治療,均能改善患者癥狀[3-4]。同時做好相關影響因素的早期預防,對降低其發病率亦具有重要意義。
目前,剖宮產子宮瘢痕憩室的發病原因尚未完全闡明,多認為與剖宮產時機及施術部位的選擇、剖宮產次、胎數、剖宮產間隔時間、體質量及剖宮產縫合方式等密切相關。除了規范控制剖宮產手術相關指征、科學把握手術時機、切口位置的合理選擇等措施外,剖宮產術縫合方式的選擇亦為預防術后子宮切口瘢痕憩室發生的關鍵之一[5-6]。單層連續縫合子宮切口,為減少切口積血,縫線相對過密而影響血供及切口對合,加大了缺血壞死形成無效腔等風險。雙層連續縫合因為使內膜層內翻向宮腔,肌層與漿膜層對合嚴密,可保持解剖層次的完整性,從而良好促進組織愈合、止血,并幫助子宮等相關結構實施重建與塑形等,可有效降低憩室形成的風險。
我們對接受擇期剖宮產術的86例產婦,對子宮切口分別應用單層連續縫合和雙層連續縫合。結果顯示:應用雙層連續縫合較單層連續縫合能更好促進切口愈合,降低子宮切口瘢痕憩室形成率和減輕瘢痕憩室程度,可作為首選的縫合方法[7]。但本次研究樣本量較少,隨訪時間不長,且對縫合材料、縫合方式與剖宮產術后子宮切口瘢痕憩室形成間關系的大樣本前瞻性研究較少,其確切效果仍有待今后進一步探索。

