老年非小細胞肺癌胸腔鏡肺癌根治術的效果
吉振華
河南嵩縣人民醫院胸外科 嵩縣 471400
目前非小細胞肺癌的治療采用的是以手術治療為主的綜合治療策略[1]。2013-01—2016-01間,我院對接受肺癌根治術治療的64例老年非小細胞肺癌患者,分別行傳統開胸手術和胸腔鏡手術。現對臨床效果及安全性進行比較,報道如下。
1 資料和方法
1.1一般資料本組64例患者術前均經胸部CT及CT引導下穿刺病理活檢確診。腫瘤直徑≤5 cm,且未見遠處轉移。術后TNM分期Ⅰ~Ⅱ期。排除標準:(1)伴有支氣管、胸壁及胸膜廣泛粘連、無法耐受手術者。(2)合并嚴重心腦血管疾病和肝、腎功能不全及凝血功能障礙者。(3)有相關手術禁忌證患者。患者均簽署治療知情同意書,并報院醫學倫理委員會審批。隨機分為2組,每組32例。對照組:男19例,女13例;年齡60~72歲,平均64.02歲。鱗癌18例,腺癌13例,鱗腺癌1例。觀察組:男19例,女性13例;年齡60~71歲,平均63.72歲。鱗癌20例,腺癌11例,鱗腺癌1例。2組患者臨床資料差異無統計學意義(P>0.05),有可比性。
1.2方法[1-3]雙腔氣管插管、健側單肺通氣、靜吸復合全麻。取健側90°臥位,手臂抬高外展,適當墊高胸部。對照組行傳統開胸手術:經患側腋中線第5 和第6肋間作25~30 cm切口。將前鋸肌及部分背闊肌切斷后經第4或5肋間進胸。撐開肋骨,將病變處肺葉的肺靜脈、肺動脈和支氣管逐個分離,常規切除肺葉。行肺門和縱隔淋巴結清掃。生理鹽水沖洗胸腔,確定止血徹底后,留置胸腔引流管,逐層縫合切口。觀察組行胸腔鏡實施:取患側腋中線第 6或8肋間做長度1.5 cm切口置入Trocar及胸腔鏡為觀察孔。探查腫瘤部位、大小及與周圍組織的關系。評估腫瘤是否可以切除并確定手術方式。經腋中線第4或第5肋間作長度4~6 cm切口為主操作孔。于腋后線與肩胛線之間第8肋間作長度為2 cm切口為副操作孔。切除病變的肺葉組織,嚴格分組清掃肺門、縱隔淋巴結。應用直線切割縫合器完成對血管、支氣管及肺的切割縫合。使用鈦夾夾閉直徑較細的肺動脈分支。切取標本及淋巴結送病理檢查。2組術后均常規如胸外科ICU監護48 h,靜注抗生素3~5 d預防感染。
1.3觀察指標(1)手術時間、術中出血量、術中清掃淋巴結數;(2)術后引流管放置時間及住院時間;(3)并發癥發生率;(4)術后3 a的生存率。
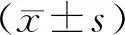
2 結果
2.1手術時間等指標2組均順利完成手術。2組手術時間、術中清掃淋巴結數差異無統計學意義(P>0.05)。但觀察組患者術中出血量更少,術后引流管放置和住院時間更短,組間比較差異有統計學意義(P<0.05)。見表1。
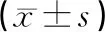
表1 2組手術時間等指標比較
注:組間比較,*P<0.05
2.2并發癥及術后3a生存率觀察組術后并發癥發生率低于對照組,差異有統計學意義(P<0.05),見表2。觀察組術后3 a生存率為68.75%(22/32),對照組為65.63%(21/32),差異無統計學意義(P>0.05)。

表2 2組患者并發癥比較
注:組間比較,*P<0.05
3 討論
非小細胞肺癌應用開胸肺癌根治術治療操作簡單、效果肯定。但切口大,進胸過程中對肋骨和背闊肌、前鋸肌及胸大肌損傷大,導致術中出血量多,術后疼痛程度重、康復時間較長和易出現心、肺等并發癥等情況;加之老年患者臟器儲備功能減退和抵抗力的下降,進一步提高了手術風險。隨著腔鏡器械的不斷改進和完善及操作技術經驗的積累,腔鏡肺癌根治術治療非小細胞肺癌在臨床得到廣泛應用,由于該術式在胸腔鏡直視下操作,不僅使手術視野充分暴露,且具有高倍放大作用,有利于辨別組織和微血管,操作精準性得到明顯提高,減少了對周圍神經、血管等組織的誤傷。同時經胸壁微小切口施術,有效避免了對背闊肌、前鋸肌及胸大肌等肌群的損傷。不僅減輕了對呼吸功能的影響,而且減少了術中出血量和術后胸腔的引流量,降低了術后疼痛程度。利于患者盡早離床鍛煉,術后并發癥的風險得到有效控制,尤其適用于手術耐受能力較差的老年非小細胞肺癌患者。
我們的觀察結果顯示,2組手術時間及術中清掃淋巴結數差異無顯著性,但觀察組手術出血量和術后并發癥更少、引流管放置和住院時間更短,組間呈顯著性差異;而且2組術后3 a生存率亦無顯著差異。說明對老年非小細胞肺癌患者采取胸腔鏡肺癌根治術具有較高的優越性,與羅世忠[4-5]等的報告結果基本相符。實施時應注意:(1)與傳統開胸術比較,胸腔鏡手術操作空間狹窄、有較長的學習曲線,因此對手術醫生胸腔鏡操作精細度和設備等要求高。術者日常應加強胸腔鏡手術的基本功訓練[6],不斷提高腔鏡操作技能和熟練掌握胸腔鏡操作流程。(2)術前對病情做好全面檢查和評估,合理把握手術適應證,科學選擇治療術式。對于腫瘤直徑較大或出現胸腔粘連嚴重等患者,不宜使用胸腔鏡手術。若胸腔鏡手術操作難度大或發生處理困難的大出血時,應及時改行輔助小切口或中轉開胸手術,以確保患者的生命安全。

