腎盂黏膜腸上皮化生并癌變1例
粟詩童,王寬松,尹紅玲,金中元,劉瑞潔
患者女性,70歲,外院診斷“右腎結石并積水”6年,右側(cè)背痛2個月余,加重1天入院。體檢:右側(cè)腎區(qū)叩擊痛,其余體征(-)。尿檢示白細胞計數(shù)每微升6.6個(正常值0~6);隱血(1+);尿蛋白(-);肌酐正常。CT示右腎體積增大,皮質(zhì)變薄,實質(zhì)顯示不清,其內(nèi)見氣體影及結節(jié)狀高密度影,最大層面大小39 mm×15 mm,右腎周脂肪間隙模糊,余臟器未見占位性病變,考慮右腎結石并積水、積氣,右腎擴張、感染(圖1)。臨床診斷:(1)右腎結石伴重度積水、積氣;(2)上尿路感染;(3)右腎功能喪失。遂行右腎切除術并送術中快速冷凍病理檢查。
病理檢查眼觀:右腎大小10 cm×7 cm×5 cm,沿腎門對側(cè)剖開,其內(nèi)可見一大小4 cm×2 cm鹿角型結石1枚,腎實質(zhì)高度萎縮,皮髓質(zhì)分界不清,部分腎盂擴張,全腎盂黏膜增厚,呈灰紅、灰黃色,觸感粗糙柔軟,似腸黏膜,表面及切面未見腫物,輸尿管無特殊。術中快速冷凍病理標本鏡檢:被覆黏液腺上皮,局灶性高級別上皮內(nèi)瘤變(圖2)。術后標本鏡檢:右腎盂黏膜腸上皮化生,大量炎細胞浸潤(圖3),部分區(qū)域查見絨毛狀腺體呈浸潤性生長,中~重度異型(圖4),上皮下可見大片黏液湖形成,其中有小灶異型腺體漂浮(圖5)。免疫表型:異型腺體CDX2(圖6)、CK7、CK20、CEA、EMA均陽性,PAX-8(圖7)、PAX-2均陰性,阿新藍染色黏液湖陽性,Ki-67增殖指數(shù)約30%。
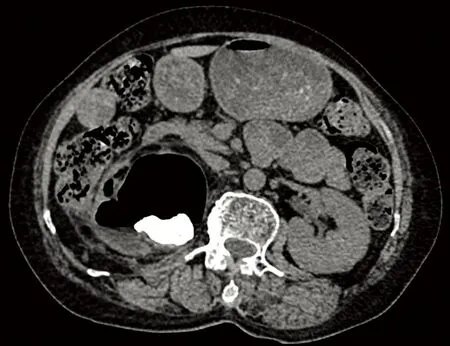
圖1CT示右腎結石并積水、積氣,雙腎及其他臟器未見腫瘤性占位
病理診斷:(右腎)絨毛狀腺瘤,部分上皮顯示高級別上皮內(nèi)瘤變,小灶為黏液腺癌(絨毛狀腺瘤惡變)。
討論尿路上皮腸化多發(fā)于膀胱[1-3],發(fā)生于腎臟者較罕見。本例為整個腎盂黏膜尿路上皮全部腸化,部分區(qū)域進展為絨毛狀腺瘤伴高級別上皮內(nèi)瘤變,小灶為黏液腺癌,肉眼未見占位性病變,本例報道具有重要的教學意義及科研價值。在已報道的類似病例中,影像及術后病理檢查,發(fā)現(xiàn)腎盂黏膜上均有囊性或?qū)嵭阅[物形成[4],且鏡下腸化區(qū)域有限。正常尿路上皮CK7和CK20通常呈陽性,而在胃腸來源的腺上皮腫瘤中多呈陰性,同時全身CT掃描未見胃腸道可疑占位,故該病灶原發(fā)于腎而非轉(zhuǎn)移性腺癌。作者分析其發(fā)病原因可能包括以下兩點:(1)該患者右腎結石病史長達6年且未經(jīng)規(guī)范治療,在結石及感染的長期刺激下導致尿路上皮腸化,腺體在慢性炎癥作用下異型性逐漸增加,轉(zhuǎn)變?yōu)榻q毛狀腺瘤并高級別上皮內(nèi)瘤變,最終惡變?yōu)轲ひ合侔?2)腸上皮與尿路上皮可能存在某種共同組胚起源,使得尿路上皮具有向腸上皮分化的潛能,為絨毛狀腺瘤及黏液腺癌的發(fā)生創(chuàng)造了條件。但尿路上皮腸化并發(fā)展為絨毛狀腺瘤及黏液腺癌的具體病理學機制仍需進一步探究。經(jīng)驗總結:(1)長期的慢性刺激因素,如結石、感染及炎癥等可能導致尿路上皮腸化,且尿路上皮腸化可能是潛在的癌前病變。(2)CT檢查通常能對腎臟腫瘤性占位及結石做出精準診斷,因為大多數(shù)腫瘤會突出黏膜生長,而本例中尿路上皮腸化后未形成腫物,且CT掃描無法精確至高度萎縮的腎皮髓質(zhì)之間,因而忽略了黏膜下小灶黏液腺癌的存在。(3)由于術中冷凍取材具有一定的局限性,故對該類病例的冷凍病理檢查報告中不應排除癌變可能性。(4)該類術后標本病理檢查時需多點取材、連續(xù)切片,以排除惡性。
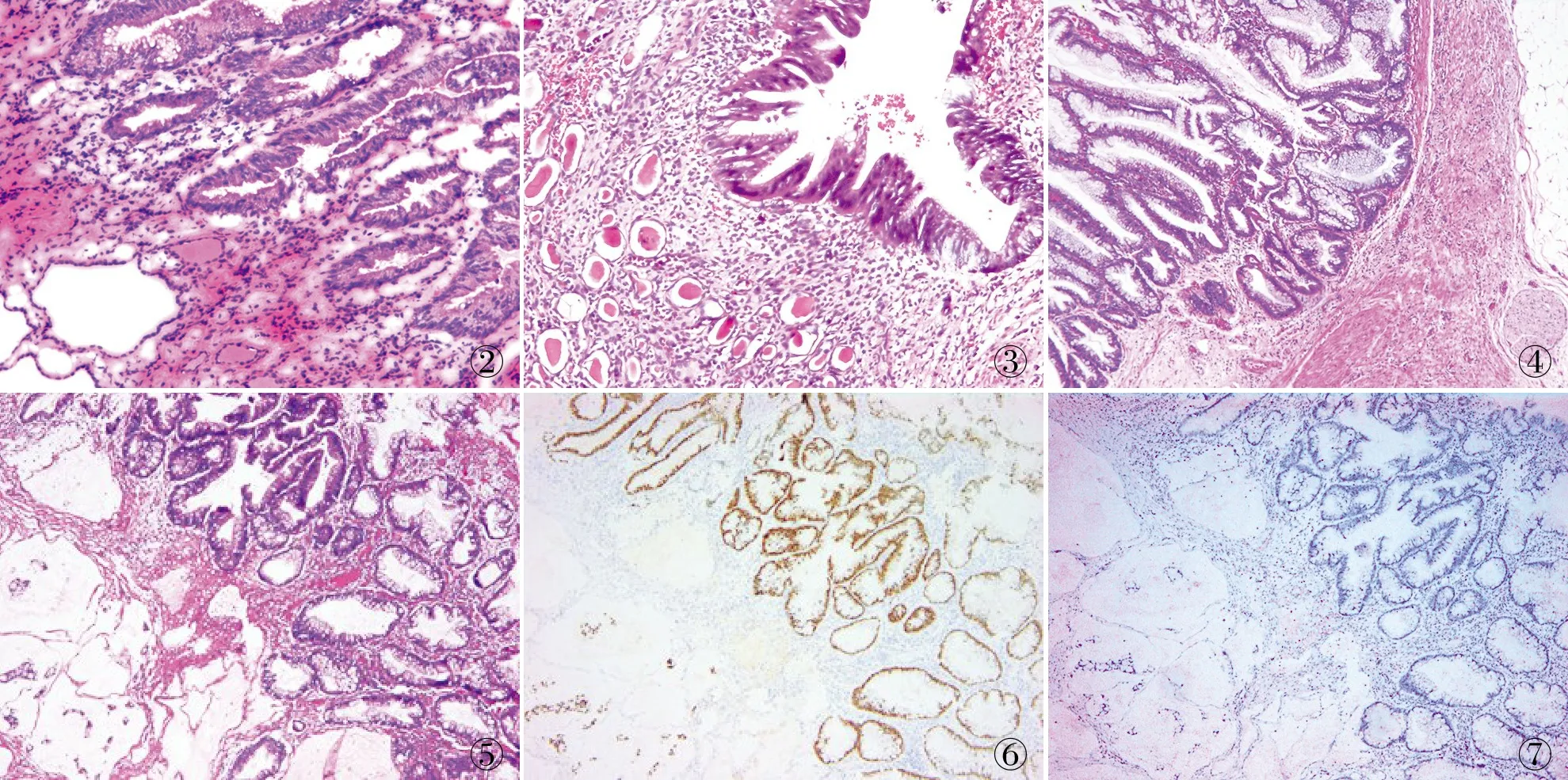
圖2冷凍切片示部分腺上皮呈高級別上皮內(nèi)瘤變圖3腎盂黏膜腸上皮化生圖4絨毛狀腺體,呈中-重度異型圖5小灶異型腺體漂浮于黏液湖中圖6異型腺體中CDX2呈陽性,EnVision法圖7異型腺體中PAX-8呈陰性,EnVision法
根據(jù)腫瘤科專家建議,該患者右腎僅見小灶黏液腺癌,在保證右腎完整切除的情況下無需術后放、化療,但應積極進行門診隨訪。隨訪資料:患者術后1個月行腫瘤標志物(AFP、CEA、CA242)定量檢查,未見異常。隨訪3個月,未見腫瘤轉(zhuǎn)移、復發(fā)。

