參附注射液在復蘇后綜合征中的療效觀察
戴麗星 何 靜 唐碧波 楊永麗 吳茂青 何振華 付麟紫
(湖北省第三人民醫院,湖北 武漢 430033)
復蘇后綜合征(PRS)又稱心臟驟停后綜合征(PCAS),是指心臟驟停后經過及時有效的心肺復蘇(CPR),患者恢復自主循環(ROSC)后,心、腦等主要器官氧供代謝失衡,全身組織缺血再灌注損傷,繼發全身炎癥反應,進而出現多器官功能衰竭而導致生存率低下的一系列病理生理過程[1]。多項基于美國國家CPR登記處數據庫的研究顯示,心跳呼吸驟停患者雖然ROSC率為47%,而出院率僅為18%,院內病死率高達63%[2],ICU 出院率更低至 15.5%[3],存活的病例存在不同程度的心、腦、腎等臟器功能不全,導致患者的生活質量低下[4]。目前關于PRS的治療無特有并且針對性很強的治療方法,治療策略仍然是以優化血流動力學為基礎的集束化治療,一藥一個靶點,應用的藥物繁、雜,臨床效果有限,不能達到臟器支持治療的預期效果[5]。因此,ROSC后如何提高PRS患者預后意義重大。參附注射液具有回陽救逆、益氣固脫等作用,已有多項研究表明其具有維持血流動力學穩定、改善微循環狀態、保護重要臟器功能等效果[6]。本研究旨在通過觀察參附注射液在PRS患者中的臨床療效,探討其在PRS患者治療中的價值及作用機制。現報告如下。
1 資料與方法
1.1 病例選擇 納入標準:發生心臟驟停經過CPR后自主循環恢復;年齡18~75歲;男女不限;知情同意并簽署知情同意書;該實驗方案由湖北省第三人民醫院倫理委員會審核通過。排除標準:發生心臟驟停經過急診心肺復蘇后存活小于24 h者;孕婦、哺乳期婦女和可能妊娠的婦女;明確的惡性腫瘤患者;經過開胸CPR者;由腦血管疾病導致心臟驟停患者;終末期心臟病患者;由肝、腎、肺以及免疫等慢性病致心臟驟停者;對參附注射液過敏患者;患者及家屬依從性差以及CPR后患者家屬放棄治療者。
1.2 臨床資料 選取2017年1月至2018年12月湖北省第三人民醫院重癥醫學科收治的CPR后ROSC超過24 h的住院患者89例,采用隨機數字表法分為觀察組41例與對照組48例。觀察組男性21例,女性20例;年齡(49.36±15.33)歲;合并有心源性休克(心肌梗死、心律失常)14例,肺源性疾病[慢性阻塞性肺疾病(COPD)、重癥哮喘)]8例,藥物中毒(安眠藥、農藥)2例,嚴重創傷(車禍、跌落、刀刺傷)3例,電解質紊亂3例,膿毒癥(重癥肺炎、腸道感染、腹膜炎)4例,消化道出血2例,代謝功能障礙(糖尿病高糖、酮癥、甲狀腺危象)3例,窒息(溺水、痰窒息)2例;CRP次數(1.21±0.52)次,CPR時間(18.40±12.75)min。對照組男性26例,女性22例,年齡(52.30±16.19)歲,合并有心源性休克(心肌梗死、心律失常)19例,肺源性疾病(COPD、重癥哮喘)10例,藥物中毒(安眠藥、農藥)3例,嚴重創傷(車禍、跌落)2例,電解質紊亂4例,膿毒癥(重癥肺炎、腸道感染、腹膜炎、壞疽)5例,消化道出血2例,代謝功能障礙(糖尿病酮癥酸中毒、甲狀腺危象)2例,窒息(痰窒息)1例。CRP次數(1.28±0.55)次,CPR時間(18.10±11.95)min。兩組患者臨床資料差異均無統計學意義(P>0.05)。
1.3 治療方法 觀察組在常規治療基礎上予以參附注射液(雅安三九藥業有限公司)100 mL加入0.9%氯化鈉注射液100 mL靜滴,每日2次,40~60滴/min,存活患者持續使用14 d后停用。對照組在常規治療基礎上給予0.9%氯化鈉注射液200 mL靜脈滴注,每日2次,存活患者持續使用14 d后停用。所有患者均建立中心靜脈通道,用藥均在ROSC后30min內開始。常規治療方法包括亞低溫腦保護、維持循環功能穩定、呼吸支持、保護臟器功能、抗感染、營養神經、糾正酸堿和水/電解質紊亂、控制血糖平穩等綜合治療。
1.4 觀察指標 1)兩組患者在治療前及治療后第3、7、14、28日腦功能分級(CPC)、格拉斯哥昏迷指數(GCS)評分及序貫器官衰竭(SOFA)評分。2)兩組患者呼吸機使用時間、總花費及治療后第3、7、14、28天病死率。
1.5 統計學處理 應用SPSS21.0統計軟件。計量資料以()表示,組間比較采用Mann-Whitney U檢驗,病死率的比較采用χ2檢驗。P<0.05為差異有統計學意義。
2 結 果
2.1 兩組治療前后CPC評分、GCS評分及SOFA評分比較 見表1。治療后第3日、第7日觀察組CPC評分及SOFA評分均低于對照組(P<0.05)。治療第7日GCS評分觀察組較對照組高(P<0.05)。治療后第14、28日觀察組CPC評分較對照組低,GCS評分較觀察組較對照組高(P<0.05)。治療后第14日SOFA評分觀察組較對照組低(P<0.05),而第28日SOFA評分兩組差異無統計學意義(P>0.05)。
2.2 兩組呼吸機使用時間、住院總費用比較 見表2。在治療后第3、7、14、28日呼吸機使用時間、住院總費用比較差異均無統計學意義(P>0.05)。
表1 兩組治療后第3、7、14、28日存活例數及評分比較(分,±s)
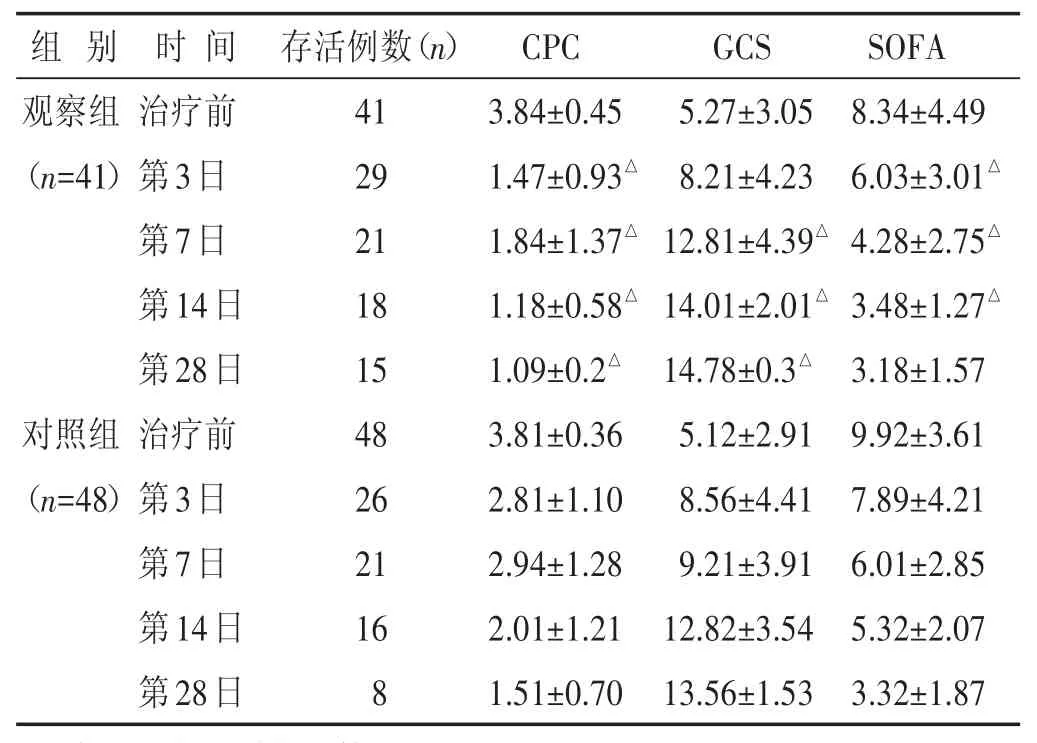
表1 兩組治療后第3、7、14、28日存活例數及評分比較(分,±s)
與對照組同時期比較,△P<0.05。下同
組 別 時 間 存活例數(n)CPC GCS SOFA觀察組(n=41)對照組(n=48)治療前第3日第7日第14日第28日治療前第3日第7日第14日第28日41 29 21 18 15 48 26 21 16 8 3.84±0.45 1.47±0.93△1.84±1.37△1.18±0.58△1.09±0.2△3.81±0.36 2.81±1.10 2.94±1.28 2.01±1.21 1.51±0.70 5.27±3.05 8.21±4.23 12.81±4.39△14.01±2.01△14.78±0.3△5.12±2.91 8.56±4.41 9.21±3.91 12.82±3.54 13.56±1.53 8.34±4.49 6.03±3.01△4.28±2.75△3.48±1.27△3.18±1.57 9.92±3.61 7.89±4.21 6.01±2.85 5.32±2.07 3.32±1.87
表2 兩組呼吸機使用時間及總費用比較(±s)
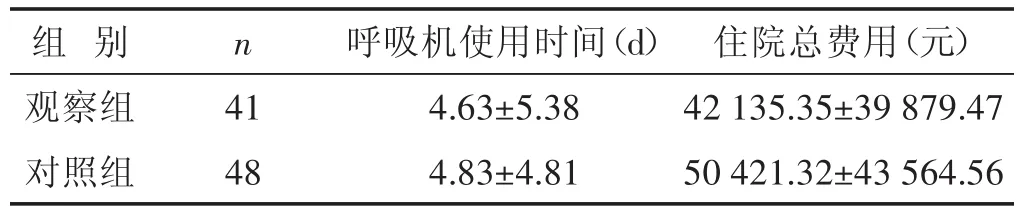
表2 兩組呼吸機使用時間及總費用比較(±s)
組別觀察組對照組n 41 48呼吸機使用時間(d)4.63±5.38 4.83±4.81住院總費用(元)42 135.35±39 879.47 50 421.32±43 564.56
2.3 兩組病死率比較 見表3。兩組患者病死率在第3、7、14日差異無統計學意義(P>0.05);在治療后第28日,觀察組病死率低于對照組(P<0.05)。
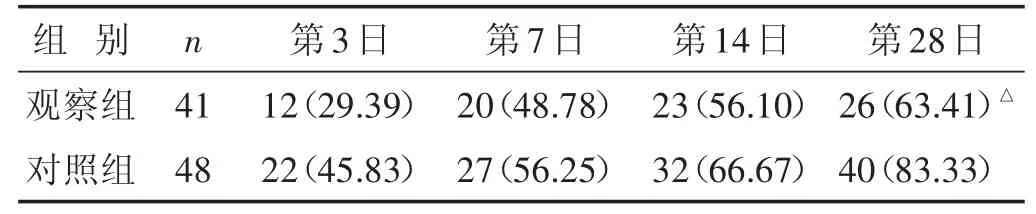
表3 兩組不同時間病死率比較(n)
3 討 論
PRS發生的具體機制尚未完全清楚,醫學界普遍認為是較多因素相互作用造成。有學者指出[7],患者復蘇后,其機體可出現缺血及再灌注損傷,從而導致循環中的黏附分子及細胞因子水平升高,最終造成全身炎性反應,引發該癥。導致CPR后患者晚期致殘及死亡的主要原因則是由于腦功能嚴重損害和多器官功能衰竭(MODS)[8]所致。因此對于PRS的防治,需盡早恢復各臟器組織供氧,有效改善復蘇后心肌功能,并對腦組織進行保護,降低神經功能損傷。目前關于PRS的治療無特有并且針對性很強的治療方法。由于參附注射液具有抗缺血、缺氧、清除氧自由基[9]及對心肌I/R損傷具有良好的保護作用,因此廣泛應用于心肺復蘇的治療,并且可以降低病死率[10-11]。
有研究發現參附注射液對于缺血灌注腦損傷有抗氧化、抗凋亡的作用[12]。Yang等也研究報道參附注射液可以通過減少氧自由基、通過增加超氧化物歧化酶活性、阻斷鈣超載、抗氧化、減少細胞凋亡等多種途徑減輕缺血-再灌注對腦組織的損傷[13-14]。本研究發現,參附注射液治療PRS患者后的第3日開始,其CPC評分較對照組明顯降低,而GCS評分在治療后第7日開始較對照組增高,提示參附注射液對GCS患者腦功能改善有一定療效。
另外,參附注射液可以保護CPR術后患者心、腦、肺、肝、腎等重要臟器的功能,降低心肺復蘇術后患者發生多臟器功能不全發生的風險,有助于改善心肺復蘇術后患者的預后[15-16]。本研究顯示,ROCS后觀察組患者SOFA評分在治療后第3日、第7日及第14日明顯較對照組患者低,說明參附注射液在CPR術后早期即對患者臟器功能起到保護及支持作用,從而避免在早期出現臟器功能衰竭而死亡。隨著治療的進展,存活下來的患者臟器功能均趨于穩定,因而后期第28日SOFA評分與對照組比較,差異并無統計學意義。
本研究還發現雖然CPR術后觀察組與對照組在第3日、第7日及第14日病死率比較差異并無統計學意義,但是第28天病死率上較對照組低,提示參附注射液可能通過保護重要臟器功能、改善腦神經功能等多個方面提高CPR術后患者生存率,而之所以在使用參附注射液后早期并未降低病死率,可能與CPR術后患者臟器功能損傷的程度、樣本量太小等因素有關,還需進一步進行相關研究以證實。同時我們發現,CPR術后患者使用參附注射液并不能降低患者呼吸機使用時間以及住院總費用,原因可能有多種,如參附注射液的使用并不能改善呼吸功能、參附注射液的使用可增加醫療費用以及樣本量過小等。
綜上所述,參附注射液可通過改善患者腦功能、保護重要臟器功能等多方面改善PRS患者的預后,有較好的臨床療效。

