清熱化濕堅陰法治療早期糖尿病腎臟疾病的臨床療效
吳曉晶 胡旭珍 趙紅波 李文珊 馬巧玲
(銀川市中醫醫院,寧夏 銀川 750001)
糖尿病腎臟疾病(DKD)是指因糖尿病導致的慢性腎臟結構和功能障礙,是糖尿病最常見的并發癥之一,也是我國慢性腎臟病(CKD)的重要類型〔1〕。作為糖尿病最主要的微血管并發癥之一,DKD已成為全球范圍內終末期腎病(ESRD)的主要病因〔2〕。研究〔3〕顯示,20%~40%的糖尿病患者合并DKD。由于DKD起病隱匿,且后期常伴隨大量蛋白尿,使疾病迅速向ESRD發展,因此早期診斷、治療和預防對延緩DKD病理進程、提高患者生存質量至關重要〔4〕。目前現代醫學對其治療多強調以降糖和降壓為基礎的綜合治療原則,注重規律隨訪和適時轉診在DKD預后中的作用〔5〕。盡管血管緊張素轉換酶抑制劑(ACEI)和(或)血管緊張素Ⅱ受體拮抗劑(ARB)的應用給DKD治療帶來希望,但仍有約40%的患者存在醛固酮逃逸現象,仍不能有效逆轉DKD向ESRD的發展進程〔6〕。研究〔7〕證實中醫藥在DKD治療中,既能有效調節血壓、血糖,還可改善腎功能,減輕蛋白尿,且毒副作用較少,可發揮整體治療優勢。本文擬分析清熱化濕堅陰法治療濕熱困脾、陰津耗傷型DKD的療效。
1 資料與方法
1.1一般資料 選取 2016年1月至2018年 12月銀川市中醫醫院門診或住院符合納入標準的DKD患者74例,其中男39例,女35例,年齡40~75歲,平均(54.09±8.58)歲。按隨機數字表法分為對照組和觀察組,每組37例。兩組一般資料差異無統計學意義(P>0.05),具有可比性。本研究已獲醫院倫理委員會批準通過。見表1。
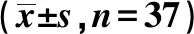
表1 兩組一般資料比較
1.2診斷標準 西醫診斷標準:糖尿病診斷符合《中國2型糖尿病防治指南(2013年版)》診斷標準〔8〕;DKD診斷符合《糖尿病腎病防治專家共識(2014年版)》診斷標準〔9〕;DKD分期參照Mogensen分期標準〔10〕,將DKD分為5期,第Ⅲ期為早期DKD期,近3~6個月內3次尿檢中,有2次24 h尿白蛋白排泄率(UAER)20~200 μg/min或30~300 mg/24 h,預估腎小球濾過率(eGFR)低于正常,血壓輕度升高或行腎臟穿刺活檢可見腎小球基底膜增厚及系膜增寬。中醫診斷及辨證標準:糖尿病濕熱困脾、陰津耗傷證辨證標準參照2011年中華中醫藥學會糖尿病分會頒布的《糖尿病中醫診療標準》〔11〕。主癥:脘腹痞滿,頭身困重,咽干口燥,倦怠乏力;兼癥:心胸煩悶,五心煩熱,溲赤便秘;舌脈象:舌紅少津,苔黃膩或花剝,脈滑數或細數。符合2項及以上主癥,2項及以上兼癥及舌脈象,則辨證為濕熱困脾、陰津耗傷證。中醫癥狀分級量化標準參照《中藥新藥臨床研究指導原則(試行)》〔12〕,采用中醫癥狀積分法,按癥狀輕重分4級,無癥狀0分,輕度2分,中度4分,重度6分。
1.3納入標準 ①患者均符合上述DKD中西醫診斷、分期標準和中醫辨證標準;②年齡40~80歲;③近3個月內連續兩次尿檢,UAER 20~200 μg/min或30~300 mg/24 h,或尿微量白蛋白與肌酐(Scr)比值(UACR)30~300 mg/g;④60≤eGFR<90 ml/(min·1.73 m2);⑤血壓≤140/90 mmHg;⑥糖化血紅蛋白(HbA1c)≤9%;⑦簽署知情同意書。
1.4排除標準 (1)近1個月內有糖尿病酮癥酸中毒及急性泌尿系感染者;(2)合并嚴重心、腦、腎及造血系統嚴重原發性疾病;(3)合并精神疾病者;(4)過敏體質或對本藥過敏者。
1.5剔除標準 (1)GFR迅速下降者;(2)蛋白尿急劇增多或伴腎病綜合征者;(3)血壓急劇增高并持續不降者;(4)尿沉渣有活動性表現者;(5)出現其他系統性疾病癥狀或體征者;(6)患者或家屬要求退出本研究者。
1.6方法 兩組均給予糖尿病健康教育、合理膳食、適量運動、控制體重、限鹽、控煙、心理平衡等生活方式指導,給予二甲雙胍+磺脲類促泌劑或阿卡波糖或胰島素降糖,維持空腹血糖(FPG)水平5~7 mmol/L、餐后2 h血糖(2 h PG)7~10 mmol/L。患者均未使用降壓藥、抗凝藥,根據血脂水平選擇他汀類調脂藥。對照組口服厄貝沙坦片(賽諾菲(杭州)制藥有限公司,規格:0.15 g,批準文號:國藥準字H20040494)0.15 g,1次/d,療程3個月。觀察組在此基礎上加用降糖益腎方治療,方藥組成:知母10 g,黃柏10 g,生地10 g,熟地10 g,山茱萸10 g,山藥10 g,女貞子10 g,地膚子15 g,澤蘭10 g,半枝蓮10 g,益母草10 g,魚腥草12 g,納諸藥水煎服,1劑/d,3次/d,飯后溫服。所有患者以4 w為1個療程,治療3個療程。
1.7安全性指標 兩組治療前后行血、尿、便常規、心電圖等常規檢查,記錄血壓〔收縮壓(SBP)、舒張壓(DBP)〕變化,記錄用藥期間不良反應。
1.8血清學指標 兩組入組后次日及治療后晨起空腹采取靜脈血8 ml,在3 h內利用高速低溫離心機3 000 r/min離心并分離血清,采用日本7150型全自動生化分析儀測定相關生化學指標,包括總膽固醇(TC)、三酰甘油(TG)、高密度脂蛋白膽固醇(HDL-C)、低密度脂蛋白膽固醇(LDL-C)、Scr、尿素氮(BUN)。其余血清封裝于EP管內,保存于-80℃冰箱,采用酶聯免疫吸附試驗(ELISA)嚴格按照試劑盒說明書測定血清胱抑素(Cys)-C水平。ELISA相關試劑盒購于南京凱基實驗有限公司。
1.9血糖 FPG、2 h PG使用Life Can One TouchⅡ血糖儀測定,門診患者每周1次,住院患者每日監測。治療前后HbA1c采用高效液相色譜法,使用DREW-DS5全自動糖化血紅蛋白分析儀及試劑盒測定。
1.10療效評價指標 ①臨床癥狀改善:采用中醫癥狀積分法對兩組脘腹痞滿,頭身困重,咽干口燥,倦怠乏力,心胸煩悶,五心煩熱,溲赤便秘,舌紅少津,苔黃膩或花剝,脈滑數或細數等癥狀按照有無及輕重程度進行評分,每周檢測1次,評價治療前后癥狀改善情況;②UAER:記錄治療前后24 h尿量,取5 ml置于-20℃冰箱保存,利用放射免疫法測定尿白蛋白濃度,UAER(μg/min)=尿白蛋白濃度(μg/ml)×24 h尿液總量(ml)/60 min×24 h;③eGFR:根據2006年我國預估eGFR協作組制定的改良腎臟飲食修正(MDRD)公式:eGFR=175×Scr-1.234×年齡-0.179×性別,其中男性=1,女性=0.79〔13〕。
1.11療效判定標準 根據《中藥新藥臨床研究指導原則(試行)》以中醫證候療效為判定標準。①臨床痊愈:中醫臨床癥狀、體征消失或基本消失,證候積分減少≥90%;②顯效:中醫臨床癥狀、體征明顯改善,證候積分減少≥70%;③有效:中醫臨床癥狀、體征均有好轉,證候積分≥30%;④無效:中醫臨床癥狀、體征均無明顯改善,甚至加重,證候積分減少不足30%。總有效率=(臨床痊愈+顯效+有效)/總例數×100%。
1.12統計學分析 采用SPSS19.0軟件進行t檢驗、χ2檢驗、Mann-Whitney秩和檢驗。
2 結 果
2.1兩組療效比較 治療后對照組總有效率為72.97%,其中臨床痊愈1例(2.70%)、顯效9例(24.32%)、有效17例(45.95%)、無效10例(27.03%);觀察組總有效率為89.19%,其中臨床痊愈4例(10.81%)、顯效17例(45.95%)、有效12例(32.43%)、無效4例(10.81%);兩組總有效率比較差異有統計學意義(Z=-2.740,P=0.06)。
2.2兩組臨床癥狀積分比較 對照組與觀察組治療后臨床癥狀積分〔(11.68±1.94)分、(7.83±2.20)分〕較治療前〔(17.40±2.35)分、(18.01±2.54)分〕均明顯降低(t=5.936、9.577,均P=0.000),且觀察組較對照組降低明顯(t=4.150,P=0.001)。
2.3兩組血壓及血清學指標比較 兩組治療前SBP、DBP、Scr、BUN、Cys-C、TC、TG、HDL-C、LDL-C水平比較差異無統計學意義(P>0.05)。治療后兩組SBP、Cys-C水平降低,觀察組BUN水平降低,差異均有統計學意義(P<0.05)。兩組治療后上述指標比較無差異(P>0.05)。見表2。
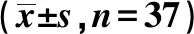
表2 兩組治療前后血壓及血清學指標比較
與治療前比較:1)P<0.05
2.4兩組血糖水平比較 兩組治療前FPG、2 h PG、HbA1c比較差異無統計學意義(P>0.05)。治療后兩組2 h PG水平明顯降低(P<0.05),觀察組FPG及HbA1c水平明顯降低(P<0.05)。見表3。
2.5兩組UAER、eFGR、UACR比較 兩組治療前UAER、eFGR、UACR比較差異無統計學意義(P>0.05)。治療后兩組UAER、UACR均明顯降低(P<0.05),觀察組eFGR明顯升高(P<0.05);且觀察組UAER、UACR明顯低于對照組(P<0.05),eFGR明顯高于對照組(P<0.05)。見表4。
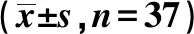
表3 兩組治療前后血糖水平比較
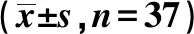
表4 兩組UAER、eFGR、UACR比較
3 討 論
DKD發病機制復雜,涉及遺傳、代謝、腎血流動力學異常、氧化應激、炎癥及細胞因子等多途徑動態調控〔14〕。腎臟病理學是DKD診斷的金標準,典型表現包括腎小球基底膜增厚、系膜增生、K-W結節形成等,同時也包括腎間質纖維化、腎小管萎縮、出球小動脈透明變性及腎微血管硬化等輔助指標〔15〕。臨床表現隱匿,早期可見持續性微量白蛋白尿,但難以發現。隨病情進展可見大量蛋白尿、高血壓及進行性的腎功能異常。
目前DKD診斷主要依據出現尿白蛋白和糖尿病視網膜病變〔16〕。尿白蛋白主要以UAER、UACR為評價指標。研究〔17〕顯示,糖尿病視網膜病變早于DKD發生,因此美國腎臟病基金會(NKF)制定的腎臟病生存質量指導指南(NKF/KDOQI)中將糖尿病視網膜病變也作為DKD診斷依據之一。治療DKD首重改善不良生活方式,包括合理飲食、控制甜食及高蛋白物質攝入、戒煙及適當運動等。藥物治療中以積極控制血糖、血壓為主。研究〔18〕顯示,有效降糖可延緩DKD發生發展,故《中國2型糖尿病防治指南(2013年版)》推薦所有DKD患者進行合理降糖。同時,合理降壓也是延緩DKD進程的重要策略,對于伴白蛋白尿的患者血壓應控制在130/80 mmHg以下,指南強烈推薦ACEI/ARB類藥物使用。而對eGFR持續降低至30 ml/(min·1.73 m2)以下的患者,則應盡早行透析治療和腎臟移植。
但在臨床中,一方面世界范圍內糖尿病及糖尿病相關慢性腎臟疾病發病率居高不下,另一方面DKD是多種機制參與的復雜性疾病,臨床中單靶點治療多難以速效,且長期服藥經濟費用高,給治療帶來瓶頸。研究〔19〕顯示,早期開展規范化、系統性的有效預防、早期診治和疾病管理是延緩DKD發生發展的重要措施。目前研究中對早期DKD采用中西醫結合治療,并取得一定進展,能有效改善腎功能、延緩疾病進程,顯示較好前景。
DKD屬中醫“消渴”、“水腫”、“關格”等范疇,早期多因五臟虛損、氣陰耗傷而發病,病本在腎,病機呈氣虛/陰虛-氣陰兩虛-陰陽兩虛動態演變,常伴隨水濕、痰濁、瘀血阻滯,屬正虛邪實之證〔20〕。目前治療多以陰虛燥熱辨證為主。銀川地區受大氣環流的影響,全年降水量偏少,氣候較為干燥,DKD患者多以濕熱困脾、陰津耗傷為主,本院胡旭珍主任治療以清熱化濕堅陰立法,自擬降糖益腎方加減治療。該方以知柏地黃丸養陰清熱化濕,加女貞子滋養腎陰,加魚腥草、地膚子、半枝蓮以增強清熱除濕之效。久病入絡,瘀血阻滯,加入益母草、澤蘭以活血化瘀利水滲濕。諸藥合用,共奏養陰清熱化濕之效。
本研究結果提示降糖益腎方可顯著改善DKD患者臨床癥狀,發揮整體治療優勢。血壓升高是DKD后期最常見的并發癥狀,本研究顯示應用該方患者SBP較治療前顯著降低,雖與對照組比較無差異,但可降低服用降壓藥的副作用。在對血糖影響中,應用本方后FPG、2 h PG及HbA1c均較治療前降低,作用較單純厄貝沙坦組明顯,考慮與本方化濕清熱、補腎堅陰,改善濕熱困脾、陰津耗傷中醫病機有關,而血糖控制可有效延緩DKD進程,為本方應用提供基礎。同時在對血清學指標觀察中,本方對肝腎功能無影響,提示其安全性尚可。
Cys-C是半胱氨酸蛋白酶抑制劑家族成員,由機體有核細胞恒速分泌,因其可自由通過腎小球基底膜,全部經腎小球濾過,被近曲小管重吸收,且血中濃度不受年齡、性別等因素影響,是較為敏感、準確反映腎小球早期受損的指標,因此被視為早期DKD的特異性指標〔21〕。本研究顯示,降糖益腎方能顯著改善GFR,減輕腎功能損傷。腎功能改變是早期DKD的重要表現,而GFR是腎功能的主要指標。研究〔22〕顯示,部分糖尿病患者尿白蛋白無異常,但GFR已出現下降表現,提示GFR也可作為DKD早期的評價指標;本研究結果與上述結果一致。DKD中腎小球病變是疾病加重的重要病理改變,而UAER、UACR是反映腎小球濾過功能的常用指標,本研究提示中藥降糖益腎方可顯著改善早期DKD患者腎小球濾過功能。

