慢性乙型肝炎患者抗病毒治療的依從性分析
林順偉, 周舒冬, 郜艷暉, 李粵平, 賈衛東, 梁穎芳, 楊 翌
1 廣東藥科大學 公共衛生學院, 廣州 510310; 2 廣州市第八人民醫院 a.感染病中心ICU;b.醫院辦公室; c.信息科, 廣州 510060
至2017年,我國約有8000萬慢性乙型肝炎患者[1],對個人、家庭以及國家造成了嚴重的經濟負擔。慢性乙型肝炎的治療藥物主要有核苷酸類似物和干擾素,核苷酸類似物治療需要長期服藥,治療期間可能由于耐藥或藥物不良反應等因素影響服藥依從性,研究[2]顯示自費、少運動、自我效能差的患者其依從性較低。而不良依從性會影響到治療效果,可能導致耐藥,甚至加速疾病進展。現有的對乙型肝炎患者依從性的研究多基于問卷調查,可能存在回憶偏倚等不足[3],而本研究則基于真實治療信息來定量分析依從性及其影響因素。
1 資料與方法
1.1 研究對象 選取2011年1月1日-2016年12月31日在廣州市第八人民醫院門診治療的慢性乙型肝炎患者,收集資料信息均來自于醫院信息系統。納入標準:(1)依據《慢性乙型肝炎防治指南(2015年版》[4]確診;(2)單用核苷酸類似物治療的乙型肝炎患者;(3)治療時長180 d及以上;(4)門診次數3次及以上;(5)有基線HBeAg檢查記錄。排除標準:(1)門診治療期間在本院有住院記錄;(2)合并HAV、HCV、HDV、HEV、HIV 或CMV感染;(3)合并有脂肪肝、肝硬化、肝癌及其他嚴重疾病(代謝綜合征、其他腫瘤、嚴重心腦血管疾病、尿毒癥、呼吸道感染、藥物性肝損傷等)或懷孕。本研究方案經由廣東藥科大學第一附屬醫院倫理委員會審批(批號:醫倫審【2015】第(40)號)。
1.2 研究方法
1.2.1 隨訪信息 本研究為回顧性隊列研究,隨訪起點為滿足抗病毒治療適應證的慢性乙型肝炎患者在醫院門診的第一次就診治療,隨訪終點為治療期間單用藥治療的末次取藥時間。
1.2.2 資料收集 資料均來自于醫院的就診記錄,包括患者的人口學特征(年齡、性別),就診醫生資料(醫生工號、職稱),抗病毒藥物信息(藥物名稱、規格、數量、時間、結算方式),血清學指標HBeAg的檢查時間和結果。
1.2.3 評價指標 依從率使用藥物持有率(medication possession ratio, MPR)[5]來計算。MPR=實際用藥天數/治療時間,實際用藥天數=總取藥量/用藥頻率,治療時間=末次取藥時間-首次取藥時間。將MPR<0.8定義為不良依從性、MPR≥0.8定義為良好依從性。
患者所屬主管醫生的判別:患者在治療期間如某位醫生的就診次數占總的就診次數一半及以上時該醫生作為主管醫生;當有2位醫生的就診次數各占一半時,就診時間更長的醫生作為患者的主管醫生;當患者所就診的各位醫生的診療次數和時間均相同時,選擇時間更近治療終點的醫生為其主管醫生。
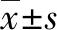
2 結果
2.1 一般資料 本研究共納入慢性乙型肝炎患者3732例,平均年齡(38.96±11.07)歲,以男性(72.62%)為主,隨訪時間為495.5(298.5~903.0)d,患者MPR為0.789±0.269,其中MRP>0.8的良好依從性患者占比62.86%,不同性別、年齡組的良好依從率比較無統計學差異(表1)。

表1 不同人口學特征患者抗病毒治療的良好依從性比較
2.2 診療情況 隨治療時間增長,例數依次減少,良好依從性的占比也逐漸降低(P<0.001)。經治人群中良好依從性的比例比初治人群高(P=0.019)。基線HBeAg陽性慢性乙型肝炎患者的依從性比陰性患者高(P=0.034)。不同職稱醫生負責的患者其依從性不同(P=0.001)。不同抗病毒用藥模式下,良好依從性性占比差異有統計學意義(P<0.001),拉米夫定(60.67%)與恩替卡韋(60.20%)較低。醫保患者的良好依從性占比較自費患者高(P=0.010)(表2)。
2.3 影響依從性的多因素分析結果 結算方式、治療時間、醫生職稱及用藥模式是良好依從性的影響因素(P值均<0.05)。在控制了其他協變量時,醫保患者的良好依從性比自費患者高0.119倍;良好依從性總體呈下降趨勢,第2~5年的良好依從性分別是第1年的84.7%、77.3%、78.5%、65.9%;副主任醫師負責的患者,其良好依從性比主治及住院醫師負責的患者高0.249倍;服用替比夫定的患者的良好依從性比服用恩替卡韋的患者高0.120倍(表3)。

表2 不同診療特征患者抗病毒治療的良好依從性比較
3 討論
雖然指南與相關研究已表明依從性是乙型肝炎療效的重要因素,但現實治療中部分患者依然表現出低依從性。本研究人群良好依從性占比較高,不適用于兩水平logistic模型,使用兩水平穩健Poisson方差分量模型更優[6],研究結果顯示影響慢性乙型肝炎患者抗病毒治療依從性的因素有:繳費模式、治療時間、用藥模式及醫生職稱。
醫保患者比自費患者的良好依從性高,考慮是參保者享受到更多醫療保障,有效地降低了慢性乙型肝炎這類病患需要長期服藥帶來的疾病負擔,患者的依從性會更好。有研究[7]對比了新醫保政策前后依從性的變化情況,新醫保政策實行后,醫保患者的抗病毒治療率與依從性明顯提高。政府應持續關注門診慢性病患者的長期疾病負擔,為廣大患者提供低價優質的醫療服務。
依從性隨治療時間增長而降低,這與其他研究[8]相似,考慮是隨著時間增長,耐藥性、副作用、遺忘[9]等的發生風險增大。在各類抗病毒藥中,服恩替卡韋者的良好依從性占比是最低的,在2018年之前,恩替卡韋尚未降價,該藥的每月負擔遠高于其他藥物,長期疾病負擔可能導致部分患者依從性較差。因此,在治療初始,患者應該充分與醫生交流,在醫生指導下,根據個人情況,選擇最佳的治療方案,盡可能選擇一線藥物進行抗病毒治療。

表3 良好依從性的影響因素分析
副主任醫師負責的患者其良好依從性較主任醫師的患者高,但主治醫師負責的患者和主任醫師的相較無差異,提示了無論哪一級別的醫師,只要醫師充分關注患者,患者對醫師建立信心和信任,形成良好的互動,對于疾病治療均有正向促進作用。
多因素分析結果中,截距項呈顯著性差異,提示依從性仍可能存在其他重要的影響因素。下一步可結合問卷系統地收集更多的個人信息與生活資料等,繼續加深依從性的研究。
不良依從性是抗病毒治療中耐藥的重要誘因,因此良好依從性是治療慢性乙型肝炎的基石。華琳等[10]將健康信念模式運用到提高乙型肝炎患者治療依從性上,明顯提高了教育效果與患者依從性。移動互聯網時代下,醫護人員可以很便捷的使用短信、微信[11]對患者進行定期隨訪與健康教育。生活中,乙型肝炎患者可能會受到社會的不平等對待[12],家庭與社會應給予慢性乙型肝炎患者支持與幫助。在全社會各方力量的共同努力下,提高慢性乙型肝炎患者服藥依從性,使其治療達到理想的效果,力爭2030年完成世界衛生組織所設定的目標。

