導痰湯加減聯合常規治療對中風后OSAHS 風痰瘀阻證患者的臨床療效
王改鳳王松齡
(河南省中醫院腦病科,河南 鄭州450002)
中風是腦組織血管阻塞或破裂導致的腦部供血障礙、缺氧壞死、神經功能損傷[1],可直接引起一系列認知、記憶、情感和軀體運動障礙,致殘率為73%~87%,復發率約為40%,嚴重影響患者的生命安全和生活質量[2]。其中,30%~70%的患者中風后出現阻塞型睡眠呼吸暫停低通氣綜合征(obstructive sleep apnea hypopnea syndrome,OSAHS)[3],可影響神經功能恢復,是誘發再次中風的獨立危險因素,而中風又可加重原有OSAHS的病情,兩者互為誘因、相互影響[4]。
全國第五批名老中醫藥專家學術經驗繼承工作者王松齡教授多年來致力于導痰湯加減聯合常規治療對中風后OSAHS 風痰瘀阻證患者的臨床療效,取得了滿意效果,現報道如下。
1 資料和方法
1.1 一般資料 選取2017 年1 月至2019 年3 月收治于河南省中醫院的160 例中風后OSAHS 患者,隨機數字表法分為對照組和觀察組,每組80 例。其中,對照組男32 例,女48 例;年齡37~59 歲,平均年齡(48.9±5.6)歲;輕度24 例,中度30例,重度26 例,而觀察組男34 例,女46 例;年齡35~60 歲,平均年齡(49.5±5.4)歲;輕度23例,中度29 例,重度28 例,2 組一般資料比較差異無統計學意義(P>0.05),具有可比性。研究期間,對照組、觀察組分別脫落6 例和3 例。
1.2 診斷標準 ①中風,參照《中國急性缺血性腦卒中診治指南》[5],經頭顱MRI 檢查證實;②OSAHS,參照《OSAHS 診治指南(草案)》[6],連續7 h 多導睡眠監測呼吸暫停低通氣指數(AHI)>5 次/h;③中醫辨證分型,參照《中醫證候鑒別診斷學》[7]風痰瘀阻證,主癥口眼歪斜、感覺功能減退或喪失、痰多而黏,次癥語言蹇澀或失語、半身不遂、神識昏蒙、肢體麻木、面色紫暗、頭暈目眩,舌脈象舌暗紅或淡紫,苔薄白或濁膩,脈澀,具備主癥及3 個或3 個以上次癥,結合舌脈象即可診斷。
1.3 納入標準 ①符合“1.2”項下診斷標準;②中風后恢復期;③年齡35~60 歲;④簽署知情同意書。
1.4 排除、脫落標準
1.4.1 排除標準 ①合并腦外傷、發作性睡病、惡性腫瘤、嚴重感染、凝血功能障礙;②合并鼻甲肥大、肢端肥大、甲狀腺功能低下;③合并嚴重心肝腎和造血系統疾病;④妊娠期或哺乳期;⑤過敏體質,或對本研究已知藥物過敏。
1.4.2 脫落標準 ①自行退出;②證候改變;③依從性差;④資料不全和失訪。
1.5 治療手段
1.5.1 對照組 參照《中國急性缺血性腦卒中診治指南》[5]給予常規治療,包括早期溶栓處理、抗血小板聚集、控制血壓血糖、使用神經保護劑、保持呼吸道通暢、降低顱內壓、持續低流量吸氧、預防感染,必要時給予正壓呼吸機輔助呼吸。連續治療2 個月。
1.5.2 觀察組 在對照組基礎上加用導痰湯加減,組方法半夏、太子參、橘紅各20 g,茯苓、枳實、澤蘭各15 g,旱蓮草、甘草各10 g。寒痰者,法半夏增至30 g,再加膽南星10 g;燥痰者,加苦杏仁、栝蔞各10 g;老痰者,加枳殼、芒硝各10 g;濕痰者,加蒼術10 g;熱痰者,加瓜蔞15 g、石膏20 g;咳喘者,加蜜麻黃10 g;瘀痛重者,加三棱、莪術各8 g,每次1 劑,每天2 次,水煎服。連續治療2 個月。
1.6 指標檢測 ①臨床癥狀,治療前后進行簡易智力篩查量表(MMSE)[8]、Epworth 嗜睡量表(ESS)[9]、神經功能缺損評分量表(NIHSS)[10]、中醫辨證風痰瘀阻證量表(中醫量表)[11]評分;②睡眠監測指標,連續7 h 監測多導睡眠監測患者呼吸暫停低通氣指數(AHI)、氧檢指數(ODI)、阻塞性呼吸暫停指數(OAI)、最低血氧飽和度(LSaO2);③血液流變學指標,抽取患者空腹靜脈血,檢測全血高切還原黏度(HSRV)、低切還原黏度(LSRV)、血漿黏度(WBV)、纖維蛋白原(FIB);④血脂指標,抽取患者空腹靜脈血,檢測高密度脂蛋白膽固醇(HDL-C)、低密度脂蛋白膽固醇(LDL-C)、總膽固醇(TC)、甘油三酯(TG);⑤炎癥因子,抽取患者空腹靜脈血,檢測腫瘤壞死因子-α(TNF-α)、白細胞介素-6(IL-6)、白細胞介素-18(IL-18)、C-反應蛋白(CRP);⑥不良反應發生率。
1.7 療效判定 參照《中藥新藥臨床研究指導原則》[11]和《OSAHS 診治指南(草案)》[6]。①治愈,睡眠時間≥6 h/d,醒后精神良好,NIHSS 評分下降≥80%,AHI 下降≥75%;②顯效,睡眠狀況明顯改善,醒后無明顯不適,NIHSS 評分下降≥50%但<80%,AHI 下降≥50%但<75%;③有效,睡眠狀況有所改善,NIHSS 評分下降≥20% 但<50%,AHI 指標下降≥25% 但<50%;④無效,睡眠狀況未改善,NIHSS 評分下降<20%,AHI 指標下降<25%。總有效=治愈+顯效+有效。
1.8 統計學分析 通過SPSS 17.0 軟件進行處理,計量資料以()表示,組間比較采用t檢驗;計數資料以百分率表示,組間比較采用卡方檢驗。以P<0.05 為差異具有統計學意義。
2 結果
2.1 臨床療效 觀察組總有效率高于對照組(P<0.05),見表1。

表1 2 組臨床療效比較[例(%)]Tab.1 Comparison of clinical efficacy between the two groups [cases(%)]
2.2 臨床癥狀評分 治療后,觀察組MMSE 評分高于對照組(P<0.05),ESS、NIHSS、中醫量表評分降低(P<0.05),見表2。
表2 2 組臨床癥狀評分比較()Tab.2 Comparison of clinical symptom scores between the two groups()
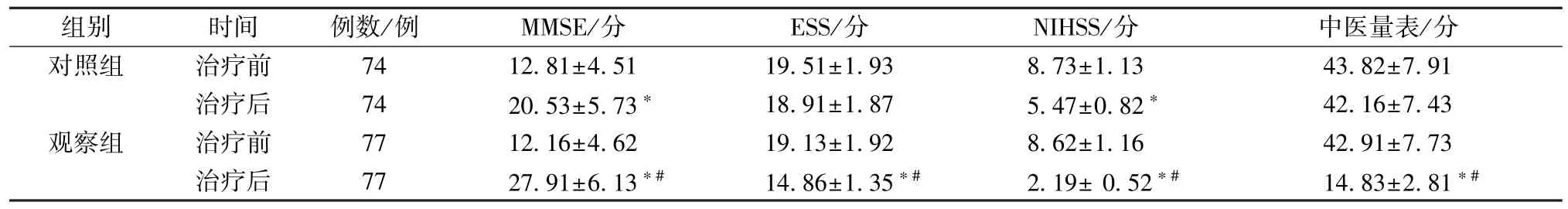
表2 2 組臨床癥狀評分比較()Tab.2 Comparison of clinical symptom scores between the two groups()
注:與同組治療前比較,?P<0.05;與對照組治療后比較,#P<0.05。
2.3 睡眠監測指標 治療后,觀察組AHI、ODI、OAI 低于對照組(P<0.05),LSaO2升高(P<0.05),見表3。
表3 2 組睡眠監測指標比較()Tab.3 Comparison of sleep monitoring indices between the two groups()
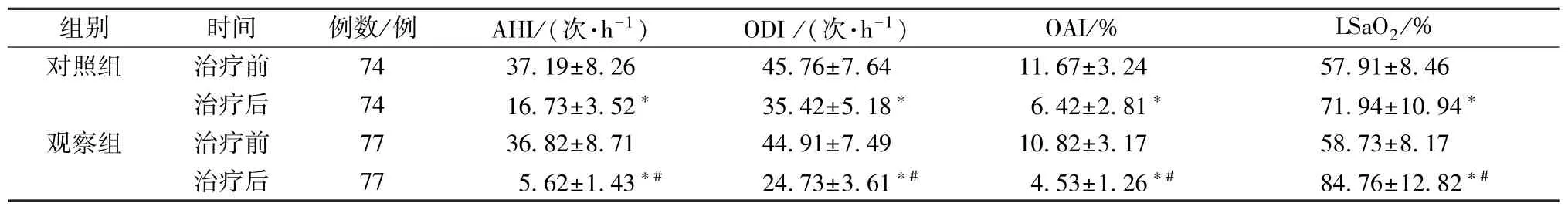
表3 2 組睡眠監測指標比較()Tab.3 Comparison of sleep monitoring indices between the two groups()
注:與同組治療前比較,?P<0.05;與對照組治療后比較,#P<0.05。
2.4 血液流變學指標 治療后,觀察組血液流變學指標低于對照組(P<0.05),見表4。
表4 2 組血液流變學指標比較()Tab.4 Comparison of hemorheological indices between the two groups()

表4 2 組血液流變學指標比較()Tab.4 Comparison of hemorheological indices between the two groups()
注:與同組治療前比較,?P<0.05;與對照組治療后比較,#P<0.05。
2.5 血脂指標 治療后,觀察組血脂指標低于對照組(P<0.05),見表5。
表5 2 組血脂指標比較()Tab.5 Comparison of blood lipid indices between the two groups()

表5 2 組血脂指標比較()Tab.5 Comparison of blood lipid indices between the two groups()
注:與同組治療前比較,?P<0.05;與對照組治療后比較,#P<0.05。
2.6 炎癥因子水平 治療后,觀察組炎癥因子水平低于對照組(P<0.05),見表6。
表6 2 組炎性因子水平比較()Tab.6 Comparison of inflammatory factor levels between the two groups()

表6 2 組炎性因子水平比較()Tab.6 Comparison of inflammatory factor levels between the two groups()
注:與同組治療前比較,?P<0.05;與對照組治療后比較,#P<0.05。
2.7 不良反應發生率 觀察組不良反應(嗜睡、頭暈、乏力、皮疹、白細胞減少、睡眠障礙、抑郁、消化不良)發生率低于對照組(P<0.05),見表7。

表7 2 組不良反應發生率比較[例(%)]Tab.7 Comparison of occurrence of adverse reactions between the two groups [case(%)]
3 討論
中風后OSAHS 屬中醫“中風后鼾眠”“中風中經絡”等范疇[12],此時腦組織經絡損傷,氣血阻滯脈絡,氣機流通受阻,氣滯血瘀化痰。患者素體虛弱,脾運失司,則水液內停,聚而成痰;痰濕停滯于臟腑經脈,氣血流動不利,則經行不暢或停滯,痰瘀互結,久而“濁凝清竅,瘀損腦絡”。鼾眠為氣流通過鼻腔咽喉,刺激黏膜分泌物增加,引起患者震顫、打鼾和張口呼吸,嚴重影響身體健康和生活質量,同時導致腦部供血供氧不足,影響中風后機體恢復,并有誘發再次中風的風險。
導痰湯出自《濟生方》,由法半夏、橘紅、膽南星、茯苓、枳實、甘草組成,具有燥濕豁痰、行氣開郁的功效。方中法半夏、橘紅利熱燥而袪痰;茯苓健脾利濕,使痰無由生;加澤蘭淡滲利濕,使痰濕從小便而出;枳實破痰利膈;甘草味甘性平,功效補脾益氣、潤肺止咳、緩急止痛、調和諸藥;去膽南星,加太子參,后者味甘性平,功效益氣生津、補益脾肺,其藥力較為微弱,屬清補之品,常用于經絡受損,倦態乏力、脾虛食少、心悸自汗、津虧口渴等證;加竹茹清燥開郁,使痰消火降,則經通而舌柔矣;加旱蓮草,其味甘性寒,功效滋陰益腎、涼血止血,含有皂苷、鞣質、維生素A 等成分,能提高機體免疫功能,有化痰、鎮靜、鎮痛、止血、抗菌等作用[13],諸藥合用,共奏理氣化痰、開竅醒神、活血通絡的作用。
本研究采用國際公認的MMSE、ESS、NIHSS評價患者智力、睡眠狀況、神經功能,發現治療后觀察組優于對照組。其作用機制可能與導痰湯加減聯合常規治療可調節氣血運行,增加局部血流量,擴張氣管,從而增加腦組織供血供氧量,舒張受損黏膜血管,促進組織神經功能的恢復有關。中風后,患者腦血管受損,瘀血沉積,血液黏度、血液流變學增加[14],而治療后觀察組血液流變學指標(HSRV、LSRV、WBV 和FIB)顯著降低,并且較對照組更明顯,表明聯合用藥可有效降低血液黏稠度,調節血液流變學指標。
綜上所述,導痰湯加減聯合常規治療可有效改善中風后OSAHS 風痰瘀阻證患者臨床癥狀,降低不良反應發生率。

