血漿NLR、PLR及其聯合指標對腦梗死溶栓患者預后的預測價值
靳佳敏,馬翠紅,范昆鵬,張俊蓮,朱海暴
(1.承德醫學院,河北 承德 067000;2.承德市中心醫院 神經內科,河北 承德 067000)
靜脈溶栓治療腦梗死是目前臨床治療中最重要、最常見的恢復血流措施[1]。2018年發布的缺血性腦卒中治療指南強調,對于發病4.5小時以內的腦梗死患者,阿替普酶靜脈溶栓治療被循證醫學列為I級推薦,A類證據[2]。中性粒細胞與淋巴細胞比值(neutrophil to lymphocyte ratio,NLR)及血小板與淋巴細胞比值(platelet to lymphocyte ratio,PLR)作為新興的炎性標記物,在目前動脈粥樣硬化等疾病的活動和預后中具備評價優勢[3]。本研究旨在評估血漿NLR、PLR及其聯合指標對腦梗死溶栓患者預后的預測價值。
1 資料與方法
1.1病例選擇 2018年8月至2019年8月在河北省承德市中心醫院進行腦梗死溶栓治療的患者128例,其中,男85例(66.4%),女43例(33.6%),平均年齡63.72歲。在患者溶栓后90天時對研究對象隨訪,并按照改良Rankin量表(modified rankin scale,mRS)進行評分。定義mRS值0~2分為預后良好組,3~6分為預后不良組。
1.2納入、排除及診斷標準
1.2.1納入標準 ①患者入院后經評估,符合《中國急性缺血性腦卒中診治指南2018》的診斷標準及溶栓推薦意見,溶栓前急性腦梗死診斷經頭顱CT證實;②首次發病或既往有卒中病史但未遺留神經功能缺損。③患者發病4.5小時內接受阿替普酶靜脈溶栓治療。
1.2.2排除標準 ①患者發病前1周內有明確感染病史;②合并有惡性腫瘤、血液疾病或慢性炎癥(關節炎、血管炎、膽囊炎),風濕病、多發性硬化等免疫性疾病的患者;③肝功能不全(丙氨酸轉氨酶≥40 U/L)或腎功能不全(血肌酐≥177 μmol/L)的患者;④正服用糖皮質激素或近15天內有服用者;⑤近3周有外傷史患者;⑥隨訪期間合并有心力衰竭或其他嚴重疾病影響mRS評分者;⑦檢驗項目不全或病歷資料不完整的患者。
1.2.3診斷標準 ①高血壓:未使用降壓藥物的情況下,收縮壓≥140 mmHg和(或)舒張壓≥90 mmHg(1 mmHg=0.133 kPa);或既往有高血壓病史者入院時正在服藥[4]。②糖尿病:典型糖尿病癥狀加上隨機血糖監測≥11.1 mmol/L,或空腹血糖≥7.0 mmol/L,或葡萄糖負荷試驗2小時后血糖監測≥11.1 mmol/L;或既往有糖尿病病史,目前正在應用胰島素或降糖藥物治療[5]。③冠心病:患者存在相關癥狀,并依據世界衛生組織冠心病診斷標準診斷或依據患者既往病史診斷[6]。④心房顫動:據心房顫動病史或住院期間心電圖檢查發現的心房顫動證據診斷。⑤吸煙:平均每日吸煙≥3支,持續≥1年,或戒煙時間<6個月[7]。⑥飲酒:平均每月飲酒≥1次,每次飲酒量為50度白酒25 g(不同度數白酒以此純酒精折合計算),或果酒≥100 g,啤酒≥350 g[8]。
1.3觀察指標 應用統一設計的病例報告表,收集入組病例的臨床資料,包括患者性別、年齡、吸煙史、飲酒史、高血壓史、糖尿病史、冠心病史、心房顫動史,發病至溶栓時間;入院24小時內,采集患者血液標本,行血常規、血尿酸、血脂[總膽固醇、三酰甘油、低密度脂蛋白膽固醇(LDL-C)、高密度脂蛋白膽固醇(HDL-C)]與血同型半胱氨酸(Hcy)檢測。
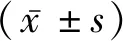
2 結 果
2.1兩組臨床資料比較 與預后不良組比較,預后良好組年齡小、三酰甘油、尿酸水平高,其余臨床指標均差異無統計學意義(P>0.05)。見表1。
2.2兩組溶栓后血常規、NLR及PLR比較 與預后不良組比較,預后良好組白細胞計數(WBC)、中性粒細胞絕對值(NE)、中性粒細胞百分比(NE%)、NLR及PLR降低;淋巴細胞絕對值(LY)、淋巴細胞百分比(LY%)增高。見表2。
2.3Logistic回歸分析 以患者預后情況為應變量,以WBC、NE、NE%、LY、LY%、NLR和PLR為自變量,校正患者年齡、三酰甘油、尿酸水平后進行二元Logistic回歸分析,結果顯示:WBC、NE、NE%、NLR和PLR均為預后不良危險因素,LY、LY%為預后保護性因素。見表3。
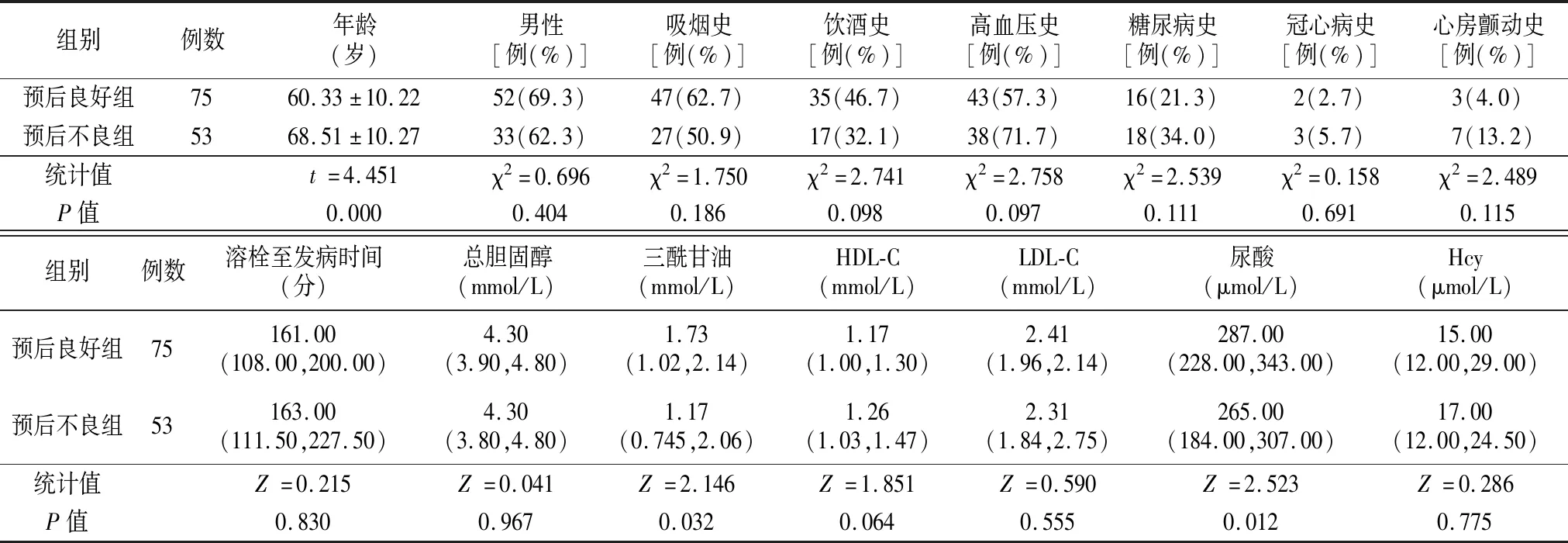
表1 兩組臨床資料比較

表2 兩組溶栓后血常規、NLR及PLR比較
注:單核細胞絕對值(MO),單核細胞百分比(MO%),血小板計數(PLT),平均血小板體積(MPV),血小板壓積(PCT),血小板分布寬度(PDW)
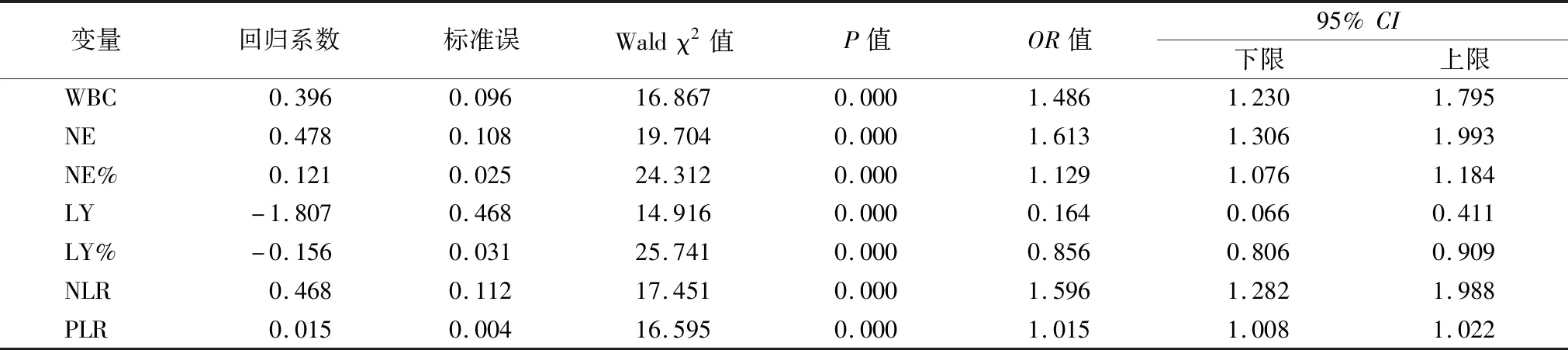
表3 影響腦梗死靜脈溶栓患者預后的危險因素分析
2.4NLR與PLR判斷腦梗死溶栓預后的診斷效能 NLR判斷腦梗死溶栓預后的ROC曲線下面積(area under curve,AUC)=0.772,當最佳臨界值為3.755時,敏感度為69.8%,特異度為74.7%。PLR判斷腦梗死溶栓預后AUC=0.746,當最佳臨界值為145.055時,敏感度為64.2%,特異度為78.7%。NLR與PLR聯合檢測腦梗死溶栓預后的AUC=0.781,臨界值為1.337時,敏感度為69.8%,特異度為76.5%。見圖1、表4。
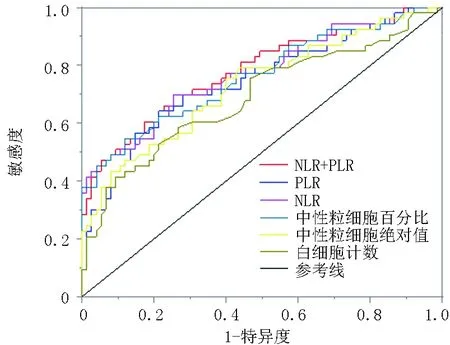
圖1 與腦梗死后溶栓預后不良相關的指標及其聯合指標的ROC曲線
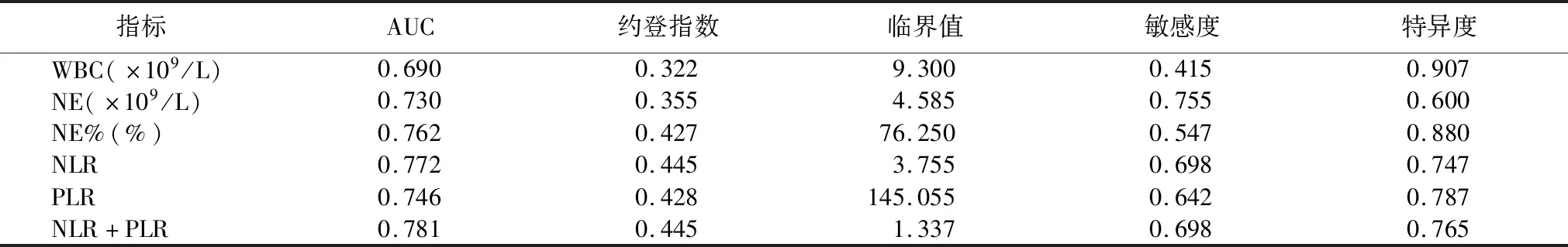
表4 與腦梗死后溶栓預后不良相關指標及其聯合指標的診斷效能
3 討 論
NE與PLT在腦血管血栓形成、急性腦梗死事件中起到了至關重要的作用。NE在腦梗死發生數小時內,在梗死組織釋放的細胞因子作用下,聚集到腦組織缺血部位,通過釋放蛋白酶、氧自由基和其他炎性介質來進一步損害腦組織,加重患者腦梗死的病情[9]。此外,NE聯合其他血液成分,能夠形成中性粒細胞胞外誘捕網(neutrophil extracellular traps,NETs),參與動脈粥樣硬化形成、斑塊破裂與血栓形成過程。它同時影響到了阿替普酶的溶栓效果:NETs不被阿替普酶降解,且具有抵抗阿替普酶對血栓誘導溶解的作用。這可能與當前臨床應用阿替普酶靜脈溶栓治療腦血管再通率仍不高,腦血管再通患者存在血管再閉塞的情況相關[10]。
PLT在腦血管破損后迅速黏附在血管損傷部位,形成白色血栓,并可增強凝血酶的作用,促進凝血[11]。同時,PLT在刺激作用下可活化并釋放炎癥因子,并促進PLT聚集,進一步導致血栓的形成和心腦血管的梗死[12]。阿替普酶靜脈溶栓時,纖溶酶不但降解纖維蛋白和纖維蛋白原,也直接或間接地激活PLT,導致血漿和溶栓局部呈高凝狀態,這種狀態在腦血管溶栓后期更為明顯[13]。同時,活化的PLT可產生內源性的纖溶酶原激活劑抑制劑1,與靜脈輸入的阿替普酶產生抵抗,降低溶栓效果。除此之外,已發生溶解的血栓暴露出PLT表面,為再形成血栓提供了基礎,是血栓擴大和再形成的根源[14]。近期有研究表明,在阿替普酶靜脈溶栓前后積極行抗PLT治療,對溶栓預后有一定積極效果[15-16]。
LY則對腦梗死后的炎癥反應具有負向調控的作用,在炎癥后期起到主導作用,以減輕及消退炎癥反應。LY包括T細胞、B細胞和自然殺傷(NK)細胞。T細胞可分化為輔助T細胞和細胞毒性T細胞。輔助性T細胞又可分為Th1細胞和Th2細胞,二者的平衡對維持機體的免疫狀態有重要作用。過度的免疫炎性反應中,常見到T細胞趨向Th2極化和Th1抑制,并且這種極化程度與病情的嚴重程度相關。大腦損傷可導致自主神經出現下調反應,從而增強腦部炎癥和全身免疫抑制反應,進一步導致LY凋亡增加,Thl細胞出現抑制,Thl/Th2細胞比率發生改變,使炎癥反應不能及時減輕[17];NK細胞具有靶向殺傷的作用,可獨立發揮細胞毒性效應而不依賴于抗原刺激,通常被認為是機體細胞免疫的組成部分;B細胞生成抗體發揮體液免疫效應,進而產生保護效應。在急性腦梗死患者中,預后良好患者血清中的T細胞、B細胞和NK細胞水平均明顯高于預后不良患者[18]。
NLR與PLR是基于NE、PLT、LY計數所得的炎癥相關指標。其中,NE、PLT數量與炎癥嚴重程度正相關;LY計數與炎癥程度負相關。兩者各自的比值,較單項數值更能反應患者炎癥反應程度。這兩種指標正逐步應用于各項疾病研究中。在急性腦梗死后72小時內,患者外周血白細胞、NE計數升高,LY計數減低,并且其變化程度與病情輕重、疾病預后存在相關性[19]。近期有研究發現,患者NE、PLT、LY的二次計算指標對腦梗死預后具有一定預測價值[20-23]。目前也有國內研究報道,NLR與PLR對急性腦梗死患者預后不良具有預示作用[24-25]。
腦梗死患者中,接受阿替普酶靜脈溶栓治療者較其他腦梗死患者更具時限性,其溶栓后的血液標本也更具有研究價值,且阿替普酶靜脈溶栓治療本身會對血液成分造成影響。比如,溶栓治療后會出現一個外周血白細胞、NE驟升的過程,較未溶栓組峰值提前出現[26],因為血栓內含有大量PLT等血液成分,溶栓過程中可能使PLT等血液成分脫落分散,并通過已破壞的血腦屏障進入外周血,使得溶栓患者的外周血較一般腦梗死患者更具有特異性[27]。除與NE、PLT特殊相關性外,研究發現,阿替普酶還能有效降低包括白細胞介素6及腫瘤壞死因子ɑ在內的血清炎性因子水平[28]。而這些炎癥因子的升高與下調,又與血常規中的NE、PLT、LY密切相關[29-32]。
本研究對阿替普酶靜脈溶栓腦梗死患者的相關信息進行匯總、統計,得出了與之前學術研究相似的結論。阿替普酶靜脈溶栓后血漿中白細胞計數、NE絕對值、NE百分比為腦梗死溶栓預后的危險因素。PLT在預后不良組和預后良好組之間的差異無明顯統計學意義,這可能與統計樣本量較小相關。而LY絕對值和百分比為腦梗死溶栓預后的保護因素。NLR、PLR及其聯合指標對腦梗死患者預后不佳具有良好的預測價值:經過ROC曲線分析,發現NLR、PLR升高均為腦梗死溶栓不佳預后的良好指標,其敏感度、特異度均在0.7左右。其中,NLR敏感度較高,PLR特異度較高。而將兩個指標聯合后可得到較其他血液學指標更加良好的預后預測指標。
但本研究存在一定缺陷。本研究樣本量較小、且為單中心研究,未能動態監NLR、PLR的水平,尚未進行長期縱向隨訪。因此,NLR、PLR對腦梗死溶栓患者預后的預測價值還需大規模、多中心及動態研究來進一步證實。

