胸腰椎骨折不同分型選擇性融合的臨床療效
鄭笑臣 徐永輝 胡軍華 高利峰 劉雅普 李鵬 王松茂 侯秀偉

【摘要】目的 依據胸腰椎骨折分型系統,在臨床植骨融合治療胸腰椎骨折方面提出具體分類。方法 于2013年9月~2018年8月期間收治的367例胸腰椎骨折患者中,對骨折主要集中在T12~L2區域,基于DR/CT/MRI骨折影像學表現,選擇椎體壓縮程度超過50%,后縱韌帶復合體損傷,后凸角度大于20°,椎間隙改變,椎間盤損傷,部分合并神經脊髓損傷的患者納入研究范圍。選取其中126例患者作為研究對象,男性92例,女性34例,年齡18~62歲,平均(45.2±11.3)歲。依據4種損傷類型行選擇性植骨融合,Ⅰ型:上下終板及椎間盤完整,不需要融合,單純恢復椎體高度;Ⅱ型:骨折累及上終板及上位椎間盤,選擇傷椎上關節突、椎板及橫突間行植骨融合,保留下關節突活動度;Ⅲ型:骨折累及下終板及下位椎間盤,選擇傷椎下關節突、椎板及橫突間行植骨融合,保留上關節突活動度;Ⅳ型:骨折累及上下終板及椎間盤,將傷椎上下關節突、椎板及橫突間行植骨融合。觀察比較各型患者的手術時間、手術出血量、術后引流量的差異,并比較各型骨折手術前后椎體壓縮率、Cobb角恢復情況、術后融合率,以及內固定取出后各型傷椎融合與非融合矢狀位椎間隙Cobb角的改變情況。結果 患者均順利完成手術,切口Ⅰ期愈合,各型骨折患者手術時間、手術出血量、術后引流量比較有統計學意義(P<0.05);Ⅱ型、Ⅲ型、Ⅳ型患者術后融合率均在90.0%以上;術后各型骨折椎體Cobb角均明顯小于術前(P<0.001),取出內固定后,Ⅱ型、Ⅲ型非融合與融合節段傷椎上下椎間隙Cobb角糾正有明顯改變(P<0.001)。獲得隨訪116例,隨訪時間1~2年,平均1.5年。隨訪期間未見斷釘、斷棒等情況發生。結論 依據胸腰椎骨折分型系統融合治療后,既保留傷椎部分運動單元減少退變,又能使傷椎融合穩定,減少內固定取出后再后凸及不穩的發生率,此分型系統簡明易于記憶,有利于協助脊柱外科臨床決策。
【關鍵詞】胸腰椎骨折;選擇性融合;骨折分型
中圖分類號:R683.2 文獻標志碼:A DOI:10.3969/j.issn.1003-1383.2020.03.003
Clinical efficacy of selective fusion for different types of thoracolumbar fractures
ZHENG Xiaochen,XU Yonghui,HU Junhua,GAO Lifeng,LIU Yapu,LI Peng,WANG Songmao,HOU Xiuwei
(Department of Spinal Surgery,the Second Hospital Affiliated to Luohe Medical College,Luohe 462300,Henan,China)
【Abstract】Objective According to the standard for the classification of thoracolumbar fractures,the clinical types of thoracolumbar fractures were established.Methods In 367 patients with thoracolumbar fractures,the main fractures location was T10-L2 based on DR/CT/MRI fracture imaging.The fracture compression degree is more than 50%,the posterior longitudinal ligament complex was damaged,and the kyphosis angle was greater than 20 degrees combined with disc damage.According to these standard,126 patients were selected as the study subjects,and among them there were 92 males and 34 females who were aged from 18-62 years,with an average age of (45.2±11.3) years.The damages were divided into 4 types:type Ⅰ (The upper and lower endplates and the intervertebral disc are intact,no fusion is required,and only the height of the vertebral body is restored.),type Ⅱ (Upper endplate and intervertebral disc injury,selective fusion of superior articular processes,retention of inferior articular processes.),type Ⅲ (Lower endplate and intervertebral disc injury,selective fusion of inferior articular processes,retention of superior articular processes.),type Ⅳ(Upper and lower endplates and intervertebral disc injuries,fusion of superior and inferior articular processes.) The evaluation indicators included operation time,surgical bleeding volume,postoperative drainage volume,fracture vertebral compression rate and Cobb angle recovery degree,postoperative fusion rate,and activity in the adjacent stage after internal fixation.Results All patients underwent surgery successfully.The operation time,surgical bleeding volume,postoperative drainage volume and visual score VAS scores were statistically different (P<0.05).The fusion rate of the fusion group was over 90.0%,Cobb angle less than preoperative (P<0.001),after removal of internal fixation,there was activity near the unfused segment,and the fusion segment.There were statistical differences between these groups (P<0.001).116 patients were followed up for 1-2 years with an average of 1.5 years.No broken nails or broken rods occurred during the follow-up period.Conclusion As for the above standard thoracolumbar fractures,selective fusion therapy,retain some of the motion units,if the internal fixation is taken out,it prevents kyphosis and instability.This classification system is simple and easy to remember.
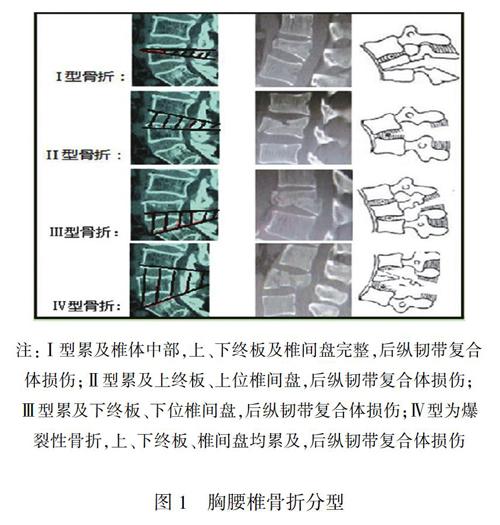
【Key words】thoracolumbar fracture;selective fusion;classification
胸腰椎骨折在脊柱骨折中最為常見[1],其治療歷史悠久,隨著麻醉及內固定技術的出現,治療上已經有質的提升,但關于胸腰椎骨折最佳治療方案的爭論一直沒有停止[2],主要圍繞著保守還是手術[3],手術時機,前路、后路還是前后路聯合,是否需要植骨融合[4],長節段還是短節段固定等,一直都是懸而未決的問題[5]。特別是手術是否進行融合[6],融合節段的選擇很少提及,因此我們對胸腰椎骨折在手術融合方面進行了系統的研究,經過大量的臨床實踐,總結出胸腰椎骨折是否需要融合以及融合部位選擇等一系列完整的方案。基于DR/CT/MRI骨折影像學基礎上[7],選擇椎體壓縮程度超過50%,后縱韌帶復合體損傷,后凸角度大于20°,椎間隙改變,椎間盤損傷,部分合并神經脊髓損傷的患者納入標準。同時參考DENIS[8],AO分型[9]及TLISS[10]評分,提出4種骨折類型(見圖1),此分型方法在椎體壓縮比例、后凸角度、椎間盤損傷及后縱韌帶復合體損傷方面,符合以往骨折手術治療標準,傳統的后路融合治療多將傷椎上下兩個節段進行融合,或者前路椎體切除植骨融合。我們提出選擇性融合治療胸腰椎骨折,對于骨折累及上終板及上位椎間盤,選擇傷椎上關節突、椎板及橫突間行植骨融合,保留下關節突活動度;骨折累及下終板及下位椎間盤,選擇傷椎下關節突、椎板及橫突間行植骨融合,保留上關節突活動度;骨折累及上下終板及椎間盤,將傷椎上下關節突、椎板及橫突間行植骨融合。對臨床上融合治療胸腰椎骨折的選擇,提出更加具體的方案。現將我們采用此分型系統進行選擇性植骨融合的臨床療效進行報道如下。
1 資料與方法
1.1 基本資料
從我院2013年9月~2018年8月期間收治的367骨折患者中,骨折主要集中T12~L2區域,基于DR/CT/MRI骨折影像學表現,我們選擇126例椎體壓縮程度超過50%,后縱韌帶復合體損傷,后凸角度大于20°,椎間隙改變,椎間盤損傷,部分合并神經脊髓損傷的患者作為研究對象。患者均為單節段骨折,短節段固定,排除復位后骨折塊回納不明顯,需椎板切除減壓的患者以及老年骨質疏松壓縮性骨折患者。按前述分型標準分為4型,各型骨折患者性別、年齡等基本資料差異無統計學意義(P>0.05)。見表1。
1.2 手術方法
患者采用全身麻醉,取俯臥位,常規消毒鋪巾,腹部和下胸懸空,在傷椎中心切口暴露椎體。采用椎弓根針進行探測,保證鉆孔位于椎弓根四周骨壁內部,于傷椎鄰近上、下椎體植入椎弓根螺釘。按照分型系統,Ⅰ型骨折:微創經多肋肌間隙植入連接鈦棒,撐開壓縮骨折椎體,不進行植骨,單純恢復椎體高度;Ⅱ型骨折:植入連接鈦棒,撐開壓縮骨折椎體,去除傷椎與上位椎體形成的關節突關節軟骨面,并于相應椎板、橫突去皮質化后建立植骨床行植骨融合,保留下位關節突的活動度;Ⅲ型骨折:植入連接鈦棒,撐開壓縮骨折椎體,去除傷椎與下位椎體形成的關節突關節軟骨面,并于相應椎板、橫突去皮質化后建立植骨床行植骨融合,保留上關節突的活動度;Ⅳ型骨折:植入連接鈦棒,撐開壓縮骨折椎體,于傷椎上、下關節突關節、椎板間及鄰近椎體橫突間建立植骨床行植骨融合。術中Ⅱ~Ⅳ型患者中,發現后縱韌帶復合體損傷明顯,部分斷裂,有時合并椎板及關節突骨折,提拉棘突存在不穩。術后給予抗生素預防感染,手術部位放置引流管,術后早期佩戴支具下床活動。術后1、3、6、12個月各隨訪1次,以后每6個月隨訪1次,術后8~12個月根據骨折愈合情況取出內固定。
1.3 觀測指標
①手術指標評價:主要包括手術時間、術中出血量和術后切口引流量;②術后療效及鄰近關節活動度評價:比較各型骨折手術前后椎體壓縮率、Cobb角恢復情況、術后融合率,內固定物取出后傷椎上下椎間隙Cobb角變化;③治療有效率:術后臨床癥狀消失,椎體高度恢復90%以上,骨折愈合,脊柱后凸Cobb角小于3°,視為治愈;有輕微腰痛癥狀,椎體高度恢復60%~90%,脊柱輕微后凸,脊柱后凸Cobb角3°~8°,視為有效;疼痛癥狀明顯,脊柱畸形無顯著改善,椎體恢復低于正常高度的60%,Cobb角大于8°,且患者腰部活動受限,難以從事體力勞動,視為無效。以治愈和有效合計為總有效。
1.4 統計學方法
本研究的數據分析采用SPSS 19.0統計學軟件,正態分布計量資料以(±s)表示,多組間比較采用方差分析,手術前后椎體壓縮率、后凸Cobb角改變,術后融合與非融合矢狀位椎間隙Cobb角比較采用配對t檢驗,等級分組資料比較采用秩和檢驗。檢驗水準:α=0.05,雙側檢驗。
2 結 果
2.1 臨床療效評價
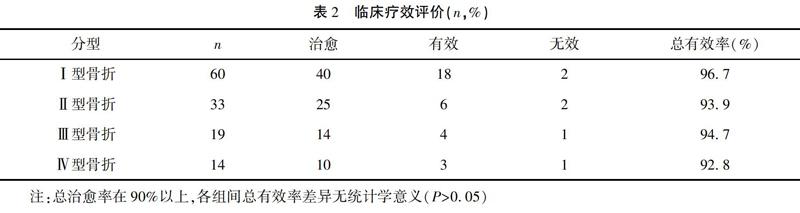
Ⅰ型骨折總有效率96.7%,Ⅱ型骨折總有效率93.9%,Ⅲ型骨折總有效率94.7%,Ⅳ型骨折總有效率92.8%。各型總有效率在90%以上,組間比較差異無統計學意義(P>0.05)。見表2。獲得隨訪116例,隨訪時間1~2年,平均1.5年。隨訪期間未見斷釘、斷棒等情況發生。各型患者內固定手術前后融合情況典型圖例見圖2~圖5。
2.2 手術指標評價
Ⅰ型骨折患者在手術時間、手術出血量及術后引流量方面明顯少于Ⅱ型、Ⅲ型、Ⅳ型患者(P<0.01),Ⅳ型骨折在手術時間、手術出血量及術后引流量方面明顯多于Ⅰ型、Ⅱ型、Ⅲ型(P<0.01)。Ⅱ型、Ⅲ型骨折在手術出血量及術后引流量方面差異有統計學意義(P<0.05)。見表3。
2.3 各型患者椎體壓縮率及融合率的比較
各型患者術前、術后椎體壓縮率:Ⅰ型、Ⅱ型、Ⅲ型、Ⅳ型術后較術前椎體高度有明顯恢復(P<0.001)。見表4。Ⅰ型未行植骨融合,Ⅱ型植骨融合33例,上位椎板及關節突植骨未愈合2例,Ⅲ型植骨融合19例,下位椎板及關節突植骨未愈合1例,Ⅳ型植骨融合14例,1例出現上位椎板及關節突未融合,Ⅱ型、Ⅲ型、Ⅳ型融合率分別為93.9%、94.7%、92.8%,各型植骨融合率比較差異無統計學意義(P>0.05)。
2.4 各型Cobb角比較
各型患者術前、術后后凸畸形Cobb角改變:Ⅰ型、Ⅱ型、Ⅲ型、Ⅳ型術后與術前Cobb角糾正明顯改變(P<0.05)。內固定取出后各型傷椎融合與非融合矢狀位椎間隙Cobb角改變見表5。Ⅰ型矢狀位傷椎上下椎間隙Cobb角無明顯變化(P>0.05),Ⅱ型、Ⅲ型非融合與融合節段傷椎上下椎間隙Cobb角糾正有明顯改變(P<0.001),Ⅳ型融合節段Cobb角無明顯變化(P>0.05)。見表6。
3 討 論
胸腰椎骨折分型的概念早在1929年就有BOHLER[11]提出,隨后國內外許多學者提出了自己的分類方法,其中DENIS分型更加具體,將骨折分為:壓縮性骨折、爆裂性骨折、屈曲牽張損傷、骨折脫位4大類。在20世紀90年代MAGERL等提出了AO分類,此分類是目前國內使用較多的分型方法,但是過于繁瑣,臨床應用較為困難。VACCARO等于2005年提出了胸腰椎損傷嚴重度評分(TLISS),這是一種全新的系統分類方法,對骨折機制、后方韌帶復合體完整性、神經功能三方面因素評分后加以評價,并指導臨床中是否需進行手術,TLISS評分也有一定局限性,未提及椎體壓縮明顯椎間盤損傷及椎間隙改變的骨折,分型是為了更好地指導臨床,以上分型并未提及術中是否融合的問題,為了能直接提供臨床胸腰椎骨折融合依據,盡可能保留部分胸腰椎骨折上下關節突的活動度,減少術中出血、手術創傷,延緩關節退變,糾正后凸畸形。我們在以上分型的基礎上,提出胸腰椎骨折選擇性融合的臨床分型概念。
目前,臨床胸腰段的骨折多以后路手術治療為主[12],經后路椎弓根內固定治療脊柱骨折既能起到固定作用,又能起到復位作用[13],但是否同時行植骨融合尚存在一定的爭議[14~15]。就目前而論,在胸腰椎骨折的治療中越來越多的學者傾向于不融合[16],特別是年輕患者[17],融合和不融合遠期療效在糾正后凸畸形療效相當[18]。在臨床工作中參照上述分型進行了手術,發現椎體壓縮程度高且伴后縱韌帶復合體損傷及后凸角度大[19],術中有明顯不穩,有時伴有椎板骨折,后方韌帶復合體明顯斷裂,特別是椎間隙改變、椎間盤損傷的患者中[20],部分患者手術療效差,術后取出內固定后,出現再次后凸畸形[21]。同時對一些爆裂骨折,采取前后路聯合手術患者,前后路完全融合后,傷椎鄰近節段基本完全喪失活動度,加速了鄰近節段退變。對于內固定失敗釘棒斷裂和內固定取出后,再次后凸畸形,矢狀位不穩,疼痛再次復現患者中,除與術前損傷的嚴重程度[22]、椎體高度丟失[23]、年齡相關因素[24]、骨質疏松的程度[25]有關外,關鍵因素是術中未充分評估患者受損傷部位的綜合穩定性,未給予植骨或植骨融合選擇的范圍不夠,最后導致骨折不愈合,韌帶損傷不愈合,植骨部位假關節形成。而椎體間或后路植骨融合是保持脊柱穩定和防止椎弓根螺釘斷裂的有效方法[26]。
對于一些胸腰椎骨折術后取出內固定,再次后凸畸形、慢性疼痛的患者,主要原因是內固定取出后的不穩定,內固定的矯形與內固定只是暫時的,永久性穩定仍靠自身骨融合。是否所有的骨折都需要融合,答案是否定的,經過大量臨床實踐,我們總結出符合以下條件需要融合:椎體壓縮程度超過50%,后縱韌帶復合體損傷,后凸角度大于20°,椎間隙改變,椎間盤損傷,部分合并神經脊髓損傷的患者。在這些需要融合的病例中,我們仍可以進一步選擇,如果融合骨折椎體上下兩個節段,這樣就少了兩個運動單元,因此我們根據傷椎上下關節復合體損傷的情況,選擇性的分節段融合,這樣更加具體化、細致化,并不是一概而論,進而保留了部分運動單元。
目前,后路內固定選擇性融合治療胸腰椎骨折國內外鮮有報道,國外文獻有選擇性前路融合術治療胸腰段骨折[27]。傳統的后路融合未進行運動單元的劃分,脊柱運動單元為三關節復合體,我們對骨折類型進行劃分的同時,考慮到脊柱的運動單元,傳統的融合是涉及兩個運動單元,特別是前路融合,傷椎上下兩個間隙的融合,這樣運動單元保留較少。我們在傳統的后路融合方面再具體劃分,根據椎體上下位關節復合體損傷的情況進行選擇性融合,保留部分運動單元,這樣的融合方式經過大量的臨床實踐及科學的論證,長期隨訪是可行的。
總之,在后路內固定選擇性融合治療胸腰椎骨折方面,我們的分型系統優勢主要表現為:明確指出臨床胸腰椎骨折手術中是否融合,并創新性提出后路內固定選擇性植骨融合,最大程度保留了關節的活動度,在充分植骨的基礎上又能重建脊柱的穩定性,防止內固定取出后不穩,進而矯正角度和高度的丟失。但我們的分型系統并不是完美無缺的,由于胸腰椎骨折損傷機制的復雜性,影像學的不完全性,患者本身及術者影響,特別是在椎間盤是否完全損傷的判斷上有限制,取出內固定長期隨訪是否能達到全部融合一樣的強度,這需要長期隨訪和更高等級的證據,對胸腰椎骨折在融合治療方面還要繼續探索研究。
參 考 文 獻
[1]KIM B G,DAN J M,SHIN D E.Treatment of Thoracolumbar Fracture[J].Asian Spine,2015,9(1):133-146.
[2]周忠杰,宋躍明.胸腰椎骨折分型的研究進展[J].華西醫學,2019,34(9):959-963.
[3]POST R B,VAN DER SLUIS C K,LEFERINK V J,et al.Nonoperatively treated type A spinal fractures:mid-term versus long-term functional outcome[J].Int Orthop,2009,33(4):1055-1060.
[4]梁成民,張偉,劉彬,等.損傷單元矢狀位非穩定區對稱椎弓根系統內固定結合植骨融合術治療胸腰椎骨折[J].中國修復重建外科雜志,2018,32(7):920-926.
[5]徐寶山,唐天駟,楊惠林.經后路短節段椎弓根內固定治療胸腰椎爆裂型骨折的遠期療效[J].中華骨科雜志,2002,22(11):641-647.
[6]TIAN N F,WU Y S,ZHANG X L,et al.Fusion versus Nonfusion for Surgically Treated Thoracolumbar Burst Fractures:A Meta-Analysis[J].PLoS One,2013,8(5):e63995.
[7]許振強,鄧垂宇,黃薇園,等.X線、CT影像學檢查在胸腰椎嚴重爆裂骨折治療前后的應用效果分析[J].解放軍預防醫學雜志,2018,36(9):1230.
[8]DENIS F.The three column spine and its significance in the clas-sification of acute thoracolumbar spinal injuries[J].Spine(Phila Pa 1976),1983,8(8):817-831.
[9]王丙超,徐韜,甫拉提·買買提,等.新型胸腰椎骨折損傷AO分型系統的可信度和可重復性研究[J].中國脊柱脊髓雜志,2016,26(7):602-608.
[10]程明,王躍,李棋.胸腰椎骨折分型、損傷評分、后凸畸形及神經功能損傷的關聯研究[J].重慶醫學,2017,46(16):2198-2199,2203.
[11]BOHLER L.Thetreatment of fractures//STEINBER M E.A translation of “Technik der Knochenbruchbe hand lung im Frieden undimKriege”[M].Vienna,Austria:Wilhelm Maudrich,1929:235-766.
[12]KNOP C,FABIAN H F,BASTIAN L,et al.Late results of thoracolumbar fractures after posterior instrumentation and transpedicular bone grafting[J].Spine (Phila Pa 1976),2001,26(1):88-99.
[13]LI Q,YUN C,LI S.Transpedicular bone grafting and pedicle screw fixation in injured vertebrae using a paraspinal approach for thoracolumbar fractures:a retrospective study[J].J Orthop Surg Res,2016,11(1):115.
[14]LUCAS F,EMERY E.Letter to the chief editor:outcome of thoracolumbar burst fractures treated with indirect reduction and? fixation without fusion[J].Eur Spine J,201l,20(7):l192.
[15]翁習生,徐宏光.胸腰椎骨折整復內固定后是否應植骨融合[J].中國脊柱脊髓雜志,2002,12(5):328.
[16]江共群,吳俊哲,劉永恒,等.非融合經傷椎單節段固定治療胸腰椎骨折[J].臨床骨科雜志,2019,22(4):423-424.
[17]KIM Y M,KIM D S,CHOI E S,et al Nonfusion Method in Thoracolumbar and Lumbar Spinal Fractures[J].Spine (Phila Pa 1976),2011,36(2):170-176.
[18]DINIZ J M,BOTELHO R V.Is fusion necessary for thoracolumbar burst fracture treated with spinal fixation? A systematic review and meta-analysis[J].J Neurosurg Spine,2017,27(5):584-592.
[19]陳仲強,李危石,郭昭慶,等.胸腰段陳舊骨折繼發后凸畸形的外科治療[J].中華外科雜志,2005,43(4):201-204.
[20]魏曉東,宋宏亮,龔維明,等.椎間盤損傷的胸腰椎骨折患者修復后易出現嚴重后凸畸形[J].中國組織工程研究,2016,20(17):2481-2487.
[21]蘇兵,付解輝,葛飛,等.經后路復位固定椎間融合治療伴重度椎間盤損傷的胸腰椎骨折脫位[J].中國骨與關節損傷雜志,2013,28(5):451-452.
[22]AONO H,ISHII K,TAKENAKA S,et al.Risk factors for a kyphosis recurrence after short-segment temporary posterior fixation for thoracolumbar burst fractures[J].J Clin Neurosci,2019,66:138-143.
[23]JANG H D,BANG C,LEE J C,et al.Risk factor analysis for predicting vertebral body re-collapse after posterior instrumented fusion in thoracolumbar burst fracture[J].Spine J,2018,18(2):285-293.
[24]孫祥耀,魯世保,張慶明,等.經傷椎短節段內固定治療單節段胸腰椎爆裂骨折術后再發后凸畸形的危險因素分析[J].中國脊柱脊髓雜志,2018,28(8):690-697.
[25]孫祥耀,魯世保,孔超,等.后路短節段內固定術治療胸腰段骨折后再發后凸的危險因素[J].中國骨與關節雜志,2018,7(2):142-146.
[26]何建華,馮大雄.后路內固定融合術治療不同分型胸腰椎骨折的臨床療效[J].中國脊柱脊髓雜志,2016,26(7):596-601.
[27]CHARLES Y P,WALTER A,SCHULLER S,at el.Temporary Percutaneous Instrumentation and Selective Anterior Fusion for Thoracolumbar Fractures[J].Spine (Phila Pa 1976),2017,42(9):E523-E531.
(收稿日期:2019-08-13 修回日期:2019-11-04)
(編輯:潘明志)
基金項目:河南省漯河市青年拔尖人才項目(2018NBJRC01004)
作者簡介:鄭笑臣,男,主治醫師,醫學碩士,研究方向:脊柱外科。E-mail:wishdoctor@163.com
通信作者:侯秀偉。E-mail:Houxiuwei111@163.com
[本文引用格式]鄭笑臣,徐永輝,胡軍華,等.胸腰椎骨折不同分型選擇性融合的臨床療效[J].右江醫學,2020,48(3):172-178.

