妊娠特異性β1糖蛋白及臍動脈血流S/D值在妊娠晚期胎兒—胎盤監測中的價值
冉國慶 吳久萍 周媛媛
(1.平利縣婦幼保健院婦產科,陜西 安康 725500;2.安康市中心醫院婦產科,陜西 安康 725000;3.平利縣中醫醫院婦產科,陜西 安康 725500)
胎盤是婦女妊娠期特有的生理結構,其連接母體與胎兒,承擔著母兒間物質、氣體交換功能,對胎兒的生長發育起著關鍵的作用[1]。同時胎盤還是一種分泌氣管,能合成多種激素、酶和細胞因子,維持孕婦的激素系統平衡,確保正常妊娠。本方案對妊娠晚期不同妊娠狀況(以胎兒—胎盤功能狀況為主要分組指標)的孕婦血清妊娠特異性β1糖蛋白(SP1)及臍動脈血流速度收縮末期峰值/舒張末期峰值(S/D值)進行測量,分析其是否能反應出不同胎盤—胎兒狀況的差異,并比較不同胎盤—胎兒狀況妊娠的母兒妊娠結局,探索SPA及S/D值與妊娠結局間的關系,以期為晚期妊娠孕婦胎兒—胎盤狀況及妊娠結局預測提供參考。
1 資料與方法
1.1一般資料 選擇2016年2月至2019年1月在我院分娩的晚期妊娠孕婦203例作為研究對象。根據孕婦妊娠晚期并發癥情況分為妊娠期無并發癥設為對照組(72例),平均年齡(27.45±4.68)歲,孕次(1.05±0.21)次,初產婦52例,經產婦20例,孕周(33.58±4.74)周;糖尿病妊娠組(23例),平均年齡(27.32±4.63)歲,孕次(1.02±0.20)次,初產婦16例,經產婦7例,孕周(33.54±4.72)周;宮內發育遲緩組(28例),平均年齡(27.29±4.61)歲,孕次(1.01±0.18)次,初產婦20例,經產婦8例,孕周(33.61±4.72)周;子癇前期組(35例),年齡(27.33±4.62)歲,孕次(1.06±0.18)次,初產婦24例,經產婦11例,孕周(33.45±4.72)周;羊水異常組(例45例),平均年齡(27.37±4.63)歲,孕次(1.06±0.18)次,初產婦31例,經產婦14例,孕周(33.51±4.68)周。納入標準[2]:(1)所有孕婦妊娠周期28~37周;(2)具有正常認知功能,能配合各項檢查;(3)均于本院分娩;(4)臨床資料收集完整;(5)孕婦及家屬均知情同意。排除標準[2]:(1)合并2種及以上妊娠合并癥者;(2)合并其它妊娠高危因素,影響妊娠結局與本方案指標間的相關性判斷者;(3)所收集資料不符合本研究方案者。五組孕婦一般資料比較差異無統計學意義(P>0.05)。
1.2方法 所有孕婦均于孕28周后開始進行血清SP1及超聲臍動脈S/D值監測,觀察并記錄所有入組母兒妊娠結局。(1)孕婦血清SP1檢測:孕婦均于分娩前1 d抽取孕婦空腹靜脈血2 mL于抗凝采樣管中,靜置20~30 min后離心,得上層清液進行檢測,采用酶聯免疫法(ELISA)檢測所有孕婦血清中的SP1水平。試劑盒購自深圳晶美生物制劑公司,嚴格按照試劑盒及酶標儀、洗板機設備操作規程檢測。(2)臍動脈S/D值檢查:入組孕婦均于分娩前1 d行彩色多普勒超聲診斷儀低臍動脈進行臍動脈S/D值檢測。常規檢測胎兒情況,常規檢查胎盤,對臍動脈進行掃描,選擇靠近胎盤位置測量臍動脈S/D值,獲得最大頻譜,待獲得穩定圖像后,凍結圖像,系統自帶程序計算S/D,反復測量3次,取最小值進行報告。
1.3觀察指標 比較五組母兒妊娠結局,分組統計五組孕婦產前SP1水平及臍帶S/D值。孕婦不良妊娠結局:難產、胎盤早剝、胎膜早破、大出血等。胎兒不良妊娠結局:早產、低出生體質量、宮內窒息、新生兒呼吸窘迫綜合征、新生兒畸形等。
1.4統計學方法 采用SPSS19.3軟件處理數據,計量資料行方差檢驗,計數資料行卡方檢驗,P<0.05為差異有統計學意義。
2 結 果
2.1不同妊娠狀況孕婦妊娠晚期血清SP1水平及臍動脈S/D值比較 妊娠晚期子癇前期組、宮內發育遲緩組孕婦血清SP1水平明顯低于對照組、糖尿病妊娠組、羊水異常組孕婦(P<0.05),妊娠晚期子癇前期組、糖尿病妊娠組、宮內發育遲緩組及糖尿病妊娠組孕婦臍帶血S/D值高于對照組(P<0.05)。見表1。
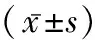
表1 不同妊娠狀況孕婦妊娠晚期血清SP1水平及臍動脈S/D值比較
注:與照組比較,aP<0.05,與糖尿病妊娠組比較,bP<0.05,與宮內發育遲緩組比較,cP<0.05,與子癇前期組比較,dP<0.05,與羊水異常組比較,eP<0.05。
2.2不同妊娠狀況孕婦妊娠不良結局率比較 妊娠晚期子癇前期組、宮內發育遲緩組、糖尿病妊娠組、羊水異常組孕婦妊娠結局不良率明顯高于對照組(P<0.05)。見表2。

表2 不同妊娠狀況孕婦妊娠不良結局率比較[n(%)]
注:與對照組比較,*P<0.05。
2.3不同妊娠狀況胎兒妊娠不良結局率比較 妊娠晚期子癇前期組、宮內發育遲緩組、糖尿病妊娠組、羊水異常組胎兒妊娠結局不良率明顯高于對照組(P<0.05)。見表3。

表3 不同妊娠狀況胎兒妊娠不良結局率比較
注:與對照組比較,*P<0.05。
3 討 論
目前評價胎盤功能較為常用的指標有血管化指數,血流指數,血管化血流指數與臍動脈收縮期峰值/舒張末期血流速度 (S/D值)等[3]。S/D值是反應臍動脈血流阻力的一個關鍵指標,隨著孕周的增加,胎盤成熟度增加,胎盤阻力隨之降低,促進了臍動脈舒張血流的增加,S/D之也隨之下降[4]。若S/D值出現異常增加,則說明舒張期臍動脈血流出現下降。導致母兒之間的血流量減少,物質交換和氣體交換效率下降,可能導致胎兒宮內缺氧,缺血等情況,影響胎兒正常發育及娩出前的成熟度,影響妊娠結局[5-6]。本文中,具有與胎盤功能相關指標如羊水、血壓、糖尿病、宮內發育遲緩異常的孕婦其臍動脈S/D值明顯高于正常健康孕婦,說明上述妊娠異常狀況的孕婦臍動脈血流出現了問題,母兒之間的物質交換受到了影響,使得胎兒生長發育異常的風險增加,嚴重者母兒之間的物質交換停止,則發生胎死宮內的惡性妊娠事件。說明臍動脈S/D值反應了妊娠期胎盤的功能狀況,阻力指數越大,則胎盤功能喪失越嚴重,母兒間的正常物質交流受阻[7-8]。本方案結果顯示,臍動脈S/D值越大,胎兒發生不良妊娠結局的幾率越大。
妊娠特異性β1糖蛋白(SP1)是妊娠期特有的一種生理分泌物,由胎盤合體滋養層細胞合成、分泌進入孕婦血液系統,調節孕婦內分泌功能和性激素表達[9-10]。在不同妊娠階段SP1的水平呈現規律的變化。妊娠初期隨著孕周的增加SP1呈上升趨勢,在妊娠38周時達到最高峰,在隨之下降,分娩后達到最低值[11]。其變化規律與胎盤功能的變化規律一致。故孕婦血清中SP1水平可在一定程度上反應胎盤的功能,預測胎兒在體內的發育情況[12]。本方案結果顯示,妊娠晚期子癇前期組、宮內發育遲緩組孕婦血清SP1水平明顯低于對照組、糖尿病妊娠組、羊水異常組孕婦。說明SP1對能反應妊娠晚期胎盤的功能狀況,在分娩前,孕婦血清中SP1越低則胎盤功能越差。
綜上所述,妊娠晚期孕婦血清SP1水平及臍動脈S/D值與胎兒—胎盤功能密切相關,加強妊娠晚臍動脈期孕婦血清SP1和臍動脈血流超聲S/D值監測,能在一定程度反應胎兒—胎盤狀況,對妊娠結局有一定的預測價值。

