不同時機行腹腔鏡膽囊切除術治療急性結石性膽囊炎的效果及預后
劉清華
【摘要】目的:探討不同時機行腹腔鏡膽囊切除術治療急性結石性膽囊炎的效果及預后。方法:選取2016年1月~2018年6月收治的急性結石性膽囊炎患者96例,依據疾病發作到手術時間的不同分為A組、B組、C組,各32例。三組患者均給予腹腔鏡膽囊切除術,A組于發病48 h內接受手術治療,B組于發病48~72 h內接受手術治療,C組于發病72 h后接受手術治療。比較三組患者的中轉開腹情況、手術情況及并發癥發生情況。結果:C組中轉開腹率、術中出血量、手術時間、術后疼痛時間、術后肛門排氣時間、住院時間及并發癥發生率明顯高于A組、B組(P<0.05),A組、B組間上述指標比較,差異無統計學意義(P>0.05)。結論:急性結石性膽囊炎患者在發病72 h內手術效果較好,能有效縮短手術時間、減輕手術創傷、降低中轉開腹率、促進患者術后康復,安全性高,對于超過72 h手術時應謹慎操作。
【關鍵詞】急性結石性膽囊炎;不同時機;腹腔鏡膽囊切除術
急性結石性膽囊炎是普外科的常見病,主要由于結石堵塞膽囊管,致使膽汁淤滯,從而誘發感染[1]。外科手術是該病的主要治療手段,其中腹腔鏡膽囊切除術因痛苦少、切口小、效果肯定、術后并發癥少、康復快等優點廣泛應用于臨床[2]。然而對于手術時機的選擇尚存在爭議。本研究通過對不同時間段行腹腔鏡膽囊切除術治療急性結石性膽囊炎的效果及預后進行比較,以探討該手術的最佳時機。現報道如下:
1資料和方法
1.1一般資料
選取2016年1月~2018年6月收治的急性結石性膽囊炎患者96例,依據疾病發作到手術時間的不同分為A組、B組、C組,各32例。A組男18例,女14例;年齡18~78歲,平均(54.41±8.53)歲;膽結石病程1~10年,平均(6.73±1.24)年。B組男19例,女13例;年齡19~79歲,平均(53.28±8.05)歲;膽結石病程1~10年,平均(6.64±1.56)年。C組男17例,女15例;年齡20~77歲,平均(54.17±7.42)歲;膽結石病程1~9年,平均(3.81±1.15)年。三組患者一般資料比較,差異無統計學意義(P>0.05),具有可比性。三組患者均符合急性結石性膽囊炎的診斷標準,經腹部CT檢查、B超檢查及術后病理檢驗確診,排除無癥狀膽囊結石、肝內外膽管或膽總管結石、急性化膿性梗阻性膽管炎、近半年內有上腹部手術史、凝血功能障礙、心肺肝腎嚴重功能不全、存在手術禁忌證及妊娠期、哺乳期患者。本研究經倫理委員會批準,患者自愿參加并簽署知情同意書。
1.2 手術方法
三組患者均行腹腔鏡膽囊切除術治療,A組于發病48 h內接受手術,B組于發病48~72 h內接受手術,C組于發病72 h后接受手術。患者取仰臥位,行氣管插管全身麻醉,劍突下1 cm處作一切口為主操作孔,注入二氧化碳(CO2)建立人工氣腹,置入10 mm Trocar。在臍下1 cm處、右腋前0.5 cm處、鎖骨中線0.5 cm分別作一切口,置入腹腔鏡及操作器械。使用腹腔鏡探查腹腔臟器,鈍性分離粘連,膽囊張力過高可行膽囊穿刺減壓;鈍性分離Calot三角后切除膽囊,創面以電凝止血,常規放置腹腔引流。存在廣泛粘連、膽道損傷者中轉開腹手術治療。術后予常規抗感染治療。
1.3 觀察指標
(1)中轉開腹情況;(2)手術情況:術中出血量、手術時間、術后疼痛時間、術后肛門排氣時間、住院時間;(3)并發癥發生情況:切口感染、腹腔感染、肺部感染、膽漏等。
1.4 統計學處理
采用SPSS17.0軟件分析數據。計數資料采用χ2檢驗,計量資料采用t檢驗,以均數±標準差(±s)表示。P<0.05為差異有統計學意義。
2? ? 結果
2.1 三組患者中轉開腹情況比較
A組中轉開腹1例(3.12%),B組中轉開腹2例(6.25%),C組中轉開腹8例(25.00%)。C組中轉開腹率明顯高于A組、B組(P<0.05),A組、B組中轉開腹率比較,差異無統計學意義(P>0.05)。
2.2 三組患者手術情況比較
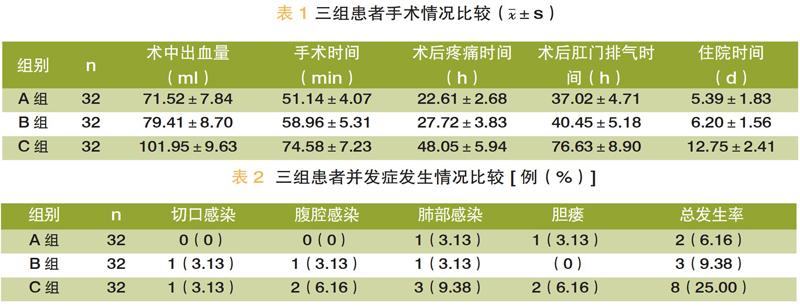
C組術中出血量、手術時間、術后疼痛時間、術后肛門排氣時間、住院時間均明顯高于A組、B組(P<0.05);A組、B組各指標比較,差異無統計學意義(P>0.05)。見表1。
2.3 三組患者并發癥發生情況比較
C組并發癥發生率明顯高于A組、B組(P<0.05);A組、B組并發癥發生率比較,差異無統計學意義(P>0.05)。見表2。
3? ? 討論
隨著近年來內鏡技術的發展與微創理念的普及,腹腔鏡膽囊切除術在臨床上得到廣泛應用。該術式術中能清楚觀察膽囊的解剖結構及病變部位,便于術中操作,創傷小、安全性高、術后恢復快[3]。然而目前對于其最佳手術治療時機尚無定論。既往對于急性膽囊炎的患者臨床上多主張發病72 h內行腹腔鏡手術治療,時間超過72 h則為手術的禁忌證[4]。但有學者認為,發病72 h后與72 h內行腹腔鏡膽囊切除術在手術效果、中轉開腹率、術后住院時間及并發癥等方面無明顯差異[5]。另有研究發現,急性膽囊炎患者發病后96 h內接受手術效果均較滿意,但手術難度明顯增加[6]。
現代病理學研究顯示,不同發病階段的急性結石性膽囊炎會表現出不同的病理特征,發病后72 h內膽囊充血水腫明顯,但炎癥較輕,局部粘連并不嚴重,因此組織較易分離[7]。但是隨著病情發展,粘連程度逐漸加重,尤其在發病72 h時組織粘連最為嚴重,導致術中組織結構顯露不清,增加術中的分離難度及中轉開腹的可能性,從而增加手術難度[8]。本研究對不同時間段行腹腔鏡膽囊切除術治療急性結石性膽囊炎的效果及預后比較,結果顯示C組中轉開腹率、術中出血量、手術時間、術后疼痛時間、術后肛門排氣時間、住院時間及不良反應發生率明顯高于A組、B組(P<0.05),A組、B組間上述指標比較,差異無統計學意義(P>0.05),表明發病72 h后手術會增加操作難度,造成手術時間延長、創傷大、術后恢復慢、中轉開腹率和不良反應發生率上升。因此,臨床中對于發病72 h后的急性結石性膽囊炎手術應謹慎操作,必要時采用擇期手術,以降低操作難度,減少中轉開腹[9]。
綜上所述,急性結石性膽囊炎患者在發病72 h內手術效果較好,能有效縮短手術時間、減輕手術創傷、降低中轉開腹率、促進患者術后康復,安全性高,對于超過72 h手術時應謹慎操作,做好各處并發癥處理的預案。
參考文獻:
1]孫明明,范逸怡,黨勝春,等.早期不同時間點行腹腔鏡膽囊切除術治療急性結石性膽囊炎療效及安全性的Meta分析[J].中國普通外科雜志,2017,26(8):1019-1029.
[2]Klaiber U,Probst P,Knebel P,et a1.Meta-analysis of complication rates for single-loop versus dual-loop(Roux-en-Y)with isolated panereaticojejunostomy reconstruction after panereaticoduodeneetomy[J].Br J Surg,2015,102(4):331-340.
[3]陳見中,陳章彬,滕毅山,等.急性結石性膽囊炎行急診與延期腹腔鏡膽囊切除術的療效分析(附74例報告)[J].腹腔鏡外科雜志,2017,22(2):123-125.
[4]Jayakrishnan T T,Groeschl R T,George B,et a1.Review of the impact of antineoplastie Therapies on the risk for cholelithiasis and acute cholecystitis[J].Ann Surg Oncol,2014,21(1):240-247.
[5]王國軍,馬國峰,沈華強.不同時機腹腔鏡膽囊切除術治療急性膽囊炎的臨床療效及安全性分析[J].浙江創傷外科,2016,21(6):1095-1097.
[6]潘登.不同時機腹腔鏡膽囊切除術治療膽源性急性胰腺炎的臨床效果[J].中國醫藥,2018,13(7):1034-1037.
[7]陳挺.在不同時機用腹腔鏡膽囊切除術治療急性結石性膽囊炎的效果探析[J].當代醫藥論叢,2017,15(4):50-51.
[8]鄧仲鳴,趙云.不同時機行腹腔鏡膽囊切除術治療急性結石性膽囊炎的效果及預后[J].肝膽外科雜志,2015,23(6):418-420.
[9]Jarrar MS,Chouchène I,Fadhl H,et al.Early versus delayedlaparoscopic cholecystectomy for lithiasic acute cholecystitis during emergency admissions[J].Results of a monocentric experience and review of the literature,Tunis Med,2016,94(8-9):519-524.

