經皮胸穿活檢的臨床應用及并發癥探討
1.河南科技大學第一附屬醫院景華院區介入科 (河南 洛陽 471003)
2.河南科技大學第一附屬醫院超聲科 (河南 洛陽 471003)
杜廷偉1 薛 靜2 王 彤1
胸部疾病尤其是肺部結節或腫塊性病變,由于其多樣性或不典型性, 影像診斷有難度時往往需要病灶穿刺活檢[1]。而準確的病理診斷直接關系到疾病治療方案的選擇和患者的預后[2]。CT引導下經皮肺穿刺活檢術由于安全、準確性高,已成為除手術外肺部病變獲得組織學診斷的主要方法[3]。本文旨在回顧性分析半自動同軸活檢槍在CT引導下胸部占位性病變穿刺活檢的臨床應用價值及并發癥。
1 資料與方法
1.1 材料
1.1.1 病例資料:回顧性收集2014年10月~2017年5月我院56例經胸部CT檢查證實的胸部占位性病變,其中男性病例35例,女性21例,年齡37~71歲,均在CT引導下使用半自動活檢槍行經皮穿刺活檢術。所有的患者不存在皮膚穿刺點感染、凝血功能異常、嚴重肺氣腫等禁忌癥;術前常規行血常規、血凝、術前免疫抗體、心電圖等檢查,排除手術禁忌癥,并囑患者及其家屬簽署手術知情同意書。
1.1.2 儀器設備:日本TSK株式會社生產的半自動型活檢針(活檢針:18G~160mm;引導針:17G~150mm);日本日立Eclos四排螺旋CT。
1.2 方法
1.2.1術前準備:CT證實的胸部占位性病變的患者擬行經皮穿刺活檢之前,先常規行胸部增強CT掃描,了解病灶的血供情況、病灶與鄰近大血管的毗鄰關系、是否存在動脈瘤或者動靜脈畸形等,最大程度降低穿刺造成的大出血或大咯血風險。再次確認血常規、血凝、術前免疫等無明顯禁忌癥。囑患者術前禁食4個小時,以防術中嘔吐窒息;術前半小時應用血凝酶預防性止血;常規心電監護;訓練患者配合呼吸,做好心理安慰。
1.2.2 穿刺過程:根據術前增強CT掃描顯示的病灶位置以及患者的年齡、自身情況,選擇合適的較為舒適的體位;體表粘貼金屬標記條,囑患者平靜呼吸,行CT掃描,盡可能避開骨骼、神經、氣管、較大的血管等重要器官組織,選擇最短、最佳路徑后,根據體表標記選定穿刺點。穿刺點常規消毒、鋪巾、2% 利多卡因5ml分層麻醉穿刺點至壁層胸膜,減少穿刺造成的疼痛及胸膜反應。使用17G~150mm的同軸穿刺針,按照預先設定好的穿刺路徑及穿刺角度進針至胸壁,囑患者屏住呼吸,快速刺破胸膜后進入肺組織;再次CT掃描,調整穿刺針的穿刺角度和深度,直達病灶部位。退出針芯,留置套管,根據病灶大小,可調整半自動活檢槍檔位至10mm或者20mm,插入到穿刺針套管內,避開壞死組織,并選擇不同的角度激發彈射裝置切取病灶組織2~3條,選取的組織標本滿意后用4% 甲醛液固定,送至病理科病檢。退出同軸活檢針,穿刺點加壓包扎。
1.2.3 穿刺后處理:全胸腔CT掃描,了解有無穿刺道出血、有無氣胸發生、有無空氣栓塞等并發癥;必要時臥床休息、吸氧、心電監護等。
1.3 統計學處理 使用SPSS17.0軟件包進行統計學分析,計數資料采用百分比表示。
2 結 果
56例患者行CT引導下半自動活檢槍經皮穿刺活檢,52例穿刺成功,其病理結果見表1。
56例患者中有4例穿刺活檢失敗,其中2例患者穿刺的組織病理結果為壞死物;1例患者其穿刺的成分病檢結果是正常的肺組織;另1例患者因術中并發氣胸、咳嗽劇烈而終止穿刺活檢。
56例經皮胸部穿刺活檢中,并發氣胸的有11例(19.6%);其中有1例患者在完成經皮穿刺活檢、轉至病房后發生了張力性氣胸,立即行胸腔閉式引流;余10例并發氣胸的患者僅見穿刺通道處胸膜下新月形氣體影,患者未訴明顯不適癥狀,未予處理。合并肺野出血和或咯血的并發癥有18例(32%),均是穿刺通道小片狀高密度影,系肺小血管損傷,未予特殊處理。并發死亡的1例老年患者(如圖1-2),曾因頻繁咯血在外院先后行兩次經皮支氣管動脈栓塞術,效果差;后轉至我院進一步診治,胸部增強CT提示左肺下葉背段緊鄰胸膜的類圓形實性病灶,未見明顯強化;術前血常規及血凝未見異常;常規行經皮穿刺活檢術,術中及術后患者出現大咯血,立即給予止血、輸血、補液等對癥處理,術后四天患者死亡。病理結果提示:真菌感染。
3 討 論
明確胸部占位性病變的病理性質,對下一步治療至關重要。傳統的開胸手術活檢,其創傷很大、且患者承擔的經濟費用較高;氣管鏡或者縱隔鏡的穿刺活檢又對病灶位置有一定的要求,并非所有的胸腔病灶都適合類似方法活檢[4-5]。胸腔鏡技術具有創傷小、恢復快的優點,用于鑒定肺小結節的良惡性的靈敏度、特異度達到100%[6],但難以普及推廣。在CT引導下的經皮胸部穿刺活檢術,作為一種相對簡單、微創的的病理學檢查方法,對明確胸部占位性病變的病理性質以及分型具有較高的診斷價值。文獻報道目前選擇的肺部病變切割式活檢病理診斷準確率高達95.2%[7]。
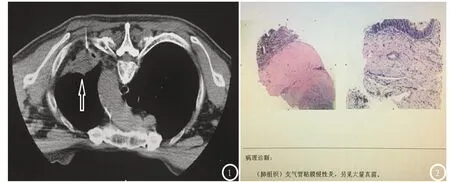
圖1 男性,67歲,左肺下葉背段占位(黑色箭頭所示),穿刺抽取病灶組織3條;圖2 采用HE染色,放大倍數(40×10),病理結果:真菌感染。

表1 52例患者穿刺活檢成功的病理結果統計表
本組病例穿刺活檢的成功率為92.9%(52/56),和以往文獻報道相似[8]。其中有4例病例失敗:1例穿刺結果為正常肺組織,考慮穿刺活檢針未到位,或者調整穿刺角度有誤、受呼吸運動影響等造成病灶組織漏診;2例因穿刺到壞死組織而造成穿刺失敗,筆者認為術前增強CT掃描尤為重要,可資鑒別強化的病灶實性成分及壞死組織,行穿刺活檢時針對實性成分進行穿刺活檢以提高陽性率;另1例患者因術中劇烈咳嗽終止穿刺活檢,筆者認為穿刺點麻醉較為重要,尤要對壁層胸膜麻醉充分,減少胸膜反應刺激,亦可術前酌情口服止咳藥物控制咳嗽。
氣胸的發生率國內文獻報道大致為9%~44%[9]。本組的氣胸發生率為19.6%(11/56)。術前囑患者訓練呼吸,進針時盡可能屏住呼吸,減少胸膜牽拉和肺組織撕裂,且盡可能減少調整進針角度和深度的次數,從而有效減少并發癥的發生[10]。如病灶合并有肺不張或者肺實變,盡可能經不張的肺組織進針而不經過正常肺組織可大大降低氣胸的發生率[11-12]。本組合并出血和或咯血的發生率32%(18/56),
咯血或者肺內出血可能與氣管或者肺內小血管損傷有關。術前皮下注射血凝酶可減少術中及術后出血。另外,術前仔細研究增強掃描的影像學資料,選擇好穿刺路徑,盡可能避開較大的血管紋理和氣管分支,也可能最大程度地減少患者出血或者咯血的風險。本組穿刺活檢病例中,1例因大咯血死亡;患者術前血常規、血凝未見異常;術前行胸部增強掃描示病灶位于左肺下葉背段緊鄰胸膜的類圓形實性病灶,未見明顯異常強化;穿刺結果示真菌感染。患者術后大咯血,立即給予止血、補血等對癥支持治療,患者家屬拒絕進一步開胸探查,最終因失血性休克導致死亡。
綜上所述,經皮胸部穿刺活檢術雖有一定的風險及并發癥,但絕大多數可對癥處理或自行消失;在CT引導下半自動同軸活檢槍對胸部占位性病變穿刺活檢術是臨床診斷中可行、實用且相對安全的檢查方法。

