FOXO1基因在妊娠糖尿病血中的表達及與胰島素的相關性
胡愛妮 王豫萍 楊梅# 路毅斌 崔麗麗 郝杰
(1.貴州中醫藥大學第二附屬醫院,貴州 貴陽 550003;2.貴州醫科大學,貴州 貴陽 550004)
妊娠糖尿病(gestational diabetes mellitus,GDM)指在妊娠期發生或首次出現的不同嚴重程度的糖耐量異常[1]。是婦女妊娠期特有的疾病,也是妊娠期最常見的并發癥之一。近來流行病學調查顯示,GDM孕婦的比例呈現不斷上升趨勢,有超過80%的糖尿病孕婦被診斷為GDM。患有GDM的婦女為高危妊娠,患者可有多種并發癥,導致孕婦和胎兒很多的不良后果[2-4],所以GDM的篩查、診斷和管理的意義重大,早期及時的診斷和血糖濃度的控制可以使GDM患者得到及時的治療,大大地減少母嬰并發癥的發生[5]。GDM的發病機制復雜,與遺傳因素、環境因素及生活方式有關,還有許多發病機制和2型糖尿病類似和共享。既往研究證實了GDM和胰島素抵抗相關性以及胰島β細胞的去分化機制[6],以及GDM孕婦的胎盤和大網膜脂肪組織中FOXO1的表達與胰島素抵抗的關系[7]。因此,本研究通過觀察GDM孕婦和正常孕婦外周血FOXO1基因表達情況,及其與胰島素的關系,為血清中FOXO1基因的檢測作為一項新的GDM早期診斷的參考指標和治療的靶分子提供依據,對GDM的早診斷、早治療,減少母嬰的不良并發癥有重要意義。
1 資料與方法
1.1一般資料 選取本院產科門診進行產檢的孕婦108例作為研究對象,根據近年來相關參考文獻[8-11]和統計學意義分析,將其分為GDM研究組(n=57)和正常對照組(n=51),GDM研究組年齡(29.76±3.19)歲,孕周(25.37±1.84)周,孕前體質量(51.14±4.23) kg;正常對照組年齡(28.84±3.81)歲,孕周(25.16±2.26)周,孕前體質量(50.09±3.94) kg。其中診斷GDM的參考標準參考在國際糖尿病和妊娠協會研究組(IADPSG)基于HAPO結果,于2010年提出的最新GDM診斷標準[8]診斷標準:無顯性糖尿病診斷的孕婦應接受75 g葡萄糖耐量試驗(OGTT),孕周24~28周進行,試驗前3 d正常飲食,正常體力活動,試驗前1 d,晚餐后禁食8~14 h至次日清晨抽血化驗。空腹≥5.1 mmol/L,1 h≥10 mmol/L,2 h≥8.5 mmol/L,有1項或以上達到或超過標準則診斷為GDM[12]。入選對象需排除孕前有糖尿病、高血壓病、肝腎功能不全、多囊卵巢綜合征、垂體腎上腺、甲狀腺等內分泌疾病,孕前及孕期使用皮質激素類藥物、多胎、胎兒畸形、胎兒宮內生長受限或死胎史,輔助生殖技術受孕,有飲酒不良嗜好等。兩組孕婦一般資料比較,差異無統計學意義,具有可比性。
1.2主要試劑 葡萄糖測定試劑盒購自北京九強生物技術股份有限公司;胰島素試劑盒購自羅氏診斷產品(上海)有限公司;FOXO1的ELISA試劑盒和RT-PCR試劑購自寶生物工程有限公司。
1.3方法 血糖測定:利用TBA120生化分析儀葡萄糖氧化酶法進行血糖的測定。血清空腹胰島素(FINS)水平測定:利用羅氏411檢測儀電化學發光法進行胰島素的測定。FOXO1的基因表達測定:實時定量熒光PCR(RT-PCR)法檢測,先根據Trizol試劑盒說明書提取外周血RNA[13],再利用Genbank數據庫查詢基因序列,利用引物設計軟件設計引物,利用TB Green嵌合熒光法進行FOXO1 mRNA的逆轉錄PCR擴增,測量和對照。ELASA法測定FOXO1蛋白表達:設置標準孔、樣本孔和空白孔,其中標準孔加有不同濃度的標準品50 μL;待測樣本孔先加樣品稀釋液40 μL,然后再加待測樣品10 μL(樣品最終稀釋度為5倍);進行溫育、重復洗滌5次;除空白孔外,每孔加入辣根過氧化物酶(HRP)標記的抗體試劑50 μL,再進行溫育和重復洗滌5次;每孔加入顯色劑A、B各50 μL,37 ℃避光顯色15 min,再每孔加終止液50 μL,終止反應;以空白孔調零,450 nm波長依序測定各孔的吸光度(OD值)并制作標準曲線。利用測定的空腹血糖和空腹胰島素來計算穩態模型胰島素抵抗指數(HOMA-IR)=空腹胰島素(mU/L)×空腹血糖(mmol/L)/22.5。
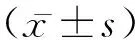
2 結 果
2.1兩組孕婦血清中胰島素水平比較 GDM研究組的血清FINS表達水平和HOMA-IR明顯高于正常對照組(P<0.05)。見表1。
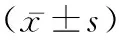
表1 兩組孕婦血清中胰島素水平比較
2.2兩組孕婦血清中FOXO1表達水平比較 GDM研究組外周血中FOXO1的mRNA和蛋白的表達水平均高于正常對照組(P<0.05)。見表2、表3。
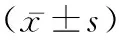
表2 兩組孕婦外周血FOXO1 mRNA表達水平比較
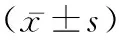
表3 兩組孕婦外周血FOXO1蛋白表達水平比較
2.3相關分析 GDM孕婦外周血FOXO1 mRNA和蛋白的表達水平均與胰島素抵抗HOMA-IR呈正相關(r=0.555、0.530,P<0.05)。
3 討 論
流行病學調查顯示,GDM孕婦的比例呈現不斷上升趨勢,影響了全球的妊娠期婦女,處于一種高風險狀態,雖然大多數GDM孕婦的糖代謝在產后可以恢復正常,但目前有證據顯示,患有GDM的婦女為高危妊娠,患者可有多種并發癥[2-4],目前認為,GDM的發病機制雖然復雜,但其與2型糖尿病類似,即遺傳基因缺陷基礎上存在胰島分泌功能不足和胰島素抵抗(insulin resist,IR)。其中IR在GDM發生發病過程中占主要地位,故治療IR已成為控制和治療高血糖的關鍵措施[14-15]。FOXO1是FOXO家族中最早被發現的成員之一,它的主要功能是作為磷脂酰肌醇3激酶(PI3K)/蛋白激酶B(Akt)的底物,對胰島素的信號傳導起著負性調節的作用[16],對糖尿病的發展起重要作用。因此通過近年來大量的研究[17-20]顯示,FOXO1在2型糖尿病的遺傳易感性和基因多態性表達的研究已成為眾多學者關注的熱點,特別是在胰島素抵抗相關性和胰島β細胞的去分化方面。并且GDM和2型糖尿病共享許多類似的發病機制,研究[6]證實了GDM和胰島素抵抗相關性以及胰島β細胞的去分化機制。徐玉紅等[7]已在GDM孕婦的胎盤和大網膜脂肪組織中研究到了FOXO1的表達,及其與IR的關系,證實了GDM孕婦胎盤和大網膜脂肪組織中FOXO1的mRNA和蛋白表達都比正常組高,且與胰島素水平和IR呈正相關。由此推測FOXO1基因可能是GDM重要的發病機制之一,在GDM的發生發展過程中,可以導致胰島β細胞的去分化,從而影響胰島素的分泌和產生IR,引起胰島素不足,血糖升高,但GDM孕婦外周血方面的相關研究目前幾乎未見。所以本次研究通過比較研究組GDM孕婦和正常對照組孕婦外周血胰島素表達水平、FOXO1基因和蛋白表達水平差異是否具有統計學意義;以及探索FOXO1表達水平與胰島素抵抗HOMA-IR的相關性來分析GDM孕婦血清中FOXO1基因和蛋白的表達,及其與GDM發病機制的關系。
本研究結果顯示GDM孕婦外周血中胰島素,FOXO1的mRNA和蛋白的表達水平均高于正常孕婦對照組,差異均有統計學意義,說明胰島素和FOXO1基因都參與了孕婦GDM的發生發展。并且FOXO1的mRNA和蛋白表達水平與胰島素抵抗指數呈正相關,由此可推測FOXO1參與GDM的發病機制可能是通過增加孕婦體內的胰島素抵抗性來實現的。因此,作為一項外周血的檢查,FOXO1基因和蛋白的檢測可作為一項新的GDM早期診斷的參考指標,并且還可以給GDM的靶分子治療提供新的依據,對GDM的早診斷、早治療,減少母嬰的不良并發癥有重要意義。

