IVF/ICSI雙胎妊娠新生兒結局及雙胎妊娠影響因素分析
王冬梅 楊風林 劉艷
(榆林市榆陽區婦幼保健院產科,陜西 榆林719300)
受到環境因素、心理壓力等多種因素的影響,近年來,我國不孕不育人群數量呈上升趨勢。輔助生殖技術(ART)在我國的應用日漸廣泛,圓了廣大不孕不育人群的生育夢[1]。1978年體外受精胚胎移植(IVF-ET)試管嬰兒出生,1992年卵胞漿內單精子注射(ICSI)發布技術。人類在治療不孕不育方面取得了飛躍發展。目前,世界范圍內每年出生的ART嬰兒約為35萬[2]。人工輔助生殖技術使得人類的生育觀念產生了巨大的改變。IVF/ICSI技術使得多胎妊娠變得更容易,但多胎妊娠不是所有人都適合,多胎妊娠可能導致多種新生兒不良妊娠結局,對新生兒的健康及后續發育帶來一定的風險[3]。本方案對比分析IVF/ICSI術后雙胎妊娠與單胎妊娠新生兒結局,并分析影響IVF/ICSI雙胎妊娠的因素,以期為臨床行IVF/ICSI治療的患者及醫生提供參考。
1 資料與方法
1.1一般資料 選取2016年1月至2018年8月在我院行IVF/ICSI妊娠的孕婦86例,按照宮內胎兒數量將其分為單胎組(n=48)和雙胎組(n=28)。納入標準:均符合IVF/ICSI手術治療指征;了解簽署知情同意書。排除標準:隨訪資料收集不全者。
1.2方法 患者入組后,完善相關檢查制定卵巢刺激方案,直到卵泡直徑達到成熟標準后采集卵子,同步采集男方精液。精子卵子采集完成后行IVF/ICSI治療。分別將精子和卵子放置在特制液體中,觀察到精卵結合后,于倒置顯微鏡下觀察胚胎與精子結合情況,于第2、3天對受精卵的卵裂情況進行觀察,并對受精卵質量進行分級。根據患者情況可即行胚胎移植,挑2~4枚可移植胚胎與B超引導下移植到宮內,若患者身體狀況不適合移植,則將胚胎冷凍保存,根據患者情況擇期移植。按照IVF/ICSI規范行移植后的胞胎治療、胚胎發育觀察,并酌情進行減胎手術。隨訪觀察至分娩。
1.3觀察指標 比較兩組孕婦新生兒妊娠結局情況(早期妊娠丟失率、早期流產率、中晚期流產率、總流產率、早產率、低出生體重兒率、出生缺陷率),比較兩組孕婦個體資料(年齡、不孕病程、不孕原因(排卵障礙、盆腔因素、輸卵管因素、男方因素、女方因素、內異癥)、周期總數、移植胚胎數目、受精方式、Gn使用天數、Gn用量、移植胚胎分級構成、移植胚胎時間)差異,對差異有統計學意義的指標再納入到Logistic系統,分析影響IVF/ICSI雙胎妊娠的相關因素及高危因素。
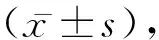
2 結 果
2.1新生兒妊娠結局情況比較 單胎組孕婦早期妊娠丟失率及早期流產率均高于雙胎組,中晚期流產率、早產率、低出生體重兒率、出生缺陷率均低于雙胎組(P<0.05)。見表1。

表1 兩組孕婦新生兒妊娠結局情況比較[n(%)]
2.2IVF/ICSI手術雙胎妊娠單因素分析 經單因素分析,年齡、移植胚胎數目、孕前體質量指數、移植胚胎分級構成、移植胚胎時間、是否行減胎術為影響IVF/ICSI雙胎妊娠的相關因素(P<0.05)。見表2。

表2 IVF/ICSI手術雙胎妊娠單因素分析
2.3IVF/ICSI手術雙胎妊娠LoistIC多因素分析 經多因素Logistic分析,孕婦年齡≤30歲、未行減胎術是IVF/ICSI雙胎妊娠的高危因素(P<0.05)。見表3。

表3 IVF/ICSI手術雙胎妊娠Loistic多因素分析
3 討 論
臨床在實施ART技術時,為了增加受精卵著床的幾率,往往會同時植入多粒受精卵,使得ART技術妊娠的孕婦出現較高比例的多胎妊娠。據臨床資料[4]顯示,25%~50%的ART治療后孕婦可獲得多胎妊娠。但多胎妊娠新生兒的結局卻不盡如人意,如很多資料[5-6]顯示雙胎妊娠新生兒較易出現早產、低出生體質量、急性、剖腹產、低出生體質量兒等。目前世界范圍內實施ART技術后雙胎妊娠的活產率各國存在一定的差異[7]。如美雙胎活產率為30%左右,歐洲為21%,已屬較高的活產水平。目前世界范圍內超過70%的雙胎、99%的三胎及以上均為人工輔助治療技術的結果[8]。因此了解ART技術應用過程中影響孕婦雙胎妊娠的相關因素,為臨床患者提供合理的措施如通過控制移植胚胎數量、減胎術等方式可選擇孕育胎兒的數量[9]。
本方案對比分析了采用IVF/ICSI手術后孕婦單胎妊娠和雙胎妊娠的新生兒妊娠結局,結果顯示,雙胎妊娠新生兒發生不良妊娠結局幾率較單胎妊娠高,且其較為明顯的特點是早期的流產率及妊娠丟失率明顯低于單胎妊娠新生兒,而在孕中晚期發生流產幾率大大增加,早產、低出生體質量、出生缺陷率均較單胎高,說明IVF/ICSI雙胎妊娠影響了新生兒妊娠結局質量,臨床應謹慎選擇是否行減胎手術選擇單胎妊娠,確保胎兒在宮內能正常發育,降低胎兒不良妊娠結局率,提升胎兒健康水平[10]。分析影響IVF/ICSI手術孕婦雙胎妊娠的影響因素結果顯示,年齡、移植胚胎數目、孕前體質量指數、移植胚胎分級構成、移植胚胎時間、是否行減胎術均為影響因素,說明孕婦自身狀況及手術過程中的各項參數把握對雙胎妊娠有影響,臨床應對患者進行綜合評估,及時對患者提出雙胎妊娠的可能性及利弊,參照患者意見,制定是否接受雙胎妊娠的方案及措施[11]。危險因素分析顯示,孕婦年齡≤30歲、未行減胎術是IVF/ICSI手術雙胎妊娠的高危因素。年齡偏小身體各項機能正常,則受孕者接受胚胎移植后成活幾率高,再加上不行減胎手術,則出現雙胎的幾率更高[12]。臨床應重視IVF/ICSI手術的患者年齡及身體狀況,指導患者對雙胎妊娠有正確的利弊認知,做出合理的選擇,確保新生兒在宮內健康生長發育,為出生后的健康打好基礎。
綜上所述,IVF/ICSI手術雙胎妊娠對新生兒妊娠結局質量影響較大,影響IVF/ICSI雙胎的相關因素較多,臨床應綜合患者意見及身體狀況,合理減胎手術,以提升胎兒妊娠結局質量。

