重型和特重型顱腦損傷病人術后繼發性腦積水的危險因素分析
隨著交通行業的不斷發展,我國車禍病人逐漸增多,其中顱腦損傷發病率呈逐漸升高趨勢[1]。顱腦損傷按照損傷程度分為輕度型、中度型、重型及特重型,其中重型和特重型顱腦損傷在臨床上受重視程度較高[2-3]。重型和特重型顱腦損傷病人顱內壓增高為主要臨床表現,故及時降低顱內壓是提高重型和特重型顱腦損傷病人術后預后效果和生存率的關鍵[4-5]。目前,臨床對重型和特重型顱腦損傷病人的首選有效治療手段為手術,常用的手術方式為大骨瓣減壓術[6-7],主要是將容積固定并儲備有限的封閉顱腔轉變為開放系統,以增加其容量儲備,達到降低顱內壓的目的[8-9]。隨著應用時間延長,部分經手術治療的重型和特重型顱腦損傷病人出現多種并發癥,術后繼發性腦積水最常見,對病人的預后及恢復有一定的負面影響,嚴重者危及生命安全,是神經外科一個極為重視的問題[10-11]。目前導致重型和特重型顱腦損傷病人并發術后繼發性腦積水的相關原因尚未明確[12]。本研究通過回顧性分析108例顱腦損傷病人的臨床資料,旨在探討重型和特重型顱腦損傷病人術后繼發性腦積水的發生情況及危險因素,現報道如下。
1 資料與方法
1.1 研究對象 選取2012年1月—2016年12月我院收治的108例顱腦損傷病人為研究對象,其中男66例,年齡18~70(42.62±9.26)歲;女42例,年齡20~72(42.84±9.30)歲;受傷原因:重物擊傷18例,毆打傷16例,交通傷58例,高處墜落傷16例。入選標準:所有病人均符合顱腦損傷診斷標準[13];所有病人完善相關準備后均行手術治療;本研究經醫院倫理委員會批準;所有病人及家屬均知曉同意本研究并簽署知情同意書。排除標準:存在原發性腦部疾病;存在原發性肝腎功能障礙,心、肺等系統疾病;存在惡性腫瘤;顱腦損傷前存在腦積水;臨床資料不完整。
1.2 研究方法 采用回顧性分析方法分析108例重型及特重型顱腦損傷病人的臨床資料,根據病情嚴重程度分為重型組(58例)和特重型組(50例),且完善準備后均行手術治療,記錄所有病人性別、年齡、疾病史等臨床資料,疾病情況及相關臨床指標和術后繼發性腦積水等并發癥發生情況,并比較不同病人之間差異,分析影響重型和特重型顱腦損傷病人術后繼發性腦積水發生的相關危險因素。腦積水診斷標準[14]:頭顱CT檢查發現腦室擴大,其中兩側腦室額角間距與最大顱內橫徑之比≥45%和(或)三腦室橢圓形、球形擴大,側腦室周圍尤其額角周圍出現腦白質水腫帶(戴帽現象);臨床表現為認知功能障礙或昏迷,病人意識障礙好轉后又加重。
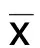
2 結 果
2.1 兩組一般資料比較(見表1)

表1 兩組一般資料比較
注:兩組各項比較,P>0.05。
2.2 兩組術后繼發性腦積水發生情況 108例顱腦損傷病人出現術后繼發性腦積水32例(29.63%),其中重型組12例(37.50%),特重型組20例(62.50%)。
2.3 影響重型和特重型顱腦損傷病人術后繼發性腦積水發生的單因素分析 非條件單因素Logistic回歸模型分析結果顯示:不同年齡、蛛網膜下腔出血性質、格拉斯哥昏迷指數(GCS)評分、受傷程度及是否有腦挫裂傷、蛛網膜纖維性增厚、行腰椎穿刺、行硬膜縫合、行去骨瓣減壓術治療、腦室內積血、顱內感染、血腫位置、腦疝形成、術后顱內壓>25mmHg(1mmHg=0.133 kPa)、顱內大面積梗死、手術創面入腦性滲血、腰大池置管引流的顱腦損傷病人術后繼發性腦積水發生率比較,差異有統計學意義(P<0.05)。詳見表2。
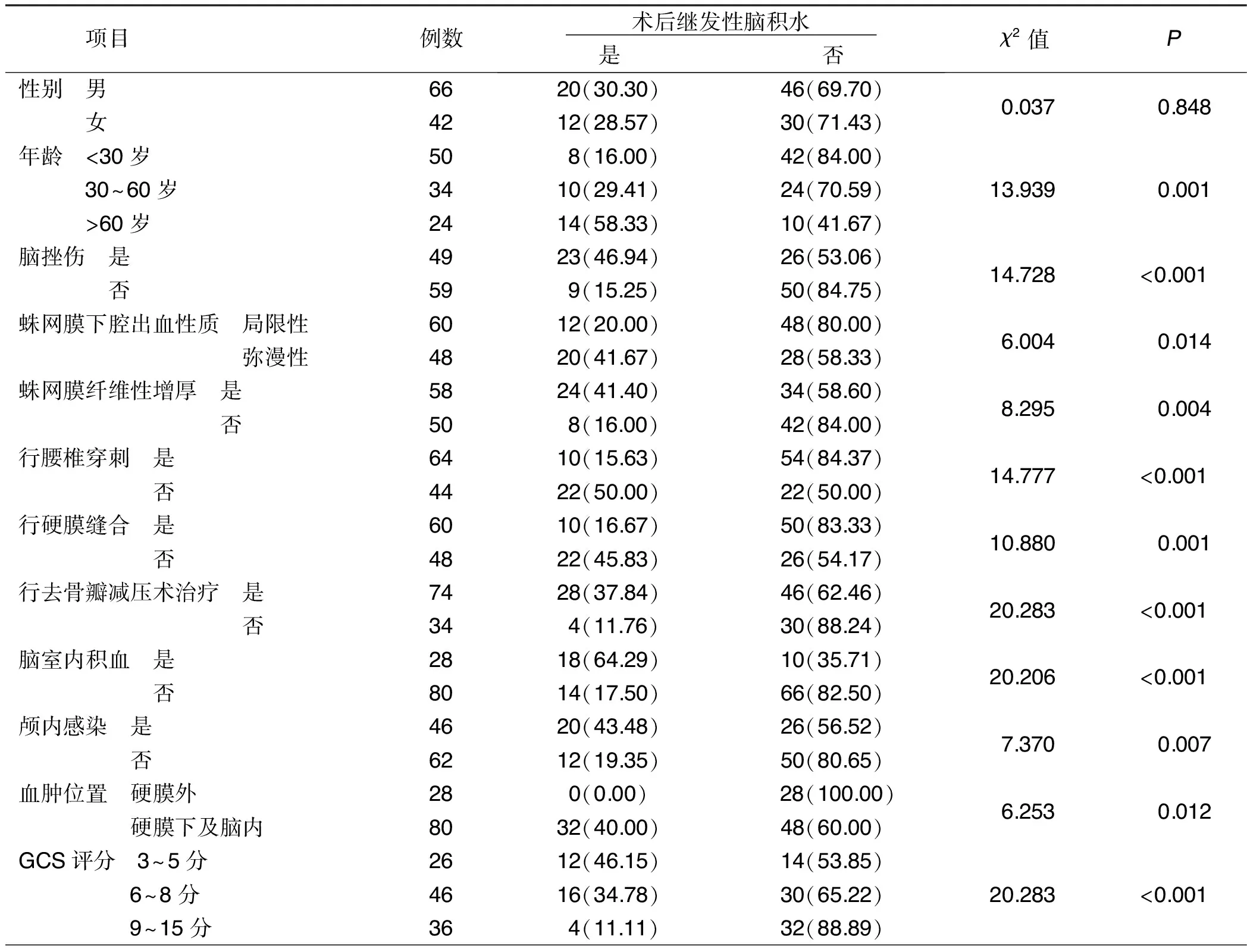
表2 影響重型和特重型顱腦損傷病人術后繼發性腦積水發生的單因素分析 單位:例(%)
(續表)
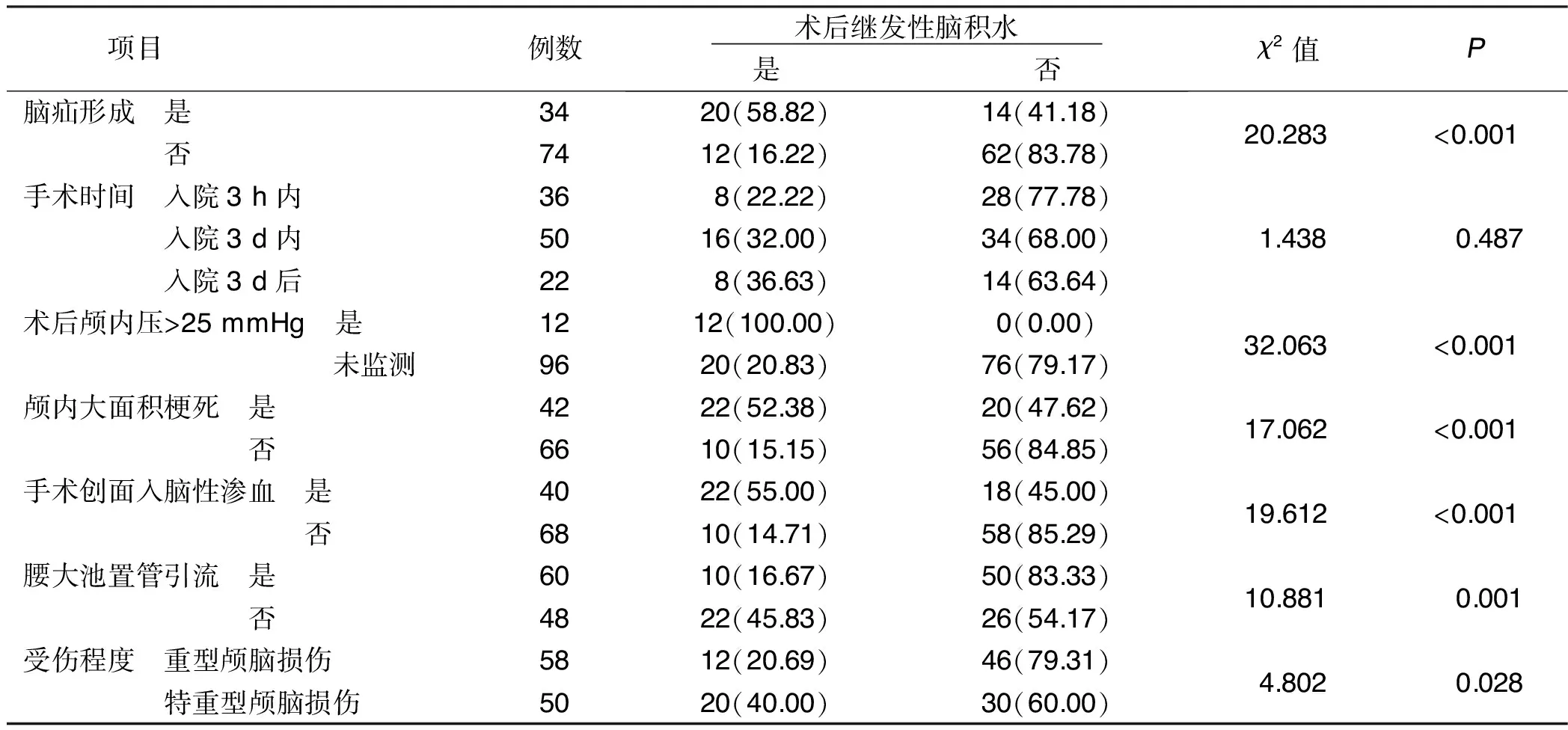
項目例數 術后繼發性腦積水 是否χ2值P腦疝形成 是3420(58.82)14(41.18)20.283<0.001 否7412(16.22)62(83.78)手術時間 入院3 h內368(22.22)28(77.78) 入院3 d內5016(32.00)34(68.00)1.4380.487 入院3 d后228(36.63)14(63.64)術后顱內壓>25 mmHg 是1212(100.00)0(0.00)32.063<0.001 未監測9620(20.83)76(79.17)顱內大面積梗死 是4222(52.38)20(47.62)17.062<0.001 否6610(15.15)56(84.85)手術創面入腦性滲血 是4022(55.00)18(45.00)19.612<0.001 否6810(14.71)58(85.29)腰大池置管引流 是6010(16.67)50(83.33)10.8810.001 否4822(45.83)26(54.17)受傷程度 重型顱腦損傷5812(20.69)46(79.31)4.8020.028 特重型顱腦損傷5020(40.00)30(60.00)
2.4 影響重型和特重型顱腦損傷病人術后繼發性腦積水發生的多因素分析 經非條件多因素Logistic回歸模型分析結果顯示:年齡≥60歲、存在腦挫裂傷、蛛網膜下腔出血、蛛網膜纖維性增厚、腦室內積血、顱內感染、腦疝形成、術后顱內壓>25 mmHg、顱內大面積梗死、手術創面入腦性滲血、血腫位置去骨瓣減壓術治療和未行腰椎穿刺、硬膜縫合、腰大池置管引流及GCS評分<5分和受傷程度為特重型均是導致顱腦損傷病人術后繼發性腦積水出現的獨立危險因素(P<0.05)。詳見表3。
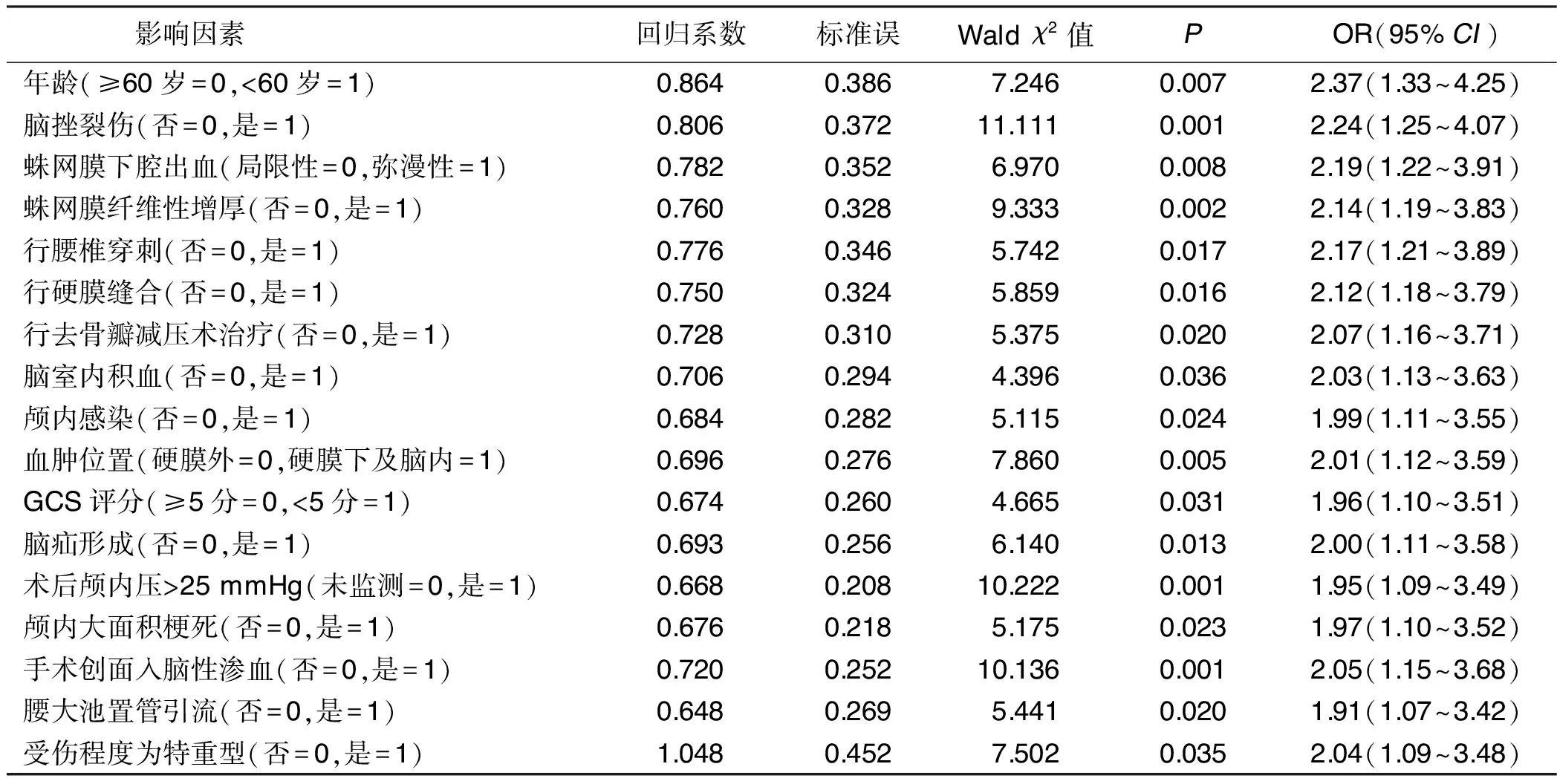
表3 影響重型和特重型顱腦損傷病人術后繼發性腦積水發生的多因素分析
3 討 論
相關研究報道,顱腦損傷是臨床神經外科極重視的問題之一,尤其對重型和特重型利腦損傷病人,降低術后并發癥和提高生存率是臨床的研究熱點[15-16]。分析臨床大量顱腦損傷病例資料可知,術后繼發性腦積水為顱腦損傷病人常見的并發癥之一,且隨著病情嚴重,并發癥發生可能性越大[17-18]。本研究結果顯示, 108例重型和特重型顱腦損傷病人,術后繼發性腦積水發生率為29.63%,其中重型組12例(37.50%),特重型組20例(62.50%),符合既往研究報道。
以往臨床研究可知,顱腦損傷病人術后繼發性腦積水主要由多種生理及病理原因共同作用導致[19],其中蛛網膜下腔出血和腦室積血尤為關鍵[10]。本研究結果顯示,不同年齡、蛛網膜下腔出血性質、GCS評分、受傷程度及是否有腦挫裂傷、蛛網膜纖維性增厚、行腰椎穿刺、行硬膜縫合、行去骨瓣減壓術治療、腦室內積血、顱內感染、腦疝形成、血腫位置、術后顱內壓>25 mmHg、顱內大面積梗死、手術創面入腦性滲血、腰大池置管引流的顱腦損傷病人術后繼發性腦積水發生率比較,差異有統計學意義(P<0.05),由此可見,病人機體狀況和疾病等與術后繼發性腦積水的發生密切相關。分析既往文獻報道[20]結合本研究認為,年齡較大的顱腦損傷病人腦組織腦室順應性一定程度上降低,對各種物質的吸收代償能力隨之下降,易導致腦膜纖維化,減少對腦脊液吸收,進一步提高腦積水發生率[21]。GCS評分較低的顱腦損傷病人絕大部分為蛛網膜下腔的彌漫性出血,同時可能伴有顱內血腫和多處腦挫裂傷存在,由此造成腦組織內循環障礙,導致腦脊液吸收受阻從而出現腦積水[22-23]。
去骨瓣減壓術是目前神經外科治療顱腦損傷病人的常用手段,根據解剖學原理可知,大片顱骨減去后,病人顱腦的正常生理平衡及容積均發生一定程度改變,腦部組織內相應結構失去一定支撐,從而可能出現腦室移位、變形,導致腦組織腦脊液的產生、循環及吸收產生一定的障礙,促使腦積水的產生[24-25]。腦部組織中,硬膜是保護顱內組織的一種天然屏障,手術過程中未行硬膜縫合時,促使顱內組織受到一定的侵犯易導致顱內感染發生,顱內感染引起一系列炎性滲出,從而導致腦積水出現;此外,硬膜未縫合時,病人顱骨缺乏完整性,整個腦室系統平衡受到一定影響,嚴重者導致腦室擴張與移位,進而增高腦積水發生率[26-27]。另一方面,顱腦損傷病人顱內絕大部分存在大量的血性腦脊液,行腰椎穿刺并予以腰大池置管引流時可將多余的血行腦脊液引流,進一步降低顱內壓,減少腦組織損傷而降低腦積水發生的可能性[28]。本研究經非條件多因素Logistic回歸模型分析顯示:年齡≥60歲、存在腦挫裂傷、蛛網膜下腔出血、蛛網膜纖維性增厚、腦室內積血、顱內感染、腦疝形成、術后顱內壓>25 mmHg、顱內大面積梗死、手術創面入腦性滲血、血腫位置、去骨瓣減壓術治療和未行腰椎穿刺、硬膜縫合、腰大池置管引流及GCS評分<5分和受傷程度為特重型均是導致顱腦損傷病人術后繼發性腦積水出現的獨立危險因素(P<0.05),進一步證實上述研究理論。
綜上所述,重型和特重型顱腦損傷病人術后繼發性腦積水較常見,及時評估顱腦損傷病人病情和機體狀況,采取合理治療方案可降低病人術后繼發性腦積水發生率,并改善預后。

