腹腔鏡下卵巢子宮內膜異位囊腫剝除術中應用不同止血方式對患者卵巢儲備功能月經及性激素水平的影響
駱愛民,杜 珍,陳志美,梁月珍
(海南省第二人民醫院婦產科,海南 五指山 572299)
OEC(Ovarian endometriosis cyst,OEC)為育齡期婦女常見疾病之一,流行病學報告指出其發病率約為7.5%~10%,尤其好發于25~35歲女性,以各種盆腔痛、不孕等癥狀較常見,腹腔鏡下剝除術因具有創傷小、操作簡便以及康復快等優點,已成為OEC的首選治療方案[1]。研究證實,OEC依然具備正常的卵巢組織致密粘連及充血等病理特征,因此術中為此類患者進行止血處理是必要的,目前電凝止血或縫合止血是圍術期常用止血處理方案,目前對兩種止血方式對腹腔鏡下OEC剝除術患者卵巢儲備功能、月經及性激素水平的影響已成為臨床研究熱點[2]。為此本文展開臨床對照性研究,結果報告如下:
1 資料與方法
1.1 一般資料:收集2016年1月至2019年1月我院收治的106例OEC患者為研究對象,根據患者手術方式分為對照組(雙極電凝進行止血)和觀察組(鏡下縫合進行止血),各53例。對照組年齡25~40歲,平均年齡(32.16±3.06)歲,月經周期17~26d,平均(21.35±3.38)d,囊腫直徑3~7cm,平均直徑(5.42±1.25)cm,體質量指數(BMI)18~24 kg/m2,平均(21.32±2.03)kg/m2;觀察組年齡26~41歲,平均年齡(31.99±3.08)歲,月經周期16~26d,平均(21.66±3.26)d,囊腫直徑2~7cm,平均直徑(5.09±1.28)cm,BMI 19~24kg/m2,平均(21.39±2.05)kg/m2。兩組上述基線資料比較無明顯差異(P>0.05),具有可比性。
1.2 診斷納入標準:①符合子宮內膜異位癥臨床診斷標準,臨床分期為Ⅲ期;②經腹部B超檢查以及術中冰凍病理活檢明確卵巢子宮內有囊腫;③獲得患者的知情同意書,并經醫院倫理委員會批準;④無卵巢功能降低。
1.3 排除標準:①存在心、肝及腎等重要臟器障礙;②處于妊娠期或哺乳期;③合并卵巢惡性腫瘤;④伴隨婦科感染性疾病以及炎癥性疾病;⑤既往有卵巢疾病史或、腹部外科手術史;⑥入組前八周內應用了激素類藥物。
1.4 方法:兩組患者術前均應用抗生素治療,術前禁食、灌腸、備皮等工作,患者均全麻成功后,取其仰臥位,三點式穿刺,行腹腔鏡下OEC剝除術,盆腔粘連的位置明確后,將粘連處徹底分離,及時剝除囊腫,①觀察組:鏡下縫合進行止血,3~0號可吸收線進行縫合,完成后對手術部位進行沖洗,后將創面關閉,對卵巢形態進行重建。②對照組:雙極電凝進行徹底止血,術中電凝功率設置為25W,電凝時間約為3s/次。
1.5 觀察指標與檢測判定:①卵巢儲備功能:竇狀卵泡數目(Number of antral follicles,AFC)、卵巢動脈(患側)的收縮期峰值血流速度(Systolic peak velocity,PSV)利用陰道超聲進行檢測,術前、術后3個月、6個月抽血當日進行檢測。②月經恢復情況:采用手術前后經期時間以及月經周期進行評估。③性激素水平:采集患者卵泡中期晨起空腹靜脈血,電化學發光法(儀器及試劑盒由上海透景生命科技股份有限公司提供)測定術前、術后6個月兩組的FSH、LH、E2水平。④隨訪妊娠結局:術后1年對兩組自然妊娠情況進行統計比較。
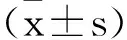
2 結 果
2.1 兩組卵巢儲備功能變化:術前兩組AFC、PSV比較無明顯差異(P>0.05)。術后3、6個月,觀察組AFC、PSV相比術前無明顯差異(P>0.05),對照組AFC、PSV相比術前明顯降低(P<0.05),且觀察組AFC、PSV明顯高于對照組(P<0.05),見表1。
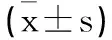
表1 兩組卵巢儲備功能變化
注:與術前比較,①P<0.05
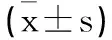
表2 兩組月經恢復情況
注:與術前比較,①P<0.05
2.2 兩組月經恢復情況:術前兩組月經時間、月經周期比較無明顯差異(P>0.05);治療前后觀察組月經時間、月經周期的差值均大于對照組(P<0.05),見表2。
2.3 兩組性激素水平變化:術前兩組FSH、LH、E2水平比較無明顯差異(P>0.05);術后6個月觀察組FSH、LH、E2水平相比術前無明顯差異(P>0.05),對照組FSH、LH水平明顯增高,E2水平明顯降低(P<0.05)。治療前后觀察組FSH、LH、E2的差值均小于對照組(P<0.05),見表3。

表3 兩組性激素水平變化
注:與術前比較,①P<0.05
2.4 兩組術后1年隨訪妊娠結局比較:觀察組術后1年自然妊娠率33.96%明顯高于對照組15.09%,差異有統計學意義(P<0.05),見表4。

表4 兩組術后1年隨訪妊娠結局n(%)
3 討 論
數據報告指出OEC患者中約有25%~57%合并有不孕癥,隨著腹腔鏡技術迅猛發展,腹腔鏡下剝離術廣泛應用于OEC患者治療中,被證實有操作簡單、創傷小和愈合快等優勢,因此其療效已得到醫生和患者一致認可[3]。研究證實腹腔鏡下剝離術可直接導致卵巢功能損傷,國外一項文獻報告表明:雙側OEC剝除術會損傷女性的卵巢功能,術后卵巢早衰發生率高達2.4%[4],一直以來如何有效減輕OEC患者卵巢儲備功能成為臨床研究重點。由于卵巢囊腫組織與其中的正常組織分界不清晰,外科剝離術中因操作不當易導致大量出血,因此對囊腫剝除后創面的止血尤為重要,近年來有學者認為剝除囊腫后創面止血方法的不同對卵巢功能等的影響存在一定差異。
而卵巢的儲備功能是其生育能力強弱的體現,超聲檢查以及性激素測定已成為檢測患者卵巢儲備功能的常用方法。AFC是反映女性卵泡數量重要指標,其是目前為止評估卵巢儲備功能的最有效工具,PSV也可對女性的卵巢功能進行有效預測;月經時間和月經周期是現階段反映女性月經正常與否的重要指標,也可預測育齡期女性卵巢的儲備功能;FSH、LH以及E2是臨床常用性激素指標,當卵巢功能受損時,FSH、LH水平表現為升高,而E2下降。
國內一項文獻報告指出剝除雙側卵巢OEC后,對卵巢的創面出血進行電凝止血,月經量將明顯地減少;國外學者研究也證實在腹腔鏡下囊腫剝除術后會導致卵巢血流減少,盡量避免使用電凝法止血,而縫合止血對患者卵巢損傷更輕微;但也有學者認為腹腔鏡下縫合止血以及電凝止血對患者卵巢功能影響并無顯著差異。而本次研究結果發現:術后3、6個月觀察組AFC、PSV明顯高于對照組,術后6個月觀察組月經時間、月經周期明顯長于對照組,術后6個月觀察組FSH、LH、E2水平相比術前無明顯差異,對照組FSH、LH水平明顯增高,E2水平明顯降低;治療前后觀察組FSH、LH、E2的差值均小于對照組,說明觀察組患者的性激素水平更加穩定,卵巢儲備功能更好。觀察組術后1年自然妊娠率明顯高于對照組,以上均證實了縫合止血應用于腹腔鏡下OEC剝除術患者中可更好地保護患者卵巢儲備功能、改善患者月經情況和妊娠結局,積極作用較電凝止血更為明顯,這與既往單江靜[5]等學者文獻報告的觀點相符。對照組采用的雙極電凝止血中有熱效應,會對患者卵巢功能產生損傷,此外熱效應還會損傷卵巢皮質中的卵泡,而卵泡數量是有限且不可再生,卵巢功能損傷后將直接影響患者生育能力,觀察組選用縫合法進行止血,其止血過程中無熱損傷,有效減少了對卵巢功能損害,因而縫合止血法對患者卵巢儲備功能保護作用更為明顯。
綜上所述,在腹腔鏡下OEC剝除術中,為患者應用縫合止血方法將更利于保護患者卵巢儲備功能和生育能力。

