逆行置管溶栓治療下肢深靜脈血栓的疑慮
錢成 樓文勝 陳國平 汪濤 李英豪
目前針對下肢深靜脈血栓形成(deep venous thrombosis,DVT),各指南提出抗凝治療是最基本的方法,但其無法徹底清除血栓[1-3]。約20%~50%的單純抗凝治療的血栓患者后期會發生血栓形成后綜合征(post-thrombotic syndrome,PTS)。既往大部分研究表明置管溶栓治療(catheter-directed thrombolysis,CDT)能夠快速溶解血栓,提高血管通暢率,并能夠降低PTS的發生率[4,5]。置管溶栓的方法有很多,總的來說主要為兩類:逆行溶栓和順行溶栓。盡管早在1996年就有學者提出逆行置管會損傷靜脈瓣膜,影響靜脈功能[6],但目前絕大多數研究均未針對置管方法進行分類研究。最新的多中心臨床隨機對照研究ATTRACT報道[7],CDT并不能降低PTS的發生率,甚至增加了大出血的發生率。該研究也未對置管方法進行亞組分析,這可能是研究結果陰性的一個重要原因。本研究結合本中心相應臨床病例資料,對逆行置管的有效性進行了深入分析。
資料與方法
一、研究對象
收集2010年1月至2017年12月因急性下肢深靜脈血栓形成在本中心住院治療患者的臨床資料。納入標準:(1)單側下肢深靜脈血栓形成;(2)首次發生的急性深靜脈血栓;(3)發病時間≤14 d;(4)僅接受逆行溶栓治療或單純抗凝治療;(5)隨訪時間≥12個月。排除標準:(1)發病時間超過14 d或既往有下肢深靜脈血栓病史;(2)雙側下肢深靜脈血栓形成;(3)有聯合血栓抽吸等其他治療方法;(4)住院期間,接受順行和逆行溶栓治療;(5)單純周圍型血栓。最終共有213例納入研究,其中150例接受逆行溶栓治療,63例接受單純抗凝治療。本研究方案經過本單位倫理委員會批準。兩組一般資料見表1。
二、治療方案
患者一經確診,即開始予以低分子肝素(100 IU/kg,Q12 h)皮下注射抗凝治療。所有病人在入院第二天完善一體化CTV檢查。所有接受置管溶栓的病人均放置了可回收濾器。逆行置管的入路為對側股靜脈或右側的頸靜脈,具體選擇由術者決定。如從對側股靜脈入路,則利用豬尾、Cobra或Simon導管“翻山”至同側髂靜脈構建通路。如選擇右側頸靜脈入路,則利用H1或單彎導管至同側髂靜脈構建通路。再經交換導絲引入溶栓導管(UniFuse或Fountain),有效溶栓段盡可能覆蓋所有血栓段。
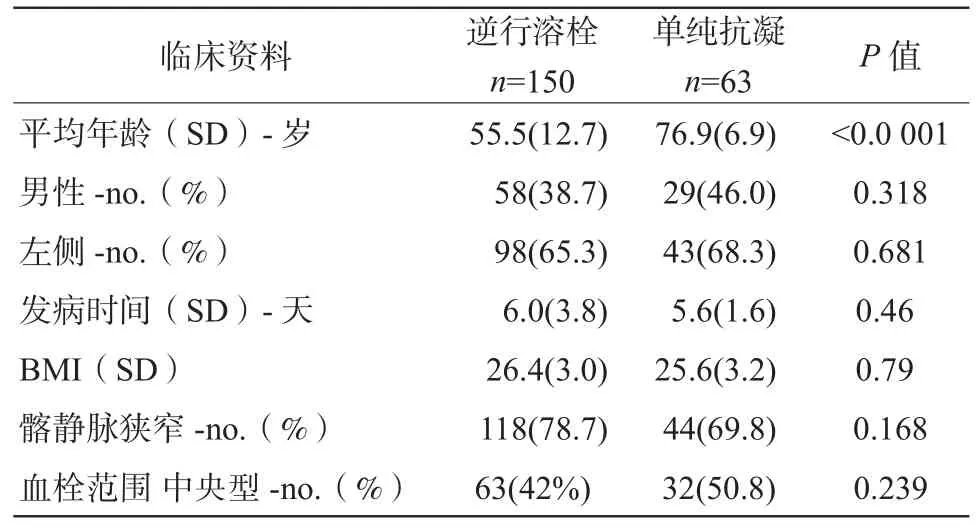
表1 兩組一般資料比較
使用尿激酶作為溶栓劑,劑量為2×104U/h,最長溶栓時間不超過一周,最大溶栓劑劑量不超過50×104U/24 h。溶栓期間,每天行造影復查評估血栓負荷。同時每天監測纖維蛋白原、血紅蛋白及血小板的變化。當纖維蛋白原<1.5 g/L,溶栓速率減半;當纖維蛋白原<1.0 g/L,停止溶栓。而當存在髂靜脈受壓時,引入球囊(10~12 mm,MUSTANG)行狹窄段擴張術。當球囊擴張無效或殘余狹窄仍大于50%,則會植入自膨式支架(12~16 mm,Wallstent)。溶栓治療過程中,仍繼續使用低分子肝素抗凝治療。
溶栓治療結束后,患者繼續接受口服抗凝治療(華法林或新型口服抗凝劑)。華法林須與低分子肝素橋接,并維持INR2-3。對于利伐沙班,在急性期21 d內,以15 mg bid抗凝治療,而后改為20 mg qd治療。口服抗凝治療至少三個月。推薦所有患者出院后穿戴醫用級彈力襪。而對于接受單純抗凝治療的患者,住院期間予以低分子肝素抗凝治療5~7 d后過渡為口服抗凝治療,后續治療方案與溶栓患者一致。
三、評估指標
使用改良的SVS評分系統對療效進行評價。計算各靜脈段治療前后的血栓情況,當血栓清除率小于50%,評為Ⅰ級;血栓清除率在50%~95%,評為Ⅱ級;血栓清除率在95%~100%,為Ⅲ級。同時VCSS評分評估臨床療效。所有納入病例均在治療后1、3、6、12個月隨訪復查,之后每年一次。觀察終點包括患者死亡、失訪、或研究終點(2018年1月);造影評估6個月的髂股靜脈通暢度;Villalta評分評估12月的PTS情況;超聲評估12個月的靜脈反流情況;同時VEINES-QOL/Sym評估患者12個月的生活質量。
四、統計學分析
采用 SPSS 13.0 統計軟件進行分析,計量資料以±s表示,計數資料采用例(%)表示,兩組間比較采用t檢驗,P<0.05為差異有統計學意義。
結 果
一、兩組間血栓清除率比較
逆行置管溶栓組患者均成功接受了下腔靜脈濾器植入及置管溶栓治療,并均在兩周內成功取出濾器。血栓清除率≥50%定義為治療有效,因此,血栓清除率達到Ⅱ級和Ⅲ級均被認為血栓清除成功。逆行置管溶栓對髂總靜脈和髂外靜脈血栓的清除效果明顯優于單純抗凝組,差異有顯著統計學意義;但對于股腘靜脈的血栓,兩組間無明顯差異,見表2。
二、血栓范圍對溶栓效果的影響
根據血栓范圍,比較兩種逆行置管溶栓對于中央型血栓和混合型血栓的療效,對于股總靜脈的血栓,逆行置管溶栓在中央型血栓的療效明顯優于混合型血栓(P<0.0 001)。對于髂外靜脈血栓,逆行置管溶栓效果在中央型血栓也具有一定的優勢(P=0.027),見表 3。
三、兩組間PTS發生率和嚴重程度比較
與單純抗凝相比,逆行置管溶栓可以減少PTS的發生率,差異有明顯統計學意義,P<0.0 001。但對于PTS嚴重程度來說,逆行置管溶栓只能減輕重度PTS的發生率,對輕中度PTS兩組間無明顯差異,見表4。
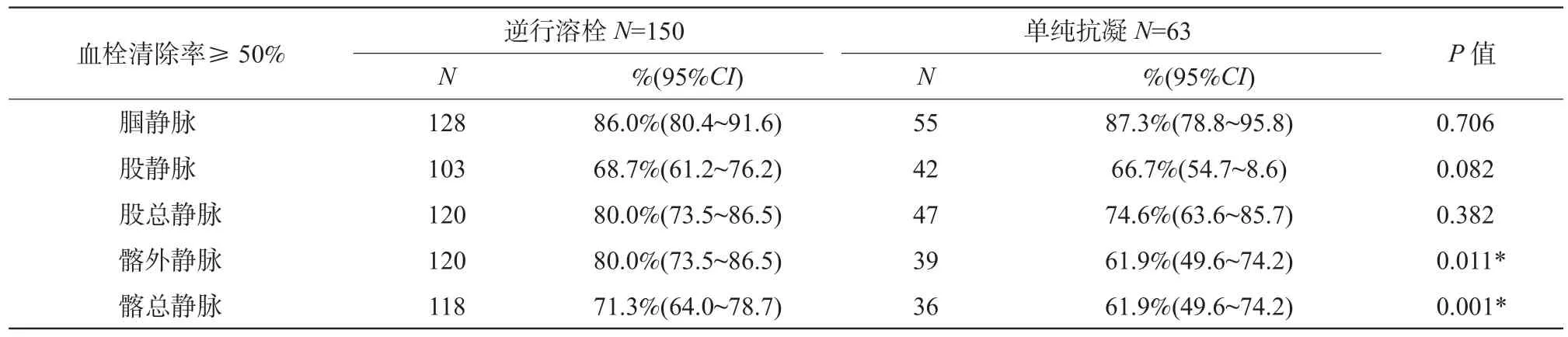
表2 兩組間血栓清除率比較
四、兩組間6個月髂股靜脈通暢度、12個月瓣膜反流及生活質量比較
逆行置管溶栓組在6個月的髂靜脈通暢率上優于單純抗凝組,但在股靜脈通暢率上兩組無明顯統計學差異。就12個月超聲評估的靜脈瓣膜反流情況而言,兩組間亦無統計學差異。與PTS的情況相似,溶栓組在12個月VCSS評分及生活質量評分上均優于單純抗凝,見表5。
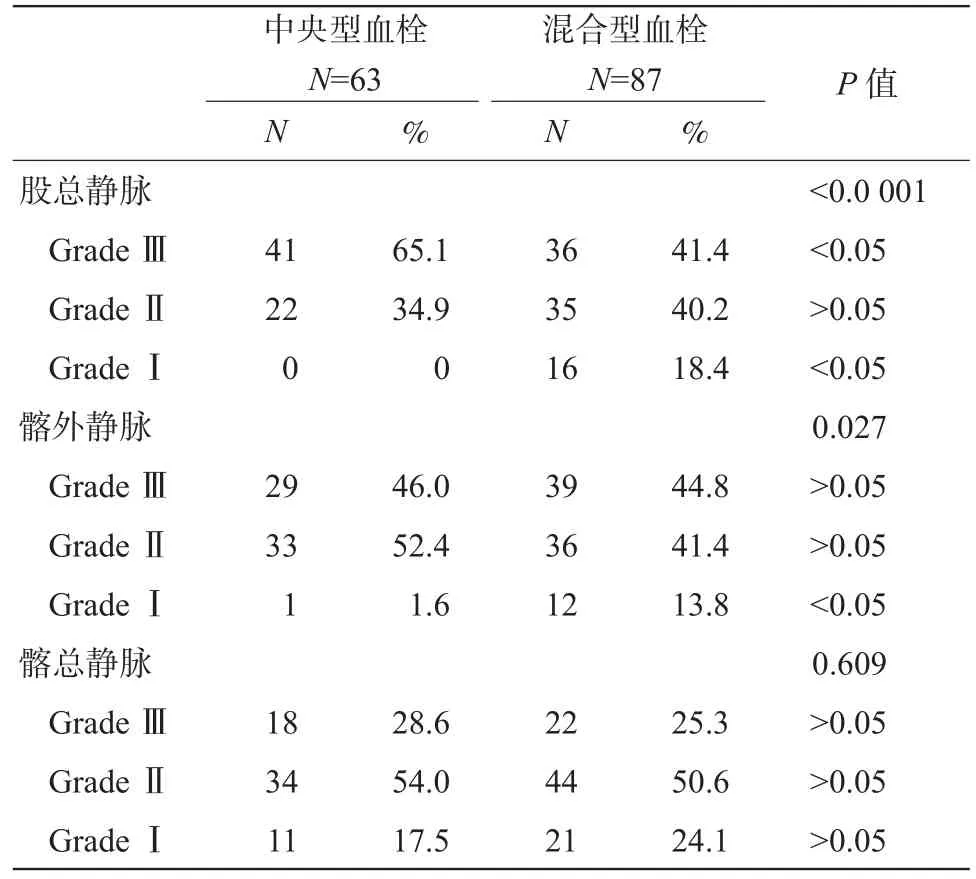
表3 不同范圍血栓溶栓效果的比較
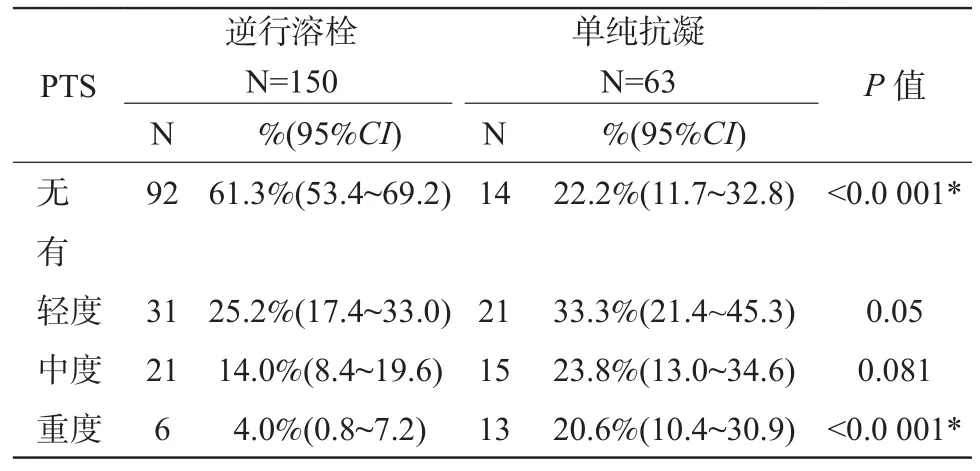
表4 兩組間PTS發生率和嚴重程度比較
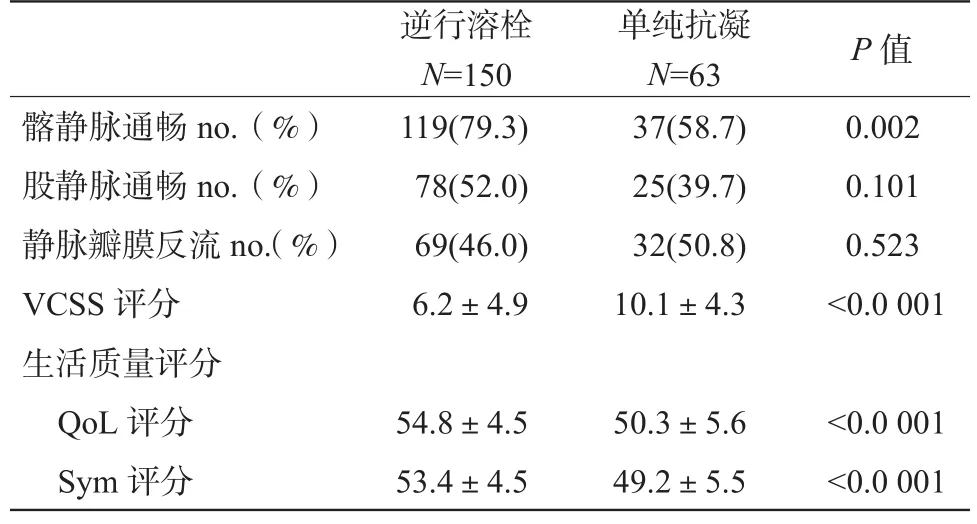
表5 兩組間6個月髂股靜脈通暢度、12個月瓣膜反流及生活質量比較
五、并發癥
CDT組無大出血事件發生。共有4位患者(2.67%)出現了小便發紅、牙齦出血、穿刺點滲血等癥狀,經減小溶栓劑量或停止溶栓后癥狀消失。
討 論
與既往大多數研究相似,本研究中患者經過CDT治療后血栓的清除率與PTS的發生率明顯優于單純抗凝治療[8]。但與既往的研究不同的是,本研究中單純抗凝組的年齡較CDT組要大。主要原因為在實際臨床工作中,本中心接診的老年人更傾向于藥物保守治療。CDT治療最大的并發癥就是出血。本研究CDT治療的出血發生率為2.67%,要低于既往的研究報道。主要原因為本中心CDT的方案為小劑量、較長時間溶栓,在保證治療效果的同時,將風險降低[9-10]。
CaVenT研究表明[11],殘余的血栓會破壞靜脈瓣膜,阻礙血流回流,從而誘發PTS的發生,因此研究推薦CDT治療中央型DVT。但是,最新的ATTRACT研究卻認為額外的CDT治療并不能降低PTS的發生率[7],甚至增加了出血的風險。為何CDT會面臨爭議?[12]事實上,已經有動物實驗報道逆行插管溶栓會損害靜脈瓣膜[6]。但大部分研究未予以重視,未將置管方式分開分析[12-15]。這也有可能是導致CDT療效存在爭議的原因。本研究發現,在12個月的隨訪時間點上,靜脈瓣膜的反流情況CDT和抗凝組間沒有明顯統計學差異,這也在一定程度上間接反映,逆行置管溶栓存在靜脈瓣膜損害。
另一方面,本研究對下肢靜脈分段分析發現,逆行置管溶栓對髂靜脈的溶栓效果較好,而對股腘型的血栓溶栓效果不佳。此外,本研究進一步將血栓范圍做亞組分析發現,逆行置管溶栓對于髂股靜脈的血栓,特別是股總靜脈的血栓在中央型優于混合型。主要原因可能是,逆行置管時由于遠心端存在血栓,特別是混合型血栓時,溶栓導管遠端壓力較高,溶栓劑大部分通過近端側孔流出,并通過髂股靜脈周圍的側支血管逃逸,僅有少量到達遠端。
逆行置管溶栓較順行置管有一定的優勢,如:(1)在完成濾器植入后,患者無需改變體位,對于無法耐受長時間俯臥的患者十分友好;(2)僅需一個穿刺點,可完成所有介入操作,減少了患者由于多個穿刺點制動的痛苦。但其存在一些局限性:(1)由于部分病人存在髂靜脈受壓,所以“翻山”通過髂靜脈開口時,存在一定的困難,從而造成手術時間增加,術者射線暴露時間增加,因此,本研究認為,術前充分準備,如條件允許,盡可能完善下肢靜脈CTV檢查,可充分評估髂靜脈開口位置、閉塞情況;(2)在導絲導管逆向下行過程中,會受到靜脈瓣膜的阻礙,這也是逆行置管引起瓣膜損害的主要原因;(3)由于股淺靜脈、股深靜脈、大隱靜脈均回流入股總靜脈,特別是當股靜脈內存在血栓阻力較大時,導絲容易進入另外兩支血管,一定程度上增加了操作的時間;(4)由于對股腘靜脈的血栓溶解效率低,間接地增加了溶栓劑的使用,延長了溶栓時間。
因此,本研究認為,對于下肢深靜脈血栓患者,累及髂靜脈者應可考慮選擇逆行置管溶栓,但血栓累及股腘靜脈以下者逆行置管溶栓是否優于單純抗凝治療還有待進一步研究。

