綜合護理管理對于肛腸科患者治療效果及疼痛程度的影響
馮 靜
駐馬店市中心醫院(河南 駐馬店 463000)
肛腸疾病是常見多發病,其中痔瘡最多見,發病率高達59.1%[1]。目前臨床上治療一、二期患者多采用口服、外用藥物減輕癥狀,重癥痔瘡患者藥物治療見效慢、病灶難消,故重癥患者多采用外科手術清楚病灶。肛門有豐富的感覺神經,痛覺敏銳,導致痔瘡患者在手術后出現明顯的痛感,嚴重影響患者心理狀態和生活質量[2]。臨床使用鎮痛藥物處理術后疼痛反應,但鎮痛藥物胃腸道反應大,患者易產生藥物依賴。研究人員開始尋求科學的護理措施以改善肛腸科患者術后疼痛癥狀[3]。常規護理模式中,醫護人員關注疾病發展,與患者缺少交流,忽視患者心理狀態及患者自身感受,無法滿足患者的護理需求[4]。現采用綜合護理模式,通過綜合護理管理到患者生理、心理、環境、身體素質,對患者疼痛緩解、手術預后有重要作用。本文選取我院2017年1月~2018年12月收治混合痔患者90例者,采取綜合護理模式,觀察綜合護理管理對肛腸科疾病術后患者的治療效果及疼痛程度的作用。報告如下。
1 資料與方法
1.1一般資料 經醫學倫理委員會批準,隨機法選擇2017年1月~2018年12月我院收治的混合痔患者90例,計算機分為對照組和觀察組各45例。診斷標準:符合《肛腸病學》[5]。納入標準:1.混合痔確診并需手術;2.簽署知情同意書。排除標準:1.精神異常者;2.合并嚴重免疫系統疾病;3.合并嚴重心、肝、肺、腎功能不全;4.合并嚴重消化系統疾病;5.妊娠期婦女。對照組男22例,女23例,年齡25~72歲,平均年齡(40.25±3.72)歲。觀察組男21例,女24例,年齡26~74歲,平均年齡(41.33±4.02)歲。兩組患者一般資料比較差異無統計學意義(P>0.05),有可比性。
1.2方法 對照組:給予患者常規護理,包括監測生理指標、靜脈或口服給藥、出院指導,一周后評估患者情況。觀察組:在對照組常規護理基礎上實施綜合護理,包括:(1)術前護理:患者因不了解手術,會產生焦慮、恐懼情緒。醫護人員應告知患者手術詳情,緩解患者不良情緒;(2)術中護理:醫護人員應保護患者隱私;(3)術后護理:①飲食護理:護士人員在患者術后叮囑患者忌辛辣、生冷、刺激性食物,術后24小時進食流質食物,后根據病情逐漸恢復正常飲食;②心理護理:患者術后由于尿潴留、疼痛等并發癥導致心理焦躁、抑郁,護理人員需及時對患者做心理評估,了解患者內在訴求,通過轉移注意力消除患者不良情緒;③疼痛護理:醫護人員通過疼痛評分了解患者癥狀并根據評分采取動態護理方式,必要時給予鎮痛處理,囑咐患者屈膝側臥休息;④排尿護理:醫護人員指導患者或其家屬術后每日揉下腹及膀胱,幫助患者排尿;⑤指導鍛煉:患者術后恢復期,醫護人員在醫師授意下根據患者恢復狀況指導患者學習提肛、縮肛鍛煉,改善患者患處血液循環、腫脹;一周后評估患者情況。
1.3評價指標 患者舒適度[6]:采用Kolcaba舒適狀況量表對患者手術一周后舒適度評估,包括社會、心理、環境、生理,每方面100分,分數越高舒適度越高。
疼痛程度[6]:采用數字疼痛強度量表(Numerical Rating Scale,NRS)分別對術后一天和手術1周后患者疼痛程度評分。無疼痛0分;輕微1~3分;中度4~6分;重度7~9分;劇烈10分。分數越高,疼痛越明顯。
心理狀況[7]:患者術后一周評估,參照抑郁自量表(Self-rating Depression Scale,SDS)評分標準,評分越高,患者越抑郁;焦慮自量表(Self-rating Anxiety Scale,SAS)評分標準,評分越低,患者越不焦慮。
臨床療效:評價患者術后1周疼痛緩解程度,完全緩解:治療后疼痛感完全消失;部分緩解:疼痛感減輕顯著,能入眠并正常生活;無效:疼痛感未減少或加劇。疼痛緩解率=(完全緩解+部分緩解)/總人數×100%。
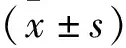
2 結果
2.1舒適度對比 觀察組在社會、環境、生理、心理方面舒適度均高于對照組(P<0.05),見表1。
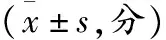
表1 舒適度對比
2.2心理狀況評分對比 兩組干預前SDS、SAS評分對比無統計學差異(P>0.05)。兩組干預后SDS、SAS評分低于干預前(P<0.05),對照組SDS、SAS評分高于觀察組(P<0.05),見表2。
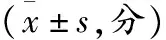
表2 心理狀況評分對比
2.3疼痛程度評分對比 手術后一天,觀察組與對照組疼痛程度評分比較無統計學差異(P>0.05),術后一周,兩組患者疼痛程度平均較護理前均降低(P<0.05),對照組疼痛程度評分高于觀察組(P<0.05),見表3。
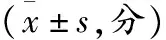
表3 疼痛程度評分對比
2.4臨床療效對比 觀察組疼痛緩解率95.56%高于對照組80.00%(P>0.05),見表4。

表4 臨床療效對比
3 討論
研究顯示[8],中國城鎮居民肛腸疾病高達51.14%發病率,其中痔瘡發病率最高,中青年人群是高發群體。患病因素與工作環境、生活方式、飲食喜好、排便習慣、心理狀態密切相關[9]。輕者依靠藥物減輕癥狀,重者需外科手術清楚病灶。因手術位置具有特殊性,患者日常排泄、換藥、活動都會刺激創口,術后疼痛并發幾率高。手術創傷、手術后肛周水腫、排便刺激及患者自我暗示是肛腸科患者手術后疼痛的主因[10]。術后疼痛極大妨礙患者手術后的恢復效率,影響手術預后。臨床使用止痛藥緩解患者癥狀,患者的不良反應使止痛藥的使用具有局限性。醫護人員另尋科學有效的方法滿足患者治療需求。傳統護理模式被動消極,缺乏主動性[11]。采用綜合護理模式,從患者入院開始積極與患者溝通交流,為患者講解手術流程,消除患者恐懼心理;手術過程中,充分保護患者隱私,防止患者產生變扭情緒而抵抗手術;手術后,從患者癥狀、心理、飲食、環境、恢復鍛煉方面給予患者細心科學的指導。從而縮短住院時間,改善手術預后,提高患者滿意度。
本文觀察結果顯示,觀察組采用綜合護理模式,患者舒適度較高。觀察組中給予患者環境、生理、心理、癥狀上針對性護理,患者負面情緒改善、術后疼痛癥狀緩解,感受良好。由兩組患者心理狀況評分可以發現,觀察組SDS、SAS評分均顯著低于對照組,提示綜合護理模式展開科學的心理護理,通過傾聽患者訴求、解答患者疑惑、紓解患者壓力的方式疏導患者不良情緒,穩定患者心態,使患者積極配合治療,大大提高臨床療效。兩組患者疼痛程度評分護理后均顯著低于護理前,說明常規護理及綜合護理對于改善患者臨床癥狀均有效果。觀察組護理后疼痛程度評分降低更為顯著,且觀察組臨床疼痛緩解率高達95.56%,可知綜合護理模式優于常規護理模式,對于改善患者疼痛癥狀,提高臨床療效有較大價值。
綜上所述,采取綜合護理模式管理肛腸病術后患者,能顯著提高患者舒適度,緩解患者術后痛苦,紓解患者抑郁、焦慮情緒,改善手術預后。值得推廣應用。

