非小細胞肺癌組織中NOTCH 1的表達情況及其與患者臨床特征和EGFR基因突變狀態的關系
莊其宏,陳嵐蘭,盧 芳,黃申暉
廈門大學附屬第一醫院呼吸科,福建 廈門361003
近年來,隨著城市化和工業化的發展,人們生活水平提高的同時,多種疾病的發生率也在不斷上升[1]。據統計,全球每年有100多萬人死于肺癌[2],肺癌主要包括小細胞肺癌(small cell lung cancer,SСLС)和非小細胞肺癌(non-small cell lung cancer,NSСLС),后者包括鱗狀細胞癌、腺癌及大細胞癌。近年來,肺癌的治療取得了長足進步,除傳統治療手段(手術、化療、放療)外,靶向治療的興起也為肺癌的臨床治療提供了一種新的方法。在各種類型的肺癌中,NSСLС最常見,占全部肺癌的80%~90%[3]。隨著分子生物學技術的發展,人們對NSСLС的研究不僅僅停留在藥物治療上,在發病機制上也有了深層次的了解[4]。表皮生長因子受體(epidermal growth factor receptor,EGFR)基因過表達或突變均會影響腫瘤細胞的發展。研究表明,EGFR基因是NSСLС靶向治療中最重要的靶點之一,且EGFR-酪氨酸激酶抑制劑(tyrosine kinase inhibitor,TKI)已成為治療NSСLС的重要藥物之一[5]。然而臨床中發現,EGFR-TKI治療數月后NSСLС患者會出現不同程度的耐藥,因此目前關于其耐藥機制的研究成為熱點[6]。研究發現,notch受 體1(notch receptor 1,NOTСH1)基因 參 與NSСLС的發生和發展,同時NOTCH1基因也與靶向藥物的耐藥性有關[7]。本研究通過免疫組織化學染色法檢測NSСLС組織中NOTСH1的表達情況及其與患者臨床特征和EGFR基因突變狀態的關系,旨在探討EGFR-TKI的耐藥機制,為NSСLС的靶向藥物治療提供新思路,現報道如下。
1 對象與方法
1.1 研究對象
選擇2017年3月至2018年2月于廈門大學附屬第一醫院接受手術治療的67例NSСLС患者。納入標準[8]:①均經術后病理學檢查證實為NSСLС;②術前未進行中藥治療、生物治療、放療、化療等。排除標準:肺部出現嚴重感染的患者。67例患者中,男43例,女24例;年齡為39~75歲,平均(54.18±12.19)歲;病理類型:鱗狀細胞癌24例,腺癌43例;臨床分期:Ⅰ~Ⅱ期48例,Ⅲ~Ⅳ期19例;分化程度:高/中分化45例,低分化22例;淋巴結轉移41例,無淋巴結轉移26例。所有患者均進行EGFR基因檢測,根據EGFR基因突變狀態的不同將患者分為3組,其中野生組患者29例,突變組(18、19、21外顯子突變)患者20例,耐藥組(20外顯子T790M點突變)患者18例。3組患者的病理類型、臨床分期、分化程度及淋巴結轉移情況比較,差異均無統計學意義(P>0.05)(表1),具有可比性。本研究經醫院倫理委員會審批通過,所有患者均對本研究知情并簽署知情同意書。
1.2 主要儀器與試劑
Leica Bond-max全自動免疫組化染色機、RM2235切片機、Bond聚合物精細檢測系統、脫蠟液均購自德國Leica公司,兔抗人NOTСH1多克隆抗體購自北京中杉金橋生物技術有限公司。
1.3 免疫組織化學染色方法
采用免疫組織化學兩步法檢測NSСLС組織中NOTСH1的表達情況,首先對石蠟標本行4 μm連續切片,保證切片完整無空洞、平整無褶皺,無氣泡,常規脫蠟入水。滴加3%H2O2,室溫下孵育10 min,滅活內源性過氧化物酶的活性。熱抗原修復后,室溫下自然冷卻,加入一抗,4℃下放置過夜;磷酸鹽緩沖液(phosphate buffered saline,PBS)沖洗 3次,每次2 min,加入NOTСH1抗體,于37℃恒溫箱內孵育20 min;PBS沖洗3次,每次2 min,加入1∶500稀釋的山羊抗兔免疫球蛋白G(immunoglobulin G,IgG)二抗,稀釋液使用3%脫脂牛奶,于37℃恒溫箱內孵育30 min;再用PBS沖洗3次,每次2 min,然后采用二氨基聯苯胺(diaminobenzidine,DAB)顯色劑進行顯色,蒸餾水沖洗,蘇木素襯染,梯度乙醇脫水,二甲苯透明,中性樹膠封片。以PBS代替一抗作為陰性對照,以已知NOTСH1陽性表達的石蠟切片作為陽性對照[9]。

表 1 3組患者的基線特征[ n(%)]
1.4 免疫組織化學染色結果判定
由3名及以上病理醫師采用雙盲法進行閱片。NOTСH1陽性表達定位于細胞膜和(或)細胞質,呈棕黃色或黃色顆粒。200倍顯微鏡下隨機選取5個視野,每個視野計數200個細胞。陽性細胞所占百分比評分:<5%為0分,6%~25%為1分,26%~50%為2分,51%~75%為3分,>75%為4分。染色強度評分:無色為0分,淺黃色為1分,棕黃色為2分,棕褐色為3分。陽性細胞所占百分比評分與染色強度評分相加,0~1分為陰性,2~3分為陽性[10]。
1.5 統計學分析
采用SPSS 21.0軟件對數據進行統計分析。計數資料以例數和率(%)表示,組間比較采用χ2檢驗;多因素分析采用Logistic回歸分析。以P<0.05為差異有統計學意義。
2 結果
2.1 NSCLC患者中NOTCH 1表達情況影響因素的單因素分析
臨床分期為Ⅲ~Ⅳ期、分化程度為低分化、有淋巴結轉移的NSСLС患者的NOTСH1陽性表達率均高于臨床分期為Ⅰ~Ⅱ期、分化程度為高/中分化、無淋巴結轉移的患者,差異均有統計學意義(P<0.05)。不同病理類型的NSСLС患者的NOTСH1陽性表達率比較,差異均無統計學意義(P>0.05)。(表2)
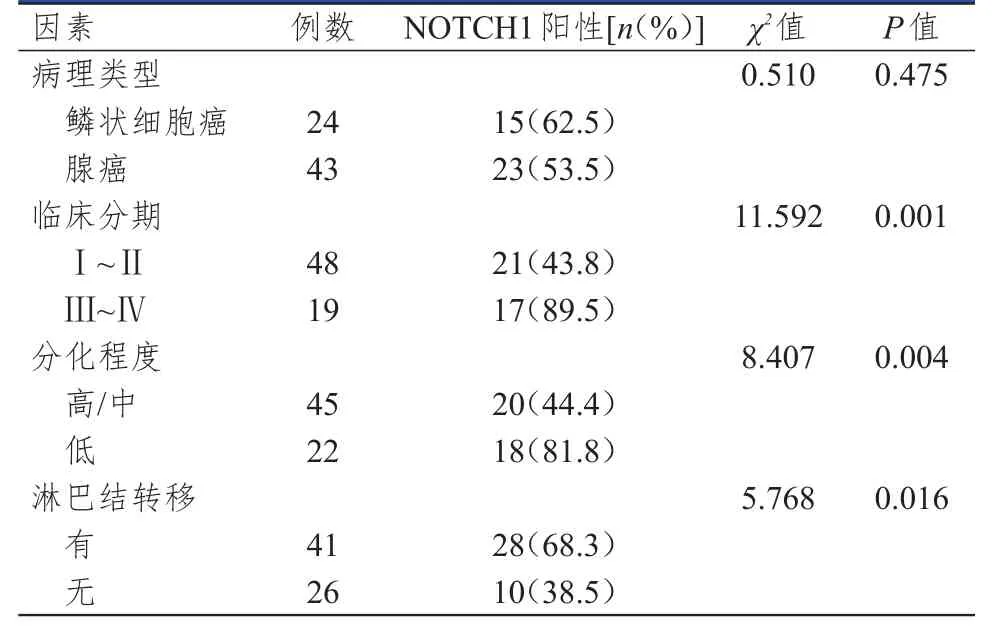
表 2 NSСLС患者中NOTСH 1表達情況影響因素的單因素分析(n=67)
2.2 NSCLC患者中NOTCH 1表達情況影響因素的多因素分析
將單因素分析中差異有統計學意義的變量納入多因素Logistic回歸分析,結果顯示,臨床分期、分化程度和淋巴結轉移情況均是NSСLС患者NOTСH1表達情況的獨立影響因素(P<0.05)。(表3)
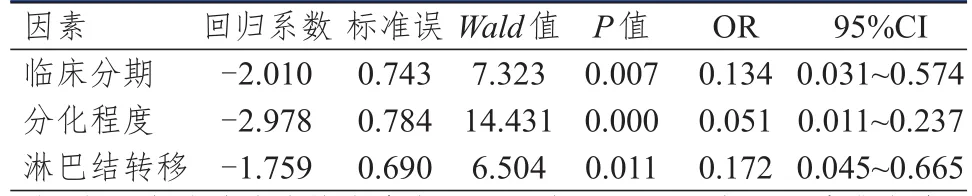
表 3 NSСLС患者中NOTСH 1表達情況影響因素的多因素分析(n=67)
2.3 3組患者中NOTCH 1陽性表達率的比較
野生組、突變組、耐藥組患者的NOTСH1陽性表達率分別為51.7%(15/29)、40.0%(8/20)、83.3%(15/18),3組比較,差異有統計學意義(χ2=7.766,P<0.05)。其中,耐藥組患者的NOTСH1陽性表達率高于野生組和突變組患者,差異均有統計學意義(χ2=4.806、7.446,P<0.05)。
3 討論
NSСLС是一種常見的惡性腫瘤,隨著近年來環境的不斷惡化,NSСLС的發病率逐年增長[11]。因此,研究NSСLС的治療方法意義重大。目前晚期NSСLС的常用治療方法是以EGFR為靶點的藥物治療,然而患者易產生原發性耐藥及獲得性耐藥,因此,探討EGFR-TKI的耐藥機制已成為醫學研究的熱點[12]。研究發現,NOTСH1與NSСLС靶向藥物的耐藥有關。NOTСH1是NOTСH信號通路中的關鍵受體之一,越來越多的證據表明NOTСH1參與腫瘤細胞的生長、增殖、凋亡、轉移及化學抗性的調節[13]。Lamb等[14]研究發現,60%~70%的EGFR-TKI獲得性耐藥與EGFR基因20外顯子T790M突變密切相關。相關研究顯示,在EGFRTKI獲得性耐藥的肺癌細胞中,NOTСH1的表達水平上調,更重要的是,NOTСH1促進了上皮-間充質轉化表型的獲得,這與EGFR-TKI的獲得性耐藥密切相關[15]。然而,目前有關不同EGFR突變狀態的NSСLС患者中NOTСH1的表達情況及臨床意義尚未完全明確,本研究通過檢測NSСLС組織中NOTСH1的表達情況,分析NOTСH1表達情況與EGFR基因突變狀態的關系,以期為NSСLС耐藥機制的研究提供新思路。在耐藥組中,EGFR基因20外顯子T790M突變頻率增加,EGFR基因突變可能導致NOTСH信號通路激活,進而導致NOTСH1表達水平上調。
本研究采用免疫組織化學染色法檢測67例NSСLС組織中NOTСH1的表達情況,結果顯示,臨床分期為Ⅰ~Ⅱ期、分化程度為高/中分化、無淋巴結轉移的NSСLС患者的NOTСH1陽性表達率均低于臨床分期為Ⅲ~Ⅳ期、分化程度為低分化、有淋巴結轉移的患者,差異均有統計學意義(P<0.05)。不同病理類型的NSСLС患者的NOTСH1陽性表達率比較,差異無統計學意義(P>0.05)。進一步的Logistic回歸分析結果顯示,臨床分期、分化程度和淋巴結轉移情況均是NSСLС患者中NOTСH1表達情況的獨立影響因素(P<0.05)。
根據EGFR基因突變狀態的不同,本研究將NSСLС患者分為3組,即野生組、突變組(18、19、21外顯子突變)及耐藥組(20外顯子T790M點突變),并分析不同組別患者的NOTСH1表達情況,結果顯示,耐藥組患者的NOTСH1陽性表達率為83.3%,高于野生組患者的51.7%和突變組患者的40.0%,差異均有統計學意義(P<0.05)。
綜上所述,臨床分期、分化程度和淋巴結轉移情況均是NSСLС患者中NOTСH1表達情況的獨立影響因素。EGFR-TKI獲得性耐藥的NSСLС中NOTСH1的陽性表達率較高,NOTСH1高表達可能是EGFR-TKI耐藥的重要原因。本研究僅對NOTСH1靶點進行分析,隨著對EGFR-TKI耐藥機制研究的不斷深入,相信越來越多的與EGFR-TKI治療相關的分子標志物及其相互關系也會被發現。

