肛周膿腫微創置管連續沖洗加負壓引流的臨床分析
黃璇 陳勇


【摘要】 目的:探討肛周膿腫微創置管連續沖洗加負壓引流的臨床效果。方法:將2017年7月-2019年7月在筆者所在醫院肛腸科治療的60例肛周膿腫患者隨機分為兩組,對照組使用傳統切開高位掛線技術,觀察組使用微創置管連續沖洗加負壓引流,比較兩組的療效、各項治療指標、肛瘺發生率及膿腫復發率。結果:觀察組治療有效率為96.67%,明顯高于對照組的76.67%(P<0.05);觀察組術后VAS疼痛評分明顯低于對照組,愈合時間、住院時間均明顯短于對照組(P<0.05);觀察組肛瘺發生率及膿腫復發率低于對照組(P<0.05)。結論:肛周膿腫微創置管連續沖洗加負壓引流的臨床效果顯著,能減少手術創傷,避免破壞肛門括約肌自制功能,提升愈合效果,減輕患者痛苦,具有積極的臨床意義。
【關鍵詞】 肛周膿腫 微創置管連續沖洗 負壓引流 效果
[Abstract] Objective: To explore the clinical effect of continuous washing and negative pressure drainage of perianal abscess. Method: A total of 60 patients with perianal abscess treated in our hospital from July 2017 to July 2019 were randomly divided into two groups. The control group was treated with traditional incision high thread hanging technology, and the observation group was treated with minimally invasive continuous tube washing and negative pressure drainage. The curative effect, treatment indexes, incidence of anal fistula and recurrence rate of abscess were compared between the two groups. Result: The effective rate in the observation group was 96.67%, which was significantly higher than that in the control group (P<0.05). The postoperative VAS pain score was lower in the observation group than that in the control group, the healing time and hospital stay in the observation group were significantly shorter than those in the control group (P<0.05). The incidence of anal fistula and recurrence rate of abscess in the observation group were lower than that in the control group (P<0.05). Conclusion: Minimally invasive catheterization for perianal abscess with continuous irrigation and negative pressure drainage has a significant clinical effect, which can reduce surgical trauma, avoid the destruction of anal sphincter self-made function, improve the healing effect, and reduce the pain of patients, which has a positive clinical significance.
肛周膿腫是發生在肛門直腸周圍常見的急性化膿性感染疾病,臨床治療以手術為主。傳統切開引流及高位掛線技術需要行大切口引流,以保障引流通暢,但存在切口愈合緩慢、肛瘺發生率及復發率高等問題,形成肛漏后常常需要二次手術,大大增加了損傷肛門直腸功能以及減弱術后肛門控便能力的概率,甚至存在并發肛門失禁的風險[1]。現代微創技術不斷發展,臨床手術越來越重視對肛門功能的保護,通過微創置管連續沖洗加負壓引流在確保療效的同時,有效減少了創傷,保護了肛門功能[2]。本研究進一步分析肛周膿腫微創置管連續沖洗加負壓引流的臨床效果,現具體匯報如下。
1 資料與方法
1.1 一般資料
本研究選取的60例肛周膿腫病例均為2017年7月-2019年7月在筆者所在醫院肛腸科收治的患者,膿腫類型包括坐骨直腸間隙膿腫28例、直腸后間隙膿腫32例。納入標準:均經結合臨床癥狀、肛門指檢、B超檢查等確診為肛周膿腫;均有不同程度肛管局部墜脹、疼痛、全身發熱等癥狀;B超可見肛周膿腫情況,明確瘺管走向、內口位置、與括約肌關系。排除標準:合并其他肛周疾病。隨機將其分為兩組,觀察組30例,男26例,女4例;年齡17~62歲,平均(38.7±10.4)歲;病程2~7 d,平均(4.1±1.4)d。對照組30例,男25例,女5例;年齡18~60歲,平均(38.2±10.1)歲;病程2~6 d,平均(3.8±1.2)d。所有患者的年齡、性別、病程等一般資料比較,差異均無統計學意義(P>0.05),具有可比性。本研究已通過本院倫理委員會,且所有患者對本研究知情并簽署同意書。
1.2 方法
觀察組術前B超精確定位并辨清膿腫大小及深淺,行微創置管連續沖洗加負壓引流,腰硬聯合麻醉后,患者側臥,常規消毒肛門及直腸下端,可抽取膿液送細菌培養。利用肛門指診探查內口,肛門鏡下顯示有膿性分泌物溢出或有肛竇充血癥狀為內口,在膿腫中心和邊緣各做一小孔,長0.3~0.5 cm,用止血鉗將膿腔分開,破壞膿腔內纖維隔,將膿液引出;左手指在肛內的引導,右手將探針自小切口探入,自內口或可疑內口處(直腸黏膜最薄處)探出,用刮匙刮除膿腔壁腐爛壞死組織,內口處炎性組織注意予以修剪切除,并以3號絲線予以縫合封閉內口;分別在兩孔內置入Fr14號導尿管(多方向側孔),其上方達到膿腔最頂端,自膿腫中心置管中注入生理鹽水來驗證并確認膿腫邊緣置管是通暢的,在兩處置管邊緣皮下以4號線行荷包縫合固定,縫合處確認無空隙,反復用甲硝唑和生理鹽水的混合液沖洗膿腔,沖洗至看到引流液清亮為止;術后在中心置管連接靜脈輸液器,持續滴注生理鹽水,速度20~40滴/min,連續沖洗膿腔,每8 h更換甲硝唑液100 ml點滴沖洗,邊緣置管連接負壓引流器,確保負壓足夠,維持引流通暢;術后抗生素抗感染3~5 d,并每日使用太寧栓塞肛,待膿腫消失、引流液清亮即可拔除兩導管,結束治療[3]。
對照組行傳統低位切開排膿、高位掛線技術,患者側臥,腰硬聯合麻醉,消毒鋪巾,在膿腫上選擇1~3個切口呈放射狀,手指在膿腔內打開纖維隔,將切口擴大,充分引流出膿液,并取部分膿液進行細菌培養,以探針探查內口,沿探針方向切開并根治,如探針探及膿腔位置較高,則配合高位掛線以保護肛門功能;術后抗生素抗感染3~5 d,常規坐浴及紗條換藥引流。
1.3 觀察指標
比較兩組療效;記錄術后VAS疼痛評分(0~10分,分值越低疼痛程度越輕)、愈合時間、住院時間;統計肛瘺發生率及膿腫復發率。
1.4 療效判定標準
在治療后評估療效,分為三個等級,治愈:膿腫完全消失,無肛門疼痛、腫脹等癥狀,傷口完全愈合;有效:膿腫大部分消失,肛門疼痛、腫脹等癥狀明顯減輕,傷口部分愈合;無效:膿腫未消失,仍有明顯肛門疼痛、腫脹等癥狀,傷口也未愈合[4]。治療有效=治愈+有效。
1.5 統計學處理
本研究數據采用SPSS 19.0統計學軟件進行分析和處理,計量資料以(x±s)表示,采用t檢驗,計數資料以率(%)表示,采用字2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組臨床療效比較
觀察組治療總有效率為96.67%,對照組為86.67%,觀察組高于對照組,差異有統計學意義(P<0.05),見表1。
2.2 兩組各項治療指標比較
觀察組術后VAS疼痛評分顯著低于對照組,愈合時間及住院時間均顯著短于對照組,差異有統計學意義(P<0.05),見表2。
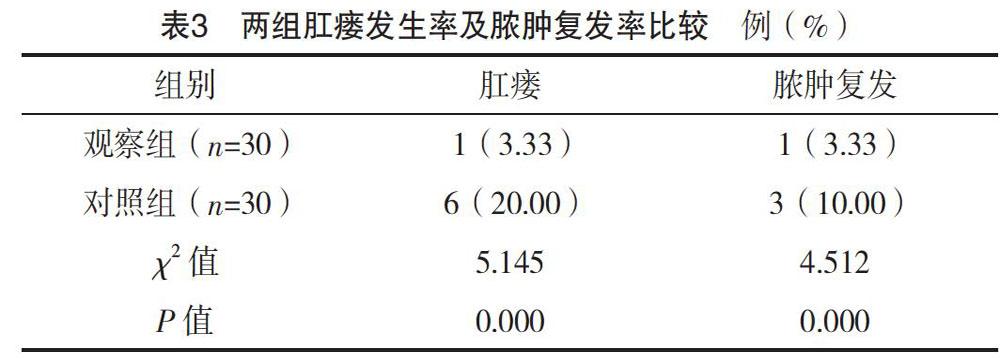
2.3 兩組肛瘺發生率及膿腫復發率比較
在治療后,觀察組肛瘺發生率為3.33%,膿腫復發率為3.33%,對照組分別為20.00%、10.00%,觀察組更低,兩組比較差異有統計學意義(P<0.05),見表3。
3 討論
肛周膿腫多肛腺導管的阻塞,病原菌乘虛而入,細菌繁殖造成局部感染并形成膿腫蔓延[5]。本病病情輕重不一,嚴重者膿腫多位于高位,可引發全身感染癥狀,要求臨床確診后立即手術治療[6]。為保證引流的通暢,手術往往“深挖寬鑿”,創面過深過大,極大地破壞了肛門功能[7];掛線法雖可保護肛門功能,但仍會對肛門組織形成瘢痕等,肛管有一定的缺損,甚至會出現肛門畸形、肛門不全失禁等嚴重并發癥[8],給患者帶來極大痛苦。
隨著微創手術的發展,本研究采用微創小切口,減小了手術創傷,在肛周膿腫中心及邊緣制作兩個微創小孔,留置引流管,進行連續沖洗加負壓引流。該方法無須在肛周行開放性切口,對肛門括約肌無明顯損傷,利于術后保留肛門功能的完好[9],最大限度保護肛門節制功能。同時,膿腔內膿液及其分泌物在持續的沖洗及負壓引流下能更充分地排出,為術后肉芽的生長創造良好條件,從而加快了肉芽填充及膿腔閉合速度,促進了愈合[10]。與傳統切開引流相比,負壓引流更充分,更有效減少膿液積聚,引流液從引流管流出,更不容易形成無效腔。術后以沖洗為主,減少了患者換藥的痛苦,易被患者接受,也減輕了醫務人員頻繁更換敷料及換藥的工作量[11]。此外,術前B超檢查,可精確定位,協助置管[12];術后每日使用太寧栓塞肛,藥物融化后可形成保護膜保護內口,避免大便的刺激,降低了內口感染率,也降低了術后肛瘺及膿腫復發率[13]。臨床行微創置管連續沖洗加負壓引流時應注意,術后引流應充分,避免過早拔管導致膿腫復發[14]。本研究中,對照組使用傳統切開高位掛線技術,觀察組使用微創置管連續沖洗加負壓引流,結果表明,觀察組的治療有效率達到96.67%,明顯高于對照組的86.67%(P<0.05);且觀察組術后VAS疼痛評分低于對照組,愈合時間、住院時間均顯著短于對照組(P<0.05);另外,治療后觀察組肛瘺發生率、膿腫復發率更低(P<0.05)。與劉洋相關課題研究報道基本一致[15]。
綜上所述,肛周膿腫微創置管連續沖洗加負壓引流的臨床效果確切,創傷小,膿腫清除徹底,有利于膿腫的早期愈合,降低肛瘺發生率及膿腫復發率,更加符合外科治療的微創趨勢,值得在臨床推廣使用,具有廣闊的應用前景。目前對于肛周膿腫類型、位置、范圍的確定,關于膿腔壁的處理,內口的處理,引流負壓值的選擇,膿腔沖洗和拔管時機的選擇等方面,均未有統一的標準,是今后醫者研究方向。
參考文獻
[1]盛躍進,鄭建波.負壓創面技術聯合置雙腔管主動引流治療高位肛周膿腫的療效分析[J].浙江創傷外科,2018,23(4):717-718。
[2]劉紀鋒,姚健,王順和,等.保留肛竇微創置管沖洗引流治療肛周膿腫的可行性研究[J].西部醫學,2017,29(7):970-973.
[3]姚健,黃德銓,唐學貴,等.肛周膿腫微創置管連續沖洗加負壓引流的臨床研究[J].檢驗醫學與臨床,2015,12(S1):187-190.
[4]黃武龍.腔內置管負壓引流術治療高位多間隙肛周膿腫的價值研究[J].中外醫學研究,2018,16(20):46-48.
[5]劉兵,王廣成,崔文娟,等.腔內置管負壓引流術治療高位肛周膿腫的療效研究[J].結直腸肛門外科,2018,24(2)156-159.
[6]孫小君,張穎,汪小琎,等.封閉負壓引流術聯合康復新液治療高位肛周膿腫療效觀察[J].中國中醫急癥,2017,26(10):1831-1833。
[7]一次性肛周膿腫根治術與膿腫切開引流術治療肛周膿腫的效果對比[J].當代醫藥論叢,2019,17(14):50-51.
[8]周亮.中西醫結合療法治療肛周膿腫的效果研究[J].當代醫藥論叢,2019,17(12):125-126.
[9]胡建文,馮群虎.腔內置管負壓引流術治療高位多間隙肛周膿腫的效果分析[J].中國肛腸病雜志,2018,38(8):24-25.
[10]邵明勇,王俊峰,雷發龍.小切口負壓引流加沖洗治療肛周膿腫的療效分析[J/OL].轉化醫學電子雜志,2015,2(7):9-10.
[11]鐘駿橋,陳恩,鐘武.中小切口負壓引流加沖洗在肛周膿腫治療中的臨床療效分析[J].當代醫學,2017,23(33):82-83.
[12]一次性肛周膿腫根治術與單純切開引流術治療肛周膿腫的臨床效果比較[J].臨床合理用藥,2019,12(26) :131-132.
[13]羅戈.置雙腔管主動引流聯合VSD負壓引流治高位肛周膿腫的初步研究[J].結直腸肛門外科,2016,22(2):174-177.
[14]劉梅珍,馬倩,張殿玲.負壓引流影響高位肛周膿腫創面愈合的臨床分析臨床合理用藥雜志[J].2017,10(19):142-143.
[15]劉洋.小切口負壓封閉引流技術治療肛周深部膿腫臨床分析[J].中國醫療器械信息,2019,25(9):148-149.
(收稿日期:2019-12-19) (本文編輯:張亮亮)

