中藥優選方保留灌腸聯合高位結腸透析對慢性腎衰濕熱證患者CysC、PTH水平及營養的影響*
王立媛,王億平,茅燕萍, 張 磊
安徽中醫藥大學第一附屬醫院腎病科(合肥 230038)
終末期腎病患者必須接受腎臟替代治療,如腎透析或腎移植,但對暫時不具相應替代治療指征的慢性腎衰竭患者可采用高位結腸透析治療,研究[1]顯示高位結腸透析可改善慢性腎衰竭患者腎功能,但對其營養狀況及疾病進程的改善不足,臨床亟需探索新的治療手段。慢性腎衰竭在中醫被歸入“水腫”、“虛勞”以及“癃閉”等范疇,主要病因為腎失藏泄,精氣不充,邪毒不泄,從而導致濕熱之邪久郁于腎[2],濕熱為其主要病證,慢性腎衰濕熱證治療以清熱化濕、解毒泄濁為主。解毒泄濁顆粒為我院自制中藥優選方,具有解毒泄濁化瘀之效,通過中藥保留灌腸能使中藥湯劑直接作用于腸黏膜,從而避免“首過效應”,減輕口服藥物對肝腎功能的影響,在慢性腎衰竭治療中具有應用優勢。本研究旨在探討中藥優選方保留灌腸聯合高位結腸透析對慢性腎衰濕熱證患者胱抑素C(Cystatin C,CysC)、甲狀旁腺激素(Parathyroid hormone,PTH)水平及營養指標的影響。
資料與方法
1 一般資料 以2018年1月至2019年6月我院腎病科收治的80例慢性腎臟病3~5期且符合慢性腎衰濕熱證患者為研究對象,均知情同意,通過隨機數字表法分為治療組(n=40)、對照組(n=40)。治療組男23例,女17例;年齡28~68歲,平均(49.72±15.16)歲;體質量指數(Body mass index,BMI)22~31 kg/m2,平均(24.46±1.07)kg/m2;慢性腎小球腎炎23例,糖尿病腎病11例,高血壓腎病6例。對照組男25例,女15例;年齡32~65歲,平均(48.46±15.24)歲;BMI 20~30 kg/m2,平均(24.21±1.11)kg/m2;慢性腎小球腎炎25例糖尿病腎病10例,高血壓腎病5例。兩組性別、年齡、BMI及原發疾病等一般資料比較,差異無統計學意義(P<0.05)。病例納入標準:①西醫診斷符合國際腎臟病組織提出“腎臟病:改善全球預后”[3]中慢性腎衰竭相關標準,腎小球濾過率<60 ml/min;②中醫診斷符合《慢性腎衰竭中西醫結合診療指南》[4]中慢性腎衰濕熱證診斷標準,舌苔黃膩,且符合以下體征中3項及以上,包括惡心、嘔吐、身重困倦、食少納呆、口干、口苦、脘腹脹滿以及口中粘膩;③既往未行腎臟替代治療;④感染、代謝性酸中毒、血壓、血糖等得到有效控制;⑤未合并肝炎等感染性疾病,急性闌尾炎等其他急腹癥。排除標準:①合并凝血功能障礙、其他系統合并嚴重并發癥、妊娠期女性、罹患精神疾病者;②入組前1月使用糖皮質激素及免疫抑制劑者;③對研究使用藥物過敏者;④腸道惡性腫瘤、腸道出血、嚴重痔瘡,近期有腸道手術者;⑤同期進行其他臨床試驗者等。
2 治療方法 所有患者均給予低鹽、低脂、低磷、低嘌呤、優質低蛋白飲食,糾正酸堿平衡,預防感染、糾正腎性貧血、積極治療原發疾病等基礎治療。
2.1 對照組:進行高位結腸透析,使用 IMS-100型結腸機(北京智立醫療設備公司)進行高位結腸透析,透析液為50%葡萄糖100 ml(糖尿病患者此項排除)、5% 碳酸氫鈉以及甘露醇各500 ml,3次/周,隔日進行。
2.2 治療組:在對照組基礎上給予中藥優選方(解毒泄濁顆粒)保留灌腸治療,解毒泄濁顆粒為院內制劑[合衛藥批字(92)0081號],中藥方組為含大黃、煅牡蠣、丹參、六月雪、土茯苓以及全蝎等,治療時使用解毒泄濁顆粒 20 g通過150 ml配液化開,控制藥液溫度為38 ℃,進行灌腸治療,深度約至直腸結腸內,保留時間>0.5 h,3次/d,隔日進行,兩組均持續治療8周。
3 觀察指標
3.1 臨床療效:參照《中藥新藥臨床研究指導原則 (試行)》[5]判斷兩組治療后療效,以患者臨床指征基本消失,中醫癥候積分減少70%為顯效;以患者臨床指征明顯改善,中醫癥候積分減少>30%為顯效;以患者臨床指征有所改善,中醫癥候積分減少≤30%,為穩定;以癥狀無改善甚或加重,中醫癥候積分未降低為無效。總有效率=(顯效+有效+穩定)例數/總例數×100%。
3.2 中醫癥候積分:參考《中藥新藥臨床研究指導原則 (試行)》,觀察并記錄兩組治療前后食少納呆、口干、口苦、脘腹脹滿、惡心、嘔吐等中醫癥候積分,無癥狀為0分,輕度為1分,中度為2分,重度為3分。
3.3 腎功能:治療前后采集兩組清晨空腹靜脈血3 ml,3500 r/min,15 min離心后取上清液,通過檢測血清CysC、通過用堿性苦味酸法檢測血清血肌酐(Scr)水平;通過酶聯免疫吸附法測定法血清尿氮素(Blood urea nitrogen,BUN)及PTH水平,
3.4 營養指標:治療前后采集兩組清晨空腹靜脈血3 ml,3500 r/min,15 min離心后取上清液,通過7600全自動生化分析儀(日本日立公司)檢測血清白蛋白(Albumin,ALB)、血紅蛋白(Hemoglobin,HB)水平。
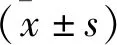
結 果
1 兩組患者治療后臨床療效比較 治療組臨床總有效率87.50%顯著高于對照組患者臨床總有效率65.00%(P<0.05),見表1。

表1 兩組患者治療后臨床療效比較[例(%)]
注:與對照組比較,#P<0.05
2 兩組患者治療前后中醫癥候積分比較 治療后兩組食少納呆、口干、口苦、脘腹脹滿、惡心、嘔吐積分均較治療前顯著降低,且治療組均顯著低于對照組(P<0.05),見表2。

表2 兩組患者治療前后中醫癥候積分比較(分)
注:與本組治療前比較,*P<0.05,與對照組相比,#P<0.05
3 兩組患者治療前后腎功能水平比較 治療后兩組血清CysC、Scr、BUN及PTH水平均較治療前顯著降低,且治療組均顯著低于對照組,差異具有統計學意義(P<0.05),見表3。

表3 兩組患者治療前后腎功能水平比較
注:與本組治療前比較,*P<0.05;與對照組相比,#P<0.05
4 兩組患者治療前后營養指標比較 治療前兩組血清ALB、HB水平比較,差異無統計學意義(P>0.05);治療組治療后血清水平均較治療前顯著升高,治療組均高于對照組。見表4。

表4 兩組患者治療前后營養指標水平比較(g/L)
注:與治療前比較,*P<0.05;與對照組相比,#P<0.05
討 論
慢性腎衰竭濕熱證患者脾腎虧虛,氣血生化乏源,正氣不足,加之復感風、寒、濕等六淫之邪,入里化熱,與體內濕濁之邪相合,蘊而化熱,濕熱乃發病之因,又為病理產物,可使熱淫于內與水濕互結,水濕熱化,濕熱留著于腎,粘滯不去,日久則阻滯腎絡,使得濕熱濁毒不能循常道排出體外[6-7]。高位結腸透析利用通過結腸黏膜進行彌散和過濾作用,促進體內代謝廢物排出[8-9]。中藥優選方保留灌腸進行治療,可使藥物通過腸道進入機體,平補平瀉,緩緩圖治,改善慢性腎衰竭濕熱證患者脾腎虧虛、濕濁內蘊等病理變化。
研究[10]顯示慢性腎衰竭證型分布以濕熱和瘀血最為多見,慢性腎衰竭濕熱證為主要夾邪病證,“濕熱傷腎”,濕熱濁毒積聚,可阻滯氣機、損傷脈絡兼煎熬營血,治療以清熱燥濕、散瘀解毒為主。中藥優選方方中大黃氣寒味苦,有通腸胃壅結熱、涼血解毒、逐瘀通經之效,既可除積氣祛水濕痰濁積聚等有形實邪,又可入血分破一切血閉阻滯;土茯苓性質平和,能健脾理胃,祛風除濕,清熱解毒,二者聯用可強化散熱利濕之效;六月雪疏風解表、清熱利濕,全蝎通絡解毒軟堅,丹參祛瘀止痛、活血通經,共奏清熱解毒,散瘀泄濁之效[11-12]。高位結腸透析可輔助代謝廢物,并清理腸道,增加中藥優選方保留灌腸方中藥物滲透,提高藥效,改善慢性慢性腎衰竭濕熱證臨床癥狀,因此治療后兩組食少納呆、口干、口苦、脘腹脹滿、惡心、嘔吐積分均較治療前降低,且治療組均低于對照組,以癥狀為依據,評價兩組患者治療效果,治療組臨床總有效率顯著高于對照組患者臨床總有效率,與魏玲等[13]研究一致。
腎主水司氣化,慢性腎衰竭濕熱證患者機體陰陽失調,水火失濟,濕熱粘滯,可使腎臟血行不暢,氣化無力,濁毒淤積,與西醫中患者腎功能指標水平上升一致[14]。高位結腸透析可直接以結腸為半透膜促進機體代謝廢物排出,中藥優選方中大黃為除結熱要藥,可泄去亢甚之火,則血歸經,而自安矣;土茯苓、六月雪清熱利濕,全蝎、牡蠣以及丹參軟堅散結,可促進祛瘀解毒排濁。故本研究中治療后兩組血清CysC、Scr、PTH及BUN水平均較治療前降低,且治療組均低于對照組。研究[15]顯示由于慢性腎衰濕熱證患者治療需配合低蛋白飲食,易導致營養不良,本研究結果還顯示治療后觀察組營養狀況優于對照組。分析其原因,中藥優選方全方清熱利濕,運濕可健脾醒胃,改善患者口干、口苦、脘腹脹滿、惡心以及嘔吐等癥,提高患者進食及消化功能,改善機體氮循環,提高營養指標。

