血清p62及LC3-Ⅱ聯合檢測對HBV-ACLF患者近期預后的價值
劉鐵峰 許澍妮 吳姍姍
慢加急性肝功能衰竭(acute-on-chronic liver failure,ACLF)是慢性肝病患者由于急性肝功能失代償而出現的臨床癥候群,表現為黃疸、凝血障礙,并通常于4周內出現腹水等癥[1]。在國內,乙型肝炎病毒相關慢加急性肝功能衰竭(hepatitis B related acute-on-chronic liver failure,HBV-ACLF)最為普遍[2]。HBV-ACLF病死率高,對其預后進行準確判斷,并于適當時機行人工肝或肝移植治療,對降低病死率和合理利用醫療資源具有重要意義[3]。近期研究表明自噬在ACLF等肝臟疾病的發生、發展中發揮重要作用[4,5]。p62和微管相關蛋白1輕鏈3-Ⅱ(LC3-Ⅱ)為自噬相關蛋白,能反映機體自噬水平[6],其對于判斷HBV-ACLF患者預后價值尚待明確。本研究對HBV-ACLF患者血清自噬相關蛋白(p62,LC3-Ⅱ)水平進行測定,并探討二者聯合檢測在判斷HBV-ACLF患者近期預后中的價值,現報告如下。
資料與方法
一、一般資料
選取2016年9月至2018年9月在遼寧中醫藥大學附屬醫院就診的78例HBV-ACLF患者,女性22例,男性56例,年齡21~68歲,平均(47.5±8.6)歲。納入標準:①符合《肝衰竭診治指南(2012年版)》[7]中ACLF診斷標準;②有乙型肝炎病史,HBsAg陽性持續6個月以上;③研究經院倫理委員會通過且患者知情同意。排除標準:①合并其他病毒感染者;②藥物性肝損傷或自身免疫性肝病者;③酒精性肝病或代謝性肝病者;④合并腎臟疾病及腎功能不全者。另選取同期健康體檢者42名作為對照組,其中女性13名,男性29名,年齡23~64歲,平均(46.5±8.3)歲,兩組性別、年齡比較差異無統計學意義(P>0.05)。
二、方法
入院后抽取患者清晨空腹靜脈血,總膽紅素(TBil)和肌酐(Cr)使用全自動生化分析儀(雅培CI8200)測定,國際標準化比值(INR)使用自動凝血儀(Sysmex CA-500)檢測;計算終末期肝病模型(model for end-stage liver disease,MELD)分值。血清p62和LC3-Ⅱ水平檢測采用酶聯免疫吸附法(ELISA)測定,LC3-Ⅱ檢測試劑盒購自江萊生物科技有限公司,p62檢測試劑盒購自上海雨朵生物科有限公司,操作嚴格按照說明書進行。
記錄患者基線MELD分值及患者入院后3個月內臨床結局,比較ACLF組和對照組入院時血清p62和LC3-Ⅱ水平。
三、統計學方法
結 果
一、ACLF組與健康對照組血清p62和LC3-Ⅱ水平比較
ACLF組血清LC3-Ⅱ水平明顯高于對照組,p62水平低于對照組,差異有統計學意義(均P<0.05),見表1。
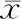
表1 ACLF組與正常對照組血清p62和LC3-Ⅱ水平比較(±s)
二、血清p62和LC3-Ⅱ水平與MELD評分的相關性
ACLF組入院后MELD評分為(23.04±5.84)分,采用Pearson相關分析HBV-ACLF患者血清p62和LC3-Ⅱ水平與MELD評分相關性,結果顯示血清p62與MELD評分呈負相關(r=0.383,P<0.05);血清LC3-Ⅱ與MELD評分呈正相關(r=0.458,P<0.05)。
三、血清p62和LC3-Ⅱ對HBV-ACLF患者近期預后的評估價值
觀察期間,78例HBV-ACLF患者中,38例死亡,占48.7%。生存組與死亡組HBV-ACLF患者血清p62,LC3-Ⅱ表達水平比較,結果死亡組血清LC3-Ⅱ表達水平顯著高于生存組,血清p62水平低于生存組,差異有統計學意義(均P<0.05),見表2。
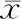
表2 生存組與死亡組HBV-ACLF患者血清p62, LC3-Ⅱ表達水平比較(ng/mL,±s)
通過ROC曲線確定p62,LC3-Ⅱ預測的最佳臨界值,取約登指數最大時對應的p62,LC3-Ⅱ水平作為臨界值,分別為1.51 ng/mL、80.74 ng/mL。血清p62、LC3-Ⅱ和二者聯合預測的AUC分別為0.727(95%CI:0.616~0.821)、0.736(95%CI:0.626~0.828)和0.813(95%CI:0.710~0.892),二者聯合預測的AUC大于p62(Z=2.005,P=0.045),LC3-Ⅱ(Z=2.005,P=0.046)單項,差異有統計學意義(均P<0.05),而p62與LC3-Ⅱ預測HBV-ACLF預后的AUC比較差異無統計學意義(Z=0.121,P=0.904)。見表3。

表3 血清p62、LC3-Ⅱ和二者聯合預測HBV-ACLF 患者近期預后的效力比較
討 論
HBV-ACLF是我國肝衰竭中最常見的亞型,患者可出現多器官功能衰竭和全身性炎癥反應綜合征,臨床病死率高達50%[8]。研究發現,異常的信號通路調節及自噬在肝臟疾病發生、發展中發揮重要作用[9]。證據顯示,自噬在慢性病毒性肝炎、肝硬化、肝癌等肝臟疾病的發生、發展中起重要作用,并可能影響疾病的進展和轉歸[10]。生理水平的自噬在清除受損蛋白、細胞器,維持內環境穩定方面具有重要意義,而過高或過低的自噬水平則與疾病相關[11]。在慢性肝炎、肝硬化和肝衰竭中可出現自噬水平升高,而當疾病進展至肝癌時則表現為自噬水平降低[12]。LC3是與自噬相關的蛋白,包括兩種亞型,分別為LC3-I和LC3-Ⅱ。當自噬發生時,LC3-I脂質化后形成LC3-Ⅱ,LC3-Ⅱ再與自噬體膜上的磷脂酰乙醇胺結合并定位在胞內自噬體膜上[13]。因此,LC3-Ⅱ含量與自噬體數量呈正比,其可作為反映自噬起始階段的一種有效分子標記物。自噬體是整個自噬動態過程中的一個中間結構,因此僅使用自噬體數量或LC3-Ⅱ含量來體現自噬活性的強弱不夠全面。自噬體形成后尚需與溶酶體融合才能執行自噬降解功能。當出現自噬體與溶酶體融合過程受阻時,自噬體降解減少,亦可導致自噬體數量增加。自噬降解底物p62蛋白是與LC3-Ⅱ和泛素化蛋白聚集體相關的銜接蛋白,其C端與泛素化蛋白綁定,通過N端與LC3-Ⅱ作用,并在自噬過程中整合入自噬吞噬體中,繼而在自噬溶酶體中降解,其表達量越高,則表明自噬功能越弱[14]。本研究結果顯示, HBV-ACLF患者LC3-Ⅱ蛋白的表達水平顯著高于健康人,p62蛋白表達水平低于健康人,提示HBV-ACLF患者的肝功能減弱和肝臟組織變化引起自噬水平被激活。
MELD評分是在終末期肝病預后評估中應用最多的一種模型[15,16]。劉磊等[17]使用MELD評分對HBV-ACLF患者短期預后進行評估,發現其具有較好的預后評估價值。本研究通過相關性分析發現血清p62與MELD評分呈負相關,血清LC3-Ⅱ與MELD評分呈正相關,表明血清p62、LC3-Ⅱ水平與HBV-ACLF患者疾病預后有密切關聯。此外通過ROC曲線分析發現,血清p62、LC3-Ⅱ水平對HBV-ACLF患者近期預后具有較好的評估價值,且將二者聯合用于預測時,其預測能力明顯提升。
本研究檢測了78例HBV-ACLF患者入院時血清p62,LC3-Ⅱ水平,并分析了二者與HBV-ACLF患者近期預后的關系,結果顯示二者對HBV-ACLF患者近期預后有較好的評估價值,二者聯合應用時預測效力明顯提升,

