血流動力學監測預測新生兒膿毒癥休克液體復蘇反應性的價值
李建波 何曉光 李寧
嚴重感染可引發液體失衡和急性循環功能障礙導致各組織器官損傷引發膿毒癥休克[1],改善膿毒癥休克預后關鍵的因素之一是早期進行積極有效的液體復蘇,新生兒與成人相比膿毒癥休克血流動力學變化更為復雜[2]。超聲監測患兒血流動力學指標能夠實時動態評估液體復蘇情況,指導臨床決策和用藥,提高救治成功率,本研究特選取本院63例膿毒癥休克患兒進行研究,報告如下。
1 資料與方法
1.1 一般資料 回顧性分析本院2018年1月~2019年12月新生兒重癥監護病房收治的膿毒癥休克患兒63例的臨床資料,根據患兒對液體治療有無反應分為有反應組(27例)和無反應組(36例)。納入標準[3]:收縮壓低于同齡兒正常血壓2 個標準差或血壓比正常同齡兒第5 百分位低或需使用血管活性藥物或具以下任意2 條:①尿量<0.5 ml/(kg·h);②血乳酸超過正常2 倍;③不能解釋代謝性酸中毒;④中心體溫與中心體溫差>3℃;⑤毛細血管再充盈時間>5 s。排除標準:存在快速補液禁忌證;胎齡<37 周或出生體重<2500 g;心源性休克、心力衰竭、嚴重營養不良或貧血、資料不完整等患兒。本次研究經醫院倫理委員會批準且患兒家屬均知情同意并簽署知情同意書。
1.2 方法 所有患兒均按照膿毒癥休克給予相應抗感染、液體復蘇、適當鎮靜、控制血糖、血管活性藥物等相應治療。血流動力學監測采用無創血流動力學檢測系統(NICaS),電流沿著阻抗最低(血液阻抗最小)路徑通過,通過全身阻抗變化計算SVRI、CI、SV、CO(身高、血壓、體重計算)等參數。
1.3 觀察指標 比較兩組患兒一般資料(性別、胎齡、出生體重、體溫、HR、SNAPPE-Ⅱ評分、堿剩余、乳酸、血小板、CRP、血培養陽性、擴容液體量)及治療前后血流動力學指標(SVI、FTc、SMII、SVV、HR)。比較所有患兒治療前和治療后1、6 h 的血流動力學指標(HR、MAP、CO、CI、SV、SVRI)。有反應組△SVI(SVI 變化率)≥10%,無反應組△SVI<10%,△SVI 根據治療前后SVI 計算[4]。
1.4 統計學方法 采用SPSS17.0 統計學軟件對數據進行處理。計量資料以均數±標準差()表示,采用t 檢驗。P<0.05 表示差異有統計學意義。
2 結果
2.1 兩組患兒一般資料比較 兩組患兒的性別、胎齡、出生體重、體溫、HR、SNAPPE-Ⅱ評分、堿剩余、乳酸、血小板、CRP、血培養陽性率、擴容液體量比較,差異均無統計學意義(P>0.05)。見表1。
2.2 患兒治療前后血流動力學指標比較 患兒治療后1、6 h 的HR、MAP、CO、CI、SV、SVRI 水平均明顯優于治療前,差異具有統計學意義(P<0.05)。見表2。
2.3 兩組患兒治療前后血流動力學指標比較 治療前,有反應組患兒的SVV 明顯高于無反應組,FTc 明顯低于無反應組,差異有統計學意義(P<0.05);治療后,兩組患兒的SVI、FTc、SMII 均明顯高于治療前,SVV、HR 均明顯低于治療前,差異均具有統計學意義(P<0.05)。見表3。
表1 兩組患兒一般資料比較 [n,,n(%)]
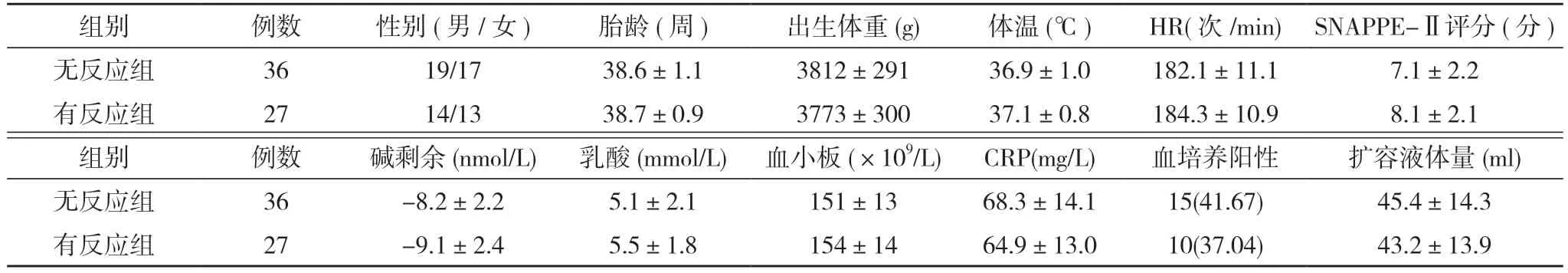
表1 兩組患兒一般資料比較 [n,,n(%)]
注:兩組比較,P>0.05
表2 63例患兒治療前后血流動力學指標比較()
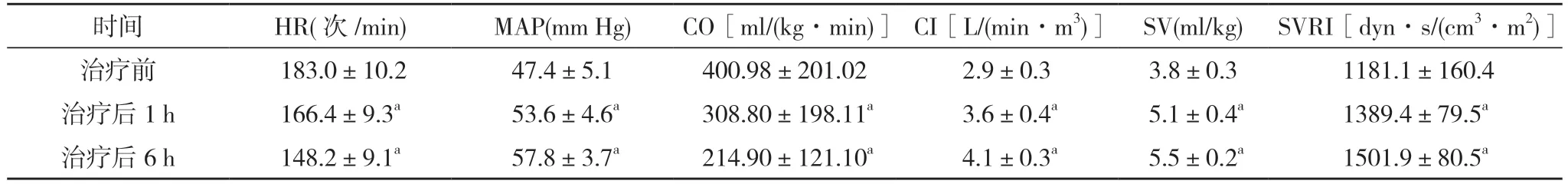
表2 63例患兒治療前后血流動力學指標比較()
注:與治療前比較,aP<0.05;1 mm Hg=0.133 kPa
表3 兩組患兒液體治療前后血流動力學指標比較()
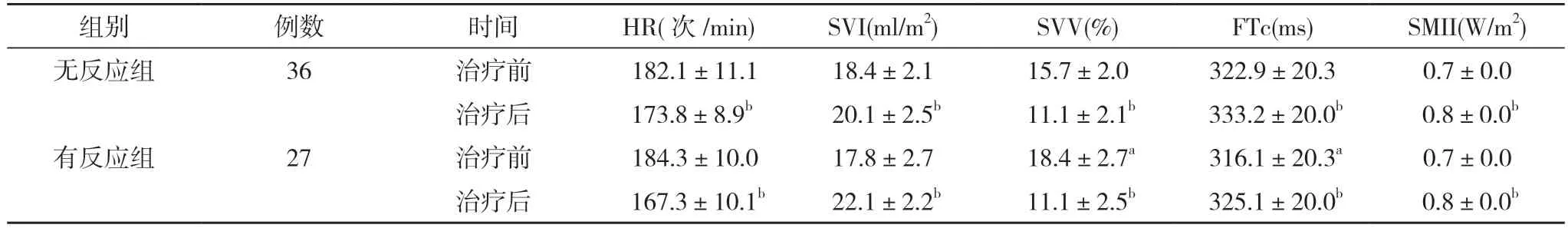
表3 兩組患兒液體治療前后血流動力學指標比較()
注:與無反應組治療前比較,aP<0.05;與本組治療前,bP<0.05
3 討論
病原微生物釋放的內毒素、外毒素刺激內皮細胞、肥大細胞、單核吞噬細胞、中性粒細胞等,生成作用于血液和心血管系統、引起微循環障礙為膿毒癥休克本質,其診治策略中非常重要的手段之一為早期液體復蘇及嚴謹有效的液體管理[5]。目前臨床醫生認為6 h內早期目標導向液體治療是黃金手段,在液體復蘇治療時需全面、及時、準確評價休克時血流動力學狀態及液體反應性,不斷調整治療方案[6,7]。通過試驗得出結果:患兒治療后1、6 h 的HR、MAP、CO、CI、SV、SVRI 水平均明顯優于治療前,差異具有統計學意義(P<0.05)。治療前,有反應組患兒的SVV 高于無反應組,FTc 低于無反應組,差異有統計學意義(P<0.05);治療后,兩組患兒的SVI、FTc、SMII 均明顯高于治療前,SVV、HR 均明顯低于治療前,差異均具有統計學意義(P<0.05)。
綜上所述,血流動力學監測在新生兒膿毒癥休克液體復蘇治療反應性中有重要的預測價值,能夠預測液體反應性,動態的觀察患兒血流動力學變化,可以作為臨床診斷的依據,提高治療水平,值得大力推廣使用。但此次研究樣本量較小,可能有一定偏倚,需要更進一步大樣本、多中心、前瞻性的研究。

